دسته: سلامت
این قاتل خاموش باعث به دنیا آمدن جنینهای مرده میشود

آلودگی بدون شک یکی از علل اصلی مرگومیر در جهان است. بسیاری از کارشناسان بر این باورند که سرب های موجود در هوا سالانه میلیونها مرگ زودرس را به دنبال دارد. متأسفانه، بسیاری از سازمانهای بهداشتی آن را بهعنوان علت مرگ ذکر نکردهاند اما این مسئله میتواند خطرات نگرانکنندهای را برای برخی گروهها به ویژه مادران باردار به gدنبال داشته باشد.
دادههای سازمان بهداشت جهانی نشان میدهد که تقریباً تمام جمعیت جهان (۹۹٪) هوایی را تنفس میکنند که از محدودیتهای دستورالعمل سازمان جهانی بهداشت فراتر میرود و حاوی سطوح بالایی از آلایندهها است.
بسیاری از مطالعات نشان میدهد که جوامع کمدرآمد بهطور نامتناسبی در معرض آلودگی هوا قرار دارند و در برابر اثرات نامطلوب سلامتی آسیبپذیرتر هستند. هنگامیکه ما آلایندههای هوا را تنفس میکنیم، این ذرات ریز میتوانند وارد جریان خون ما شوند و باعث سرفه یا سوزش چشم شوند و بیماری های زمینه ای را تشدید کنند. البته خطرات سلامتی افراد از آلودگی هوا بسته به سن، مکان، سلامت زمینهای و سایر عوامل بسیار، متفاوت است. بااینحال، برخی از گروههای مردم ممکن است ازنظر قرار گرفتن در معرض آلودگی هوا بیشتر از دیگران مستعد باشند و آلایندههای مختلف ممکن است بر این گروهها تأثیر متفاوتی بگذارند.
آلودگی هوا باعث افزایش تولد جنینهای مرده میشود
آلودگی هوا میتواند بر بارداری تأثیر منفی بگذارد و منجر به زایمان زودرس، وزن کم هنگام تولد، مردهزایی یا ناهنجاریهای مادرزادی شود.
محققان دریافتند که ذرات PM ۵.۲ میتوانند از طریق جفت از مادر به جنین منتقل شوند که نهتنها ممکن است به جفت آسیب برساند بلکه بهطور بالقوه باعث آسیب «غیرقابلبرگشت جنین» شود. یک مطالعه در سال ۲۰۱۸، ذرات آلاینده سمی را در ریهها، کبد و مغز جنین نشان داد. علاوه بر این، قرار گرفتن در معرض PM۵.۲ در دوران بارداری میتواند انتقال اکسیژن به جنین را کاهش دهد یا باعث ناهنجاریهای جفت شود که همه این علل باعث افزایش تولد جنینهای مرده میشود.
احتمال زایمان زودرس از دیگر خطرات آلودگی هوا برای زنان باردار است. زایمان زودرس خطر مشکلات دیگری مانند وزن کم هنگام تولد، رشد ناکافی ریهها در نوزاد و مرگ نوزاد در حین تولد یا مدت کوتاهی پس از تولد را افزایش میدهد. یک مطالعه در سال ۲۰۱۹، اثرات آلایندههای رایج مانند ازن، دیاکسید گوگرد، اکسید نیتروژن و دیاکسید نیتروژن را ارزیابی کرد و به این نتیجه دستیافت که بین آلودگی هوا و زایمان زودرس رابطه وجود دارد و این خطر در طول بارداری بعدی بالاتر بود. همچنین یک تجزیهوتحلیل در سال ۲۰۱۳ نشان داد که شیوع آلایندههای خاص، مانند دیاکسید نیتروژن، با خطر بالاتر وزن کم هنگام تولد مرتبط است.
آلودگی هوا برای کودکان بیش از بزرگسالان مضر است
کودکان در مقایسه با بزرگسالان نسبت به تنفس در هوای آلوده آسیبپذیرتر هستند زیرا مجاری تنفسی آنها کوچکتر است و همچنان در حال رشد است. آنها همچنین سریعتر از بزرگسالان تنفس میکنند لذا هوای آلوده بیشتری را جذب مینمایند.
هنگامیکه ذرات استنشاقی بسیار کوچک هستند – قطر ۲.۵ میکرون یا کمتر – میتوانند غشاهای مخاطی حفره بینی را تحریک کنند و باعث آبریزش بینی و سرفه شوند. علاوه بر این، این ذرات ریز میتوانند راه خود را به ریهها بازکرده و باعث التهاب در آنجا شوند. درنتیجه آلودگی هوا با PM ۵.۲، کودکان را در معرض خطر بیشتری برای ابتلا به بیماریهای تنفسی قرار میدهد و محققان این موضوع را در جمعیتهای سراسر جهان مشاهده کردهاند اما این تنها آغاز راه است، زیرا آلودگی هوا فقط وارد راههای هوایی و ریههای ما نمیشود. این امکان وجود دارد که برخی از ذرات – ازجمله ذرات فوقریز که فقط ۰.۱ میکرون یا کمتر قطر دارند – بتوانند از بافت ریه عبور کرده و وارد جریان خون شوند. همچنین ممکن است ذرات درنتیجه بلعیده شدن به دستگاه گوارش راه پیدا کنند. بهاینترتیب، ذرات معلق میتوانند بسیار بیشتر بر سیستم تنفسی کودک تأثیر بگذارند.
آلودگی هوا یک عامل خطر برای همه مبتلایان به آسم است
آلودگی هوا، حدود دوسوم افراد مبتلا به آسم را در معرض خطر حمله آسم قرار میدهد؛ به این دلیل که برخی از ذرات آلودگی بهاندازهای کوچک هستند که مستقیماً وارد ریهها میشوند و بهسرعت راههای هوایی و علائم آسم را تحریک میکنند.
آلودگی هوا نهتنها باعث تشدید آسم در افراد مبتلا به این بیماری میشود بلکه تحقیقات نشان میدهد که سطوح بالای آلودگی هوا میتواند باعث ابتلا به آسم در کودکان و بزرگسالان شود. کودکانی که در مناطقی با آلودگی بالا زندگی میکنند بیشتر در معرض خطر هستند. همچنین اگر در دوران بارداری در معرض سطوح بالایی از آلودگی باشید، چه خودتان آسم داشته باشید چه نداشته نباشید، احتمال ابتلای کودک شما به آسم بیشتر است.
خطر آلودگی هوا برای افراد مسن و بیماران قلبی
بر اساس گزارش سازمان بهداشت جهانی، آلودگی هوا در سراسر جهان، ۲۵ درصد از کل مرگومیرهای مربوط به بیماریهای قلبی عروقی ایسکمیک را تشکیل میدهد. وقتی ذرات وارد بدن میشوند، از سد محافظ ریههای ما عبور کرده و وارد جریان خون میشوند. بر اساس تحقیقات، ذرات میتوانند رگهای خونی را منقبض کنند و باعث باریک شدن آنها شوند. این نتیجه، میتواند به افزایش فشارخون و فشار قلب کمک کند و حتی میتواند درنهایت باعث سکته مغزی یا حمله قلبی شود. آلودگی هوا همچنین میتواند ساختار یا شکل قلب را تغییر دهد و این ممکن است درنتیجه منجر به نارسایی قلبی یا سایر مشکلات قلبی شود.
قرار گرفتن کوتاهمدت در معرض ذرات مضر نیز خطر حمله قلبی، آریتمی (اختلال ریتم قلب)، سکته مغزی و نارسایی قلبی را در جمعیتهای آسیبپذیر مانند افراد مسن و مبتلایان به بیماریهای قلبی عروقی افزایش میدهد و علائمی مانند تپش قلب، درد قفسه سینه یا تنگی نفس را ایجاد میکند لذا افراد مبتلا به بیماریهای قلبی در صورت ادامه یافتن یا تشدید علائم، باید از پزشک متخصص کمک بگیرند. اگرچه اثرات آلودگی هوا بر روی گروههای حساس بسیار نگرانکننده است اما تغذیه خوب که نشان دادهشده است که تأثیر قابلتوجهی بر اثرات آلودگی هوا دارد، ابزاری فوری برای کاهش اثرات منفی آلودگی هوا است.
تقویت آنزیمهای سمزدایی با خوردن سبزیجات چلیپایی
سبزیجات چلیپایی مانند کلم بروکلی، گلکلم، کلم پیچ، تربچه، شلغم و… میتواند بهطور چشمگیری آنزیمهای سمزدایی را در کبد ما تقویت کند و به کاهش سطح التهاب در بدن ما کمک نماید. تحقیقات نشان میدهد که خوردن بیش از دو فنجان کلم بروکلی، کلم، گلکلم، کلم پیچ، یا سایر سبزیجات چلیپایی در روز با ۲۰ درصد کاهش خطر مرگ مرتبط است و خوردن این سبزیجات راهی مقرونبهصرفه برای مبارزه با خطرات آلودگی هوا در درازمدت برای سلامتی باشد.
اثر محافظتی مواد مغذی در برابر ذرات معلق
چندین مطالعه نشان داده است که مواد مغذی مانند ویتامینهای B، C، E، D و امگا ۳ PUFA اثرات محافظتی در برابر آسیبهای ناشی از ذرات معلق دارند. افزایش مصرف آنتیاکسیدانها و همچنین سایر مواد مغذی ضدالتهابی، ممکن است استرس اکسیداتیو ناشی از آلودگی هوا و التهاب در آسم، سلامت قلب و عروق و بیماریهای التهابی مزمن را کاهش دهد و درنتیجه راهحل مفیدی برای مقابله با اثرات منفی بر سلامتی ارائه دهد.
بهترین راه برای اطمینان از دریافت میزان بهینه ویتامینهای B، C، E، D و امگا ۳، مصرف ماهیهای چرب، قارچ، زرده تخممرغ، کیوی، سبزیجات، لیمو، کلم بروکلی، پرتقال، گوجهفرنگی، تخم آفتابگردان، بادام، فلفل دلمهای، زیتون، گردو، محصولات لبنی، حبوبات و… به میزان حداقل دو بار در هفته است. درصورتیکه به میزان زیادی از این مواد مغذی مصرف نمیکنید و میخواهید از خواص ویتامینها و امگا ۳ بهرهمند شوید، باید مصرف مکمل را در نظر داشته باشید.
زردچوبه، پاککننده ریه
زردچوبه به دلیل داشتن آنتیاکسیدان قوی و اثرات ضدالتهابی، یک غذای عالی برای سلامت ریهها است. ترکیب اصلی زردچوبه کورکومین است که برای حمایت از عملکرد ریه مفید است و به تمیز کردن طبیعی بدن کمک میکند. اینیکی از غذاهای پاککننده ریه است که به مبارزه با عفونتهای ویروسی در آلودگی هوا کمک میکند.
سیب، میوه ای غنی شده با مواد مغذی
سیب، یکی از میوههای مفید برای ریهها محسوب میشود زیرا مصرف منظم آن باعث بهبود عملکرد ریه میشود. طبق مطالعات، خوردن پنج سیب در هفته برای داشتن ریههای عالی و کاهش خطر ابتلا به بیماری انسدادی مزمن ریه (COPD) عالی است. این میوه با مواد مغذی ضروری غنیشده است.
معجزه خوردن کدوتنبل در روزهای آلودگی هوا
کدوتنبل، یکی دیگر از بهترین مواد غذایی برای سلامت ریه است که ترکیبات شیمیایی را تقویت میکند و سرشار از کاروتنوئیدهایی مانند لوتئین، بتا کاروتن و زآگزانتین است. این یکی از بهترین غذاهای ضدالتهابی برای ریهها محسوب میشود که مصرف آن برای سلامت ریه بهخصوص در طی آلودگی هوا ضروری است.
گلودرد شدید علامت اصلی زیرسویه جدید کرونا
یک متخصص بیماریهای عفونی در تشریح علائم زیرسویههای جدید امیکرون، از گلودرد شدید به عنوان بارزترین آنها یاد کرد.
دکتر بهزاد مهدویان با اشاره به شیوع زیرسویههای جدید امیکرون دربسیاری کشورهای جهان، گفت: این زیرسویهها اخیرا در کشور ما هم شناسایی شدهاند و انتظار داریم ظرف روزها و هفتههای آینده درگیری گستردهای را رقم بزنند.
وی افزود: آنچه مسلم است قدرت سرایت این زیرسویهها نسبت به زیرسویههای قبلی امیکرون افزایش یافته و همین امر موجب شیوع گسترده آن در بسیاری کشورها شده است.
مهدویان گفت: در همین راستا افراد حتما باید نسبت به رعایت پروتکلهای بهداشتی بویژه استفاده از ماسک اهتمام داشته باشند.
این متخصص بیماریهای عفونی در تشریح علائم این زیرسویههای جدید، با بیان اینکه افتراق آنها از سایر زیرسویهها و بیماریهایی مانند آنفلوآنزا بسیار دشوار است، گفت: به لحاظ بالینی تفاوت چندانی میان علائم این زیرسویهها با سویههای قبلی وجود ندارد و تنها از راه انجام تست میتوان آنها را تشخیص داد.
مهدویان گفت: این زیرسویهها نیز مانند قبلی ها، علائمی مشابه سرماخوردگی از جمله بدن درد، سردرد، گرفتگی و آبریزش بینی و… را ایجاد میکنند.
وی افزود: در این میان تنها نشانه بارز گلودرد شدید است و افرادی که با گلودرد شدید بیماری آنها شروع میشود به احتمال زیاد گرفتار زیرسویههای جدید امیکرون شدهاند.
این متخصص بیماریهای عفونی در خصوص مدت دوره بیماری هم گفت: چنانچه دستگاه تنفسی فوقانی درگیر شود، مدت بیماری حدود سه تا پنج یا نهایتا هفت روز خواهد بود، اما اگر درگیری ریوی ایجاد شده و شدت بیماری بالا باشد به تبع زمان بیشتری بیماری به درازا میکشد.
وی خاطرنشان کرد: در هر صورت توصیه میشود افراد مبتلا به ویژه آنها که در منزل خود والدین سالمند یا مبتلایان بیماری زمینهای دارند حتما تا دو هفته پروتکلهای بهداشتی را در محیط خانه به دقت اجرا کرده و از ماسک استفاده کنند.
شناسایی سویههای جدید BQ.1 و XBB در ایران و جهان
طبق گفته معاون بهداشتی دانشگاه علوم پزشکی تبریز در ۱۳ دیماه ۱۴۰۱، بر اساس آزمایشات انجام شده در استان تبریز چند مورد از سویههای جدید BQ.1 و XBB اومیکرون مشاهده شده است. او همچنین اشاره کرد افراد مبتلا به این سویههای جدید قرطینه شدهاند. همچنین سنخنگوی وزارت بهداشت درباره شیوع سویه جدید کرونا در روز ۱۳ دیماه ۱۴۰۱ اشاره کرد و گفت: تاکنون فقط یک مورد ابتلا به سویههای جدید کرونا در تهران مشاهده شده است.
اندی پکوز، دکترا، ویروس شناس و معاون بخش میکروبیولوژی دانشکده جانز هاپکینز گفت: از آنجایی که XBB ترکیبی از ردههای فرعی BA.2.10.1 و BA.2.75 است، به این معنی است که این زیر سویه جدید دارای بخشهایی از دو ویروس مختلف است که میزبانان یکسانی را آلوده کرده و برخی از ژنهای آنها را در این فرآیند مبادله میکنند. همچنین طبق گفته سازمان بهداشت جهانی (WHO)، در مورد تکامل ویروس SARS-CoV-2 (TAG-VE)، و زیرسویه جدید آن یعنی XBB در اصل یک سویه پیشرفت کرده امیکرون در نظر گرفته میشود. این گروه از محققان به این نتیجه رسیدند که XBB و زیرشاخههای آن به برچسب جدیدی نیاز ندارند، زیرا تفاوت چندانی با سایر زیرشاخههای Omicron ندارند.
آغاز موج هشتم کرونا در کشور با کرونای جدید
طبق گفته سخنگوی وزارت بهداشت چنانچه زیرسویههای BQ.1 و XBB در ایران شناسایی شوند، به احتمال زیاد شاهد موج هشتم کرونا در کشور خواهیم بود. حالا که اول دی ماه ۱۴۰۱، سه مورد ابتلا به زیر سویه جدید کرونا امیکرون در کشور مشاهده شد که از بین این سه مورد، دو نمونه مربوط به زیرسویه BQ1 و یک مورد مربوط به زیرسویه XBB بوده است. گفته شده، این نمونهها در آزمایشگاه مرجع دانشکده بهداشت دانشگاه علوم پزشکی تهران تشخیص داده شدهاند.
تزریق دوز یادآور برای سویه جدید کرونا ۱۴۰۱
پس از تحقیقات و مطالعات برخی متخصصان درباره آمار جمعیت واکسینه شده در بسیاری از کشورهای جهان از جمله سنگاپور، متوجه افزایش چشمگیر مبتلایان و شناسایی این زیرسویهها در بیماران شدهاند، که نشان میدهد این زیر سویه جدید کرونا قابلیت انتقال بیشتری را نسبت به موارد قبلی داشته باشند. دکتر کریمی، معاون درمان وزیر بهداشت دراین باره ذکر کرد: با توجه به گذشت بیش از ۶ ماه از واکسیناسیون در جامعه، ایمنی جامعه کم شده است.
ابلاغیهای برای تزریق دوز پنجم واکسن کرونا نداشتهایم/ مردم حتماً دوز ۳ و ۴ را در فواصل مشخص تزریق کنند
سخنگوی دانشگاه علوم پزشکی هرمزگان:

سخنگوی دانشگاه علوم پزشکی هرمزگان گفت: ابلاغیهای برای تزریق دوز پنجم واکسن کرونا نداشتهایم اما افرادی که دوز دوم یا سوم را زدهاند، حتما نسبت به تزریق واکسن اقدام کنند.
«فاطمه نوروزیان»، سخنگوی دانشگاه علوم پزشکی هرمزگان گفت: مراکز بهداشتی دارای ذخیرهای از واکسن کرونا هستند و مردم عزیزمان هر وقت بخواهند میتوانند در ساعات کاری این مراکز به آنها مراجعه و واکسن دریافت کنند.
به گفته وی، برای دوز پنجم واکسن کرونا هنوز ابلاغیهای نیامده است اما مردم حتماً دوز ۳ و ۴ را در فواصل مشخص تزریق کنند.
نوروزیان عنوان کرد: دوز چهارم یا یادآور اول را جدی بگیرید که تأثیر بسیاری در کاهش عوارض ناشی از ابتلاء به کرونا بخصوص در واریانتهای جدید آن دارد.
سخنگوی دانشگاه علوم پزشکی هرمزگان توصیه کرد: اگر احساس سرماخوردگی و بیماری تنفسی دارید قرنطینه را جدی بگیرید تا دیگر اعضای خانواده و اجتماع به بیماری مبتلا نشوند.
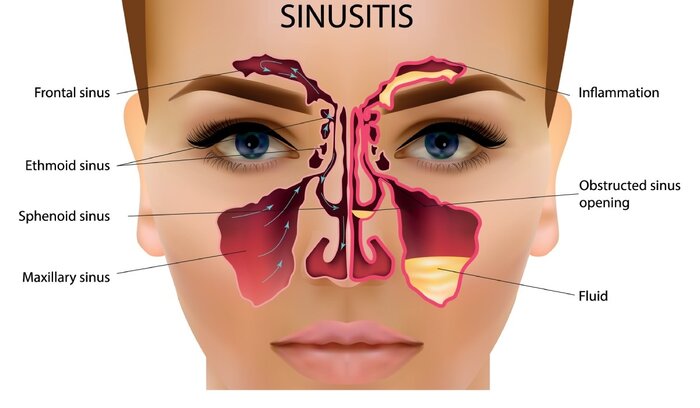
چطور سینوزیت را از سرماخوردگی تشخیص دهیم؟

تفاوت بین سرماخوردگی معمولی و سینوزیت اغلب مبهم است زیرا هردوی این بیماریها در ابتدا علائم و نشانههای مشابهی دارند اما ازآنجاییکه سرماخوردگی درمان خاصی ندارد و معمولاً باید ۷ تا ۱۰ روز دوره خود را طی کند و برخلاف آن، سینوزیت اگر درمان نشود میتواند پیشرفت کند و عوارض بیشتری برای سلامتی ایجاد کند، باید بدانیدکه چگونه سینوزیت را از سرماخوردگی تشخیص دهیم.
در حالی که التهاب سینوس ممکن است بیشتر در ماههای بهار و تابستان به دلیل آلرژیهای فصلی رخ دهد، افراد زیادی هستند که در تمام طول سال از سینوزیت رنج میبرند و برای برخی، علائم سینوس در زمستان افزایش مییابد. تعدادی از عوامل وجود دارد که میتواند سینوسها را تشدید کند و باعث شعلهور شدن سینوس در زمستان شود.
از آنجایی که عموماً زمستان با افزایش سرماخوردگی و سایر عفونتهای تنفسی همراه است، بسیاری از مردم تصور میکنند هوای سرد عامل ایجاد مشکلات سینوسی در زمستان است؛ درحالیکه زمستان بهخودیخود باعث ایجاد مشکلات سینوسی نمیشود بلکه مقصر واقعی عود کردن سینوزیت در زمستان، میکروبها هستند، بهویژه ویروسهایی که ما را بیمار میکنند مانند ویروسهای سرماخوردگی و آنفولانزا.
میکروبها چگونه باعث بروز مشکلات سینوسی در زمستان میشود؟
کاری که هوای سرد میتواند انجام دهد کمک به ایجاد شرایط محیطی برای رشد ویروسها است؛ برخی عوامل که منجر به رشد میکروبها و درنتیجه بروز مشکلات سینوسی در زمستان میشوند، عبارتاند از:
هوای خشک: به گزارش مؤسسه ملی تحقیقات سلامت، ویروس آنفولانزا از طریق هوای خشک بیرون (که در اثر سرما ایجاد میشود) و هوای خشک داخل خانه (که در اثر گرما ایجاد میشود) راحتتر حرکت میکند. درنتیجه هوای سرد و بسته نگهداشتن پنجرهها در طول ماههای زمستان نیز ممکن است بر روی سینوسها تأثیر بگذارد زیرا میزان تهویه و جریان هوای تازه را در خانه کاهش میدهد.
سیستم گرمایشی: سیستم گرمایش داخلی مانند بخاری و شومینه میتوانند با خشککردن سینوسها و آسانتر شدن ابتلا به عفونت سینوس، بینی را تحریک کنند یا اگر قبلاً سینوس مزمن داشته باشید، علائم را تشدید میکنند.
تضعیف سیستم ایمنی بدن: ازآنجاییکه ویروسهای سرماخوردگی و آنفولانزا بیشتر در ماههای زمستان دیده میشوند، هوای سرد میتواند باعث تضعیف سیستم ایمنی بدن شود. همچنین ویروسها به غشای مجرای بینی حمله میکنند و باعث التهاب و احتقان میشوند که این امر میتواند منجر به عفونت سینوسی شود.
بهطور خلاصه، هوای سرد دلیل اصلی مشکلات سینوسی زمستانی نیست، اما میتواند اثرات دیگری بر بدن داشته باشد و ابتلا به ویروس را آسانتر کند. بهعنوانمثال، اگر سؤال کنید که “آیا هوای سرد میتواند باعث گلودرد شود؟” بابد بگوییم بله! هوای سرد میتواند گلو را خشک کرده و باعث تحریک شدید شود. همچنین اگر به دلیل سرماخوردگی یا آبریزش بینی از طریق دهان نفس میکشید، این میتواند احتمال ابتلا به گلودرد را افزایش دهد. بااینحال، برخلاف عفونت، گلودرد ناشی از سرما میتواند بهسرعت برطرف شود.
سینوزیت نتیجه آلرژی است
افراد مبتلا به سینوزیت علائمی شبیه سرماخوردگی مانند گرفتگی یا آبریزش بینی، گلودرد، از دست دادن بویایی و چشایی، سردرد، تب و خستگی را تجربه میکنند. علاوه بر این، آنها اغلب با درد و فشار صورت و بوی بددهان دستوپنجه نرم میکنند.
سینوزیت اغلب نتیجه عفونت ناشی از سرماخوردگی یا آلرژی است. سایر محرکها عبارتاند از پولیپ بینی، انحراف تیغه بینی، ضربه بهصورت، اختلالات سیستم ایمنی و تومورها. با توجه به علائم مشترک سرماخوردگی و سینوزیت، طبیعی است که این دو بیماری با هم اشتباه گرفته شوند – اما همچنان تفاوتهای قابلتوجهی وجود دارد.
قبل از اینکه به نحوه تمایز بین سینوزیت زمستانی و سرماخوردگی بپردازیم، باید توجه داشته باشیم که دو نوع سینوزیت وجود دارد: حاد و مزمن. سینوزیت حاد یک عفونت سینوسی است که حدود ۱۰ روز طول میکشد. سینوزیت مزمن زمانی رخ میدهد که علائم بیش از 6 هفته ادامه داشته باشند. سرماخوردگی نیز حدود ۱۰ روز طول میکشد؛ بنابراین درحالیکه تشخیص تفاوت بین سینوزیت سرماخوردگی و مزمن بهسادگی با طول مدت بیماری آسان است، باید به علائم خود توجه کنید تا تفاوت بین سینوزیت سرماخوردگی و حاد را تشخیص دهید.
همانطور که قبلاً گفته شد، سرماخوردگی و سینوزیت علائم بسیاری دارند اما برخی علائم سینوزیت زمستانی بیشتر از علائم سرماخوردگی و آنفولانزا است. برای سینوزیت زمستانی، این موارد شامل فشار سینوسی، درد، ترشح غلیظ زرد یا سبز، کاهش توانایی بویایی، سردرد، تهوع سینوزیت و درد در دندانها و فک میشود. برای سرماخوردگی (و حتی آنفولانزا)، این موارد شامل گلودرد، آبریزش بینی، عطسه و سرفه است.
باید توجه داشت که برخی از شرایط، مانند داشتن آلرژی، آسم یا عفونت تنفسی، میتواند افراد را مستعد ابتلا به عفونتهای مزمن سینوسی کند و مهم است که این بیماران برای بررسی علت و نهفقط علائم سینوزیت مورد بررسی قرار گیرند.
اهمیت روش درمان
درمان عفونتهای حاد و مزمن سینوسی شامل خود مراقبتی، داروهای بدون نسخه و نسخهای و جراحی سینوس در صورت لزوم برای بزرگگردن دهانه سینوسها یا رسیدگی به سایر مسائل آناتومیکی است.
همچنین پزشک ممکن است ترکیبی از داروهای بدون نسخه و تجویزی را توصیه کند، از جمله:
آنتیبیوتیکها
ضد احتقانها
مسکنهای بدون نسخه مانند استامینوفن یا ایبوپروفن
اسپری بینی استروئیدی
شستشوی بینی با نمک
به توصیه متخصصان، باید مراقب باشیم که عفونتهای ویروسی را با آنتیبیوتیکها که فقط روی عفونتهای باکتریایی کار میکنند، درمان نکنیم تا از ایجاد باکتریهای مقاوم به آنتیبیوتیک جلوگیری کنیم.
برای تسکین عفونت سینوسی چهکاری میتوانم انجام دهم؟
-برای کمک به کاهش درد، یک کمپرس گرم روی صورت خود قرار دهید.
-با قرار دادن حوله روی سر و خم کردن سر روی یککاسه یا سینک پر از آب داغ، بخار را تنفس کنید تا بخار، احتقان را از بین ببرد.
-داخل بینی را با آب نمک بشویید.
-با استفاده از اسپری ضد حساسیت، مجاری بینی را مرطوب نگهدارید.
-هیدراته بمانید.
-با استفاده از دستگاه بخور یا مرطوبکننده، هوای داخل خانه را مرطوب کنید.
وقتی عفونت سینوسی از بین نمیرود چه باید بکنم؟
اگر علائم بعد از ۱۰ روز بهبود نیافت یا اگر بیش از سه یا چهار روز تب مداوم ادامه داشت، به دنبال مراقبتهای پزشکی باشید. همچنین اگر سابقه سینوزیت حاد مکرر یا سینوزیت مزمن دارید، برای ارزیابی و درمان به متخصص گوش، حلق و بینی مراجعه کنید.
چگونه از عفونت سینوسی پیشگیری کنیم؟
یکی از بهترین راهها برای پیشگیری از سینوزیت مزمن، جلوگیری از عفونت اولیه است. برای این امر، لازم است به نکات زیر توجه کنید:
-دستهای خود را مرتب با آب و صابون به مدت حداقل ۲۰ ثانیه بشویید و اگر آب و صابون در دسترس نیست، از ضدعفونیکننده دست استفاده کنید.
-از افراد مبتلابه سرماخوردگی، آنفولانزا یا سایر بیماریهای تنفسی دوریکنید.
-سیگار را ترک کنید یا اگر کسی سیگار میکشد از او فاصله بگیرید.
بیش از ۶۰ درصد جمعیت کشور اضافه وزن دارند/ چاقی، اولین علت مرگ و میری که قابل پیشگیری است
دبیر اجرایی پنجمین کنگره بین المللی جراحیهای چاقی و متابولیک:

دبیر اجرایی پنجمین کنگره بین المللی جراحیهای چاقی و متابولیک گفت: بیش از ۶۰ درصد جمعیت کشور اضافه وزن دارند و چاقی اولین علت مرگ و میر قابل پیشگیری است که باید درمان شود.
«فولاد اقبالی»، دبیر اجرایی پنجمین کنگره بین المللی جراحیهای چاقی و متابولیک روز چهارشنبه گفت: چاقی بیماری مهمی است و فقط اختلال در زیبایی نیست، باعث بروز ۲۳ نوع سرطان از جمله مری، لوزالمعده، سینه و غیره است.
وی افزود: وقتی نمایه توده بدنی بالای ۳۵ در افراد باشد چاقی مفرط محسوب میشود و نیاز به جراحی متابولیک دارد در غیر اینصورت ۱۵ سال از عمر فرد مبتلا کاسته می شود.
اقبالی، افزایش ۵ برابر بیماریهای قلبی و عروقی، دیابت و فشارخون بالا را از عوارض چاقی دانست و ادامه داد: چاقی بیماریی است که معضل مهم بهداشتی بوده و هزینه زیادی را بصورت تدریجی به سیستم بهداشت و درمان کشور وارد می کند.
وی اضافه کرد: جراحی چاقی باید توسط یک تیم شامل روانشناس، متخصص بیهوشی، تغذیه، متخصصان قلب و عروق، غدد و طب ورزشی انجام شود و آموزش های لازم را فلوشیب جراحی چاقی دیده باشند و مدرک آنها توسط انجمن جراحی چاقی تایید شده باشد.
اقبالی با اشاره به تبلیغات فریبنده در فضای مجاز توسط افراد فاقد صلاحیت پزشکی برای جراحی چاقی، گفت: افراد فریب این تبلیغات را نخورند، جراحی چاقی باید توسط یک تیم پزشکی مجرب انجام شود در غیر اینصورت اثرات سویی بر سلامت آنها دارد.
پنجمین همایش بینالمللی جراحیهای چاقی و متابولیک از ۳۰ آذر تا دوم دی سال جاری در سالن همایشهای رازی برگزار شد و ۲۱ کشور از جمله امریکا، اسپانیا و آلمان به صورت مجازی در این همایش حضور دارند و ۱۹۰ مقاله را سخنرانی میکنند.
نخستین تزریق داروی بیماران SMA انجام شد

دانشگاه علوم پزشکی شهید بهشتی اعلام کرد: نخستین تزریق داروی بیماران SMA ( بیماری آتروفی نخاعی عضلانی) در مرکز طبی کودکان مفید تزریق شد.
بیماری آتروفی نخاعی عضلانی (SMA) از بیماریهای ژنتیک پیشرونده سیستم عصبی عضلانی است که در سالهای اخیر درمان دارویی نوین برای پیشگیری از پیشرفت بیماری در جهان مورد استفاده قرار گرفته است. اکنون در کشور ما بیمارانی با سن کمتر از ۲ سال میتوانند از طرح درمان بهرهمند شوند.
در حال حاضر ۲ دارویی که وضعیت ژنتیک بیمار را تغییر میدهد و میتواند پروتئین مورد نیاز این بیماران را تأمین کند بهصورت خوراکی و تزریقی وجود دارد که هفته گذشته داروی خوراکی بین بیماران توزیع شد.
گروهی از بیماران به داروی تزریقی نیاز دارند که نخستین نوبت تزریق دارو امروز در مرکز طبی کودکان انجام شد. این دارو در پنج تزریق اول هر ۲ هفته یکبار انجام میشود و ششمین تزریق به فاصله چهار ماه از آخرین تزریق انجام خواهد شد و در طول این مدت، وضعیت بالینی بیمار پیگیری و پایش میشود.
میزان اثرگذاری دارو بر روی بیمار با سن بیمار رابطه معکوس دارد یعنی هرچه سن کمتر باشد بیمار پاسخ بهتری خواهد گرفت البته بیماران SMA در هر مرحلهای دارو را دریافت کنند، کیفیت زندگی آنها بهتر خواهد شد.
۱۲ درصد مردان و ۵ درصد زنان در طول زندگی به سنگ کلیه مبتلا می شوند
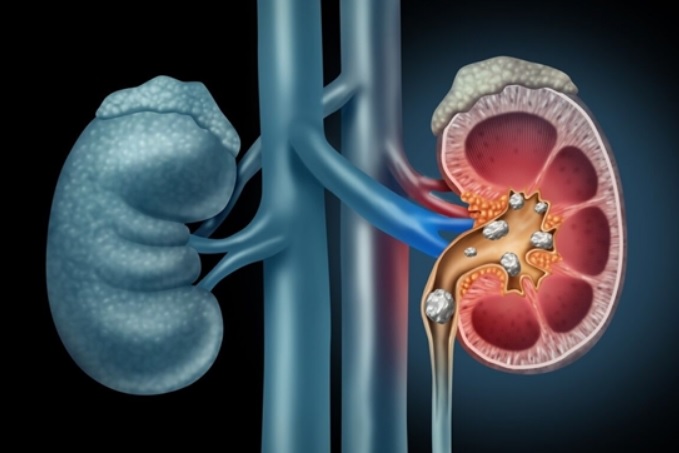
فوق تخصص کلیه دانشگاه علوم پزشکی هرمزگان گفت: بیماری سنگ کلیه، (urolithiasis) به تجمع املاح نمک و مواد معدنی گفته میشود که میتواند در یک یا هر دو کلیه ایجاد شود.
دکتر مومنی افزود: حدود ۱۲ درصد مردان و ۵ درصد زنان در طول زندگی به این بیماری مبتلا می شوند شایع ترین آنها سنگ های کلسیمی هستند که حدود ۸۰-۸۵ درصد سنگ ها را تشکیل می دهند.
وی ابراز کرد: در این سنگ ها، سنگ اگزالات کلسیم شایع تر است. سنگ فسفات کلسیم، سنگ اوریکی که حدود ۱۰-۱۵ علل را تشکیل می دهد.
مومنی بیان کرد: سنگ ها که منشا عفونی دارد بخصوص در خانم ها اهمیت دارد. در مرحله بعد سنگ های سیستمی که خیلی نادر هستند در کسی که بیماری سنگ دارد ممکن است باعث ایجاد سنگ جدید شود همچنین افرادی که در خانواده فرد مبتلا به سنگ کلیه دارند ممکن است در آنها هم سنگ ایجاد شود که باید مورد بررسی قرار گیرند.
دکتر مومنی تصریح کرد: عفونت های مزمن ادراری می توانند مستعد کننده به سنگ باشد مخصوصا در خانم ها که این مسئله خیلی مهم است لازم است این عفونت ها به صورت قاطع درمان شود که یکی از عامل خطر سنگ ها اداری است و همینطور مصرف مایعات کم بخصوص در فصل های گرم سال، مصرف زیاد گوشت، مصرف نمک می تواند مستعد کننده باشد مخصوصا در کسانی که عوامل خطر دیگری دارند که سنگ در آنها ایجاد می شود یا تعداد سنگ ها در آن ها زیاد می شود.
فوق تخصص کلیه با اشاره به علائم بیماری سنگ کلیه عنوان کرد: معمولا سنگ بدون علامت است که در بررسی های اتفاقی مثل بررسی سونوگرافی مشخص می شود. ولی اگر سنگ حرکت کنند و وارد حالب شود می تواند با درد پهلو که انتشار به پایین دارد با سوزش و تکرر ادرار مخصوصا در سنگ های انتهای حالب یا سنگ های مثانه همراه باشد گاهی بیماران با ادرار خونی، تهوع و استفراغ مراجعه می کند. سونوگرافی، عکس برداری از شکم و سی تی اسکن می تواند در تشخیص سنگ و اندازه سنگ کمک کننده باشد.
وی راه های پیشگیری و درمان در سنگ های کلسیمی مصرف مایعات زیاد در حدود ۲-۳ لیتر در شبانه روز به طوری که ادرار کسی که سنگ دارد همیشه شفاف و رقیق باشد که این موضوضع بسیار اهمیت دارد و مصرف غذاهای کم نمک بطوری که مصرف نمک در غذا کمتر از ۵ گرم در شبانه روز باشد. همچنین مصرف کم پروتئین های حیوانی بخاطر اینکه پروتئین های حیوانی و گوشت باعث دفع بیشتر کلسیم و همچنین اسیداوریک می شود که شخص را مستعد سنگ می کند.
مومنی گفت: محدودیت مصرف شیرینی جات بخاطر اینکه در برخی موارد مشاهده شده دفع کلسیم را از کلیه بیشتر می کند و در سنگ های کلسیمی و بخصوص در سنگ های اگزالات کلیه که شایع ترین سنگ هاست مصرف لبنیات باید در حد معمول باشد و در نهایت درمان های دارویی که طبق نظر پزشک معالج باید بسته به نوع سنگ انجام شود.
فوق تخصص کلیه اذعان کرد: در مورد نوع مایعات مصرفی که سوال می شود باید گفت: بهترین مایعات آب است در حد ۷ تا ۸ لیوان در شبانه روز و در حدی مصرف شود که ادرار شفاف باشد. چای کم رنگ نوشیدنی بسیار خوبی است بخاطر اینکه ادرار را زیاد می کند قهوه در حد یک تا ۲ فنجان در شبانه روز در کسانی که عادت به مصرف قهوه دارند می تواند مفید باشد بخصوص در افرادی که سنگ اگزالات کلسیمی دارند. همچنین غذاهای با اگزالات بالا مثل گوجه، ریواس، شکلات چای غلیظ نباید مصرف شود.
دکتر مومنی خاطر نشان کرد: مصرف غذاهای سرشار از پتاسیم مثل میوه ها و سبزیجات می تواند در کسانی که سنگ دارند مفید باشد و نکته آخر اینکه مصرف خودسرانه ویتامین ها مثل ویتامینC می تواند شخص را به سنگ اگزالات کلسیم مستعد کند یا ویتامین های D به مقدار زیاد که می تواند باعث سنگ های کلسیم شود قطعا پرهیز شود و این ویتامین ها به صورت خودسرانه زیاد نباید مصرف گردد.
از مشاوره های ژنتیک قبل از ازدواج و قبل از بارداری غافل نشوید
متخصص ژنتیک پزشکی و مشاور ژنتیک گفت: انجام مشاوره های ژنتیک قبل از ازدواج، قبل از بارداری و حتی در مراحل اولیه آشنایی زوجین از بروز بسیاری از مشکلات و تولد فرزند معلول جلوگیری می کند.
دکتر پونه نکویی ، با اشاره به علل معلولیت و اینکه چرا معلولیت ها در کشور ما نسبت به جوامع خاورمیانه بیشتر است، افزود: یکی از این علل به لحاظ موقعیت جغرافیایی منطقه است چه در سطح کشور و چه در استان یکی از علل شیوع بالای بیماری تالاسمی در استان و حتی ناحیه خزری قرار گرفتن در کنار دریا است.
وی عنوان کرد: در بحث زاد و ولدهایی که مادران با سن بالا دارند همچنین بارداری در سنین بالای ۳۵ سال مشکلات کروموزومی و سندروم دان بیشتر اتفاق می افتد.
نکویی اظهار کرد: ازدواج های فامیلی بسیار مهم هستند، ازدواج های فامیلی خطر را دو تا ۳ برابر بیشتر برای انواع معلولیت ها بالا می برند. اطلاعات و آگاهی مردم در خصوص راه های پیشگیری از بیماری های ژنتیکی کم است؛ آزمایشات نیز گاها گران و هزینه بر هستند. که از علل شیوع معلولیت ها به شمار می روند.
متخصص ژنتیک پزشکی بیان کرد: از علل معلولیت دو نوع غیر ارثی و ارثی و ژنتیکی می توان نام برد. در علل ژنتیکی ازدواج های فامیلی یک علت خیلی مهم و شایع در منطقه ما هستند برای انواع بیماری های ارثی و ژنتیکی وقتی زوج حتی با هم فامیل هم نیستند نمی توانیم بگوییم اصلا خطر معلولیت وجود ندارد در این مواقع ۲ تا سه درصد خطر معلولیت وجود دارد.
وی تصریح کرد: وقتی زوجین نسبت فامیلی پیدا می کنند این خطر حداقل ۲ برابر می شود و به ۵ تا ۶ درصد میرسد علت این است که همه انسانها یک سری از ژن هایشان از (۲۰ هزار ژن) ۷ یا ۸ ژن معیوب هستند وقتی ازدواج فامیلی نباشد ژن های معیوبی که دو فرد غیر فامیل دارند با هم تشابه ندارند و در واقع اگر در کنار هم جفت شوند منجر به وجود آمدن بیماری خاصی نمی شوند.
نکویی عنوان کرد: در ازدواج های فامیلی چون جد مشترک دارند و زمانی زوج ها دختر خاله و پسرخاله هستند پدر بزرگ و مادر بزرگ مشترک دارند. و این ژن معیوب ممکن است هر دو به ارث برده باشند و ما در این موارد بیماری های مغلوب را که ۲۵ درصد خطر تکرار در هر بارداری دارد بیشتر می بینیم.
مشاور ژنتیک با اشاره به ناقل تالاسمی بودن یک یا دو نفر از زوجین عنوان کرد: وقتی یکی از زوجین ناقل باشند و طرف مقابل هیچ مشکلی نداشته باشد هیچ نگرانی نیست؛ ناقل بودن تالاسمی هم برای افراد مشکلی به وجود نمی آورد چون در واقع یک خصیصه است. اما وقتی دو فرد ناقل تالاسمی با هم ازدواج کنند، بسیار مهم است در هر بارداری ۲۵ درصد ممکن است فرزندی مبتلا به بیماری تالاسمی به دنیا بیاید. که مشکلات خاص خودش را دارد و بار مضاعفی را برای خانواده و جامعه تحمیل می کند.
وی اضافه کرد: در این مواقع در واقع زوج باید اقدام به تشخیص قبل از تولد کنند، ژن بیماری را قبل از بارداری تشخیص دهند در هر بارداری هم در زمان مناسب نمونه گیری از جنین انجام شود تا از وضعیت جنین مطلع شوند.
بدغذایی در کودکان نگرانکننده است؟

به گفته یک متخصص تغذیه، ملاک بدغذایی در کودکان انتظار و برآورد والدین نیست بلکه این نمودار رشد است که نشان می دهد یک کودک کم غذا است یا به اندازه کافی غذا میخورد.
تغذیه کودکان یکی از دغدغههای بزرگ والدین است؛ آنها اغلب انتظار دارند که کودکشان همه غذاها را با میل بخورد اما حقیقت این است که غذا خوردن کودکان غیرقابلپیشبینی است. کودکان، یک روز ممکن است کمغذا بخورند، روز دیگر خوب و کامل غذا بخورند و یک روز هم شاید لب به غذا نزنند! عادات غذایی غیرقابلپیشبینی کودکان تا حدی طبیعی است اما گاهی همان یک روز بدغذا خوردن یا غذا نخوردن کودک، والدین را نگران میکند و آنها اغلب میپرسند که آیا بدغذایی کودک تأثیری در رشد او دارد یا خیر؟ دکتر عاتکه موسوی، متخصص تغذیه در گفتوگو با خبرنگار ایرنا زندگی به این سؤال پاسخ میدهد.
کودکان باید متناسب با نمودار رشد پیش بروند
دکتر موسوی می گوید:«تفاوت رشد در سنین دبستان با دوران بلوغ متفاوت است و هورمونهای بدن در سنین مختلف دچار تغییر و تحول میشود؛ این تغییر و تحول به این شکل است که ما از بچه ۳ تا ۱۰ سال، نباید انتظار رشد قد و وزن زیادی داشته باشیم؛ البته کودکان در این سن باید متناسب با نمودار رشدشان پیش بروند.» این متخصص تغذیه ادامه میدهد: متأسفانه ما در حال حاضر با مشکل اضافهوزن در کودکان مواجه هستیم لذا والدین یا پایش سلامت در مهد، مدرسه یا مرکز بهداشت باید نمودار رشد کودک را ارزیابی کنند تا متوجه شوند که کودک واقعاً دچار کم خوری است یا انتظار و برآورد والدین اینگونه است.
غذا نخوردن را سنجش رشد قرار ندهید
گاهی والدین با این استدلال که کودکشان لاغر شده و چیزی نمیخورد همه تلاش خود را به کار میگیرند تا بهزور به او غذا دهند؛ موسوی دراینباره متذکر میشود: باید توجه داشت که کودکان در سنین 3 تا 10 سال نمودار رشد زیادی ندارند؛ به همین دلیل میزان انرژی که کودکان در این سن نیاز دارند، شاید خیلی بالا نباشد و گاهی توقع والدین زیاد است؛ بهعنوانمثال، گاهی مادر توقع دارد که کودکش همهچیز را بااشتها بخورد.
موسوی با تأکید بر اینکه والدین باید در رابطه با واحدهای مواد غذایی کودکان در سنین پایین آموزش ببینند، میگوید: والدین باید بدانند که کودکشان به چه مقدار انرژی نیاز دارد، این مقدار انرژی را از چه مواد غذایی باید تأمین کند و در صورت حذف یک ماده غذایی چه چیزی باید جایگزین شود.
این متخصص تغذیه، خوردن هله هوله در خانه را یکی از عوامل کاهش اشتها در کودکان میداند و میگوید: کودکان معمولاً به خوردن فست فود (سیبزمینی سرخشده)، تنقلات و شیرینیجات تمایل دارند و این نوع خوراکیها و میان وعدهها جلوی اشتهای کودکان را میگیرد لذا این نوع خوراکیها باید در خانه محدود شود و از طرفی، سبک زندگی سالم و تغذیه سالم باید به کودکان آموزش داده شود.
موسوی میگوید سبک زندگی سالم والدین در تغذیه کودکان تأثیرگذار است: کودکان معمولاً در ذائقه از والدینشان تقلید میکنند لذا درصورتیکه والدین عادت به خوردن غذاهای سالم داشته باشند و نسبت به انواع غذاها رغبت نشان دهند احتمال اینکه کودکشان دچار بدغذایی شود، کم خواهد بود.
والدین چه زمانی باید نگران غذا نخوردن کودکشان باشند؟
موسوی در پاسخ به این سؤال میگوید: برای ارزیابی رشد کودکان دو نمودار وزن و بهویژه قد مهم است. معمولاً در کودکان زیر سنین دبستان، نمودار رشد قد، سالی ۳-۴ سانت است و جهش رشد قد، از سنین ۱۱ سالگی بالا میرود.»
او با اشاره اهمیت شاخص قد در نمودار رشد افزود: کمبودهای تغذیهای که منجر به عدم رشد قد در سنین پایین شود، آسیبرسان است ولی نمودار وزن از اهمیت کمتری برخوردار است لذا زمانی که کودک در سنین زیر ۲ سال ازنظر رشد دور سر و رشد قد و در سن زیر ۷ سال ازنظر رشد قد مناسب باشد -حتی اگر کمبود وزن داشته باشد- جای نگرانی برای کمغذایی وجود ندارد.
این متخصص تغذیه در ادامه تأکید میکند: اگرچه غذا نخوردن کودک در صورت رشدِ قدِ مناسب، نگرانکننده نیست اما والدین باید در انتخاب غذای سالم دقت نمایند چراکه کودک قطعاً به واحدهای غذایی ازجمله سبزیجات، میوهها، گوشتها و مواد پروتئینی نیاز دارد و چنانچه کودک از خوردن واحدهای غذایی خاص امتناع کرد، والدین باید جایگزین مناسبی را در نظر داشته باشند.
بهزور غذا دادن به کودک اثر روانی منفی دارد
یکی از اشتباهاتی که والدین اغلب هنگام غذا دادن به کودک مرتکب میشوند این است که زمانی که کودک از خوردن غذا امتناع میکند، والدین از روی نگرانی سعی می کنند بهزور و اجبار به او غذا دهند اما به گفته دکتر موسوی، این روش اثرات روانی منفی بر روی کودک میگذارد: بهاجبار غذا دادن منجر به از دست دادن علاقه کودکان در هنگام غذا خوردن میشود و ممکن است وقتی آنها بزرگ میشوند بیشازحد یا کمغذا بخورند. همچنین تغذیه اجباری ممکن است منجر به از بین رفتن اشتهای طبیعی کودک شود.
این متخصص تغذیه ادامه میدهد: اگر بچهای تمایل به خوردن غذا نداشته باشد، اصرار برای خوردن غذا جوابگو نیست مگر اینکه با زبان کودکانه برای او توضیح داده شود که “اگر غذا بخوری قدت بلند میشود، میتوانی ورزشکار شوی، میتوانی مثل فلان شخصیت موردعلاقهات شوی و…” این عبارتها میتواند در تمایل کودک به غذا خوردن اثرگذار باشد.
خودسرانه از مکملهای اشتهاآور استفاده نکنید
موسوی در خصوص استفاده از مکملهای اشتهاآور میگوید: «گاهی استفاده از مکملها ضروری است؛ بهعنوانمثال، زمانی که کودک برای مدت طولانی دچار اختلال رشد قد یا وزن میشود، والدین باید از مکملهای اشتهاآور استفاده کنند.» او ادامه میدهد: چنانچه رشد کودک دچار مشکل نشده باشد، به جای استفاده از مکملهای غذایی بهتر است از راهکارهایی همچون صحبت کردن با کودک، تزیین غذا، تغییر الگوهای غذایی به سمتی که کودک تمایل به خوردن آن غذاها داشته باشد، مشارکت کودک در تهیه غذا و تشویق استفاده شود.
این متخصص تغذیه تأکید میکند: «اگرچه دسترسی به مکملهای غذایی اشتهاآور در داروخانهها آزاد است اما اینکه هر بچهای به کدام مکمل غذایی نیاز دارد قطعاً نیازمند ارزیابی متخصص است.» موسوی میگوید : در ابتدا متخصص باید تشخیص دهد که آیا کودک دچار کمبود وزن است یا خیر، چون گاهی کمبود وزن و اختلال خوردن در کودکان به دلیل اختلال خواب، یبوست، مشکلات انگلی و رفتارهای غلط خانواده اتفاق میافتد لذا لازم است این مسائل توسط متخصص تغذیه مورد ارزیابی قرار گیرد و سپس مکمل غذایی در صورت نیاز تجویز شود.
برای تقویت حافظه چه بخوریم؟
اگر احساس فراموشی میکنید، ممکن است این مشکل ناشی از کمبود خواب یا دلایل دیگری همچون ژنتیک، سطح فعالیت بدنی و شیوه زندگی و عوامل محیطی باشد. با این حال، شکی نیست که رژیم غذایی نقش مهمی در سلامت مغز دارد و باید این موضوع را مورد توجه قرار داد.
«شکی نیست که رژیم غذایی نقش مهمی در سلامت مغز دارد و یک رژیم غذایی مناسب، جریان خون خوب در مغز را موجب میشود. بسیار شبیه آنچه میخواهید برای تغذیه و محافظت از قلب خود بخورید. تحقیقات نشان داده است که رژیم غذایی مدیترانهای کمک می کند تا مغز در دوران پیری شکل خود را حفظ کند و این نوع رژیم منجر به بهترشدن عملکرد شناختی، حافظه و هشیاری میشود.
با اضافهکردن این مواد غذایی به رژیم غذایی خود حافظهتان را تقویت کنید:
سبزیجات بخورید
این پیام را هرگز فراموش نکنید. سبزیجات کافی مصرف کنید به خصوص کرفس، کلم بروکلی، کلم، سبزیجات تیره که به بهبود حافظه کمک میکنند. در ساندویچهایتان از کلم برگ یا بروکلی استفاده کنید. بروکلی تفتدادهشده گزینه خوبی در کنار ناهار و شام است.
انواع توتها و گیلاس شیرین مصرف کنید
توتها بهخصوص توتهای رنگ تیره مانند تمشک، زغال اخته و گیلاس منبع غنی از آنتوسیانینها و دیگر فلاونوئیدها هستند که میتوانند عملکرد حافظه را افزایش دهند. شما میتوانید از این میوهها به عنوان یک میانوعده همراه با ترکیب غلات یا به صورت پخته در دسر به عنوان یک منبع غنی از آنتیاکسیدان استفاده کنید. البته این مزایا در توتها و گیلاسهای تازه، یخزده و خشکشده وجود دارد.
به میزان کافی اسیدهای چرب امگا ۳ دریافت کنید
امگا ۳ برای سلامت مغز ضروری است. اسیدهای چرب امگا ۳، به خصوص دکوزاهگزانوئیک اسید یا DHA ممکن است به بهبود حافظه در جوانان کمک کند. غذاهای دریایی، جلبکها و ماهیهای چرب از جمله ماهی قزلآلا، ماهی تن، ساردینها و شاهماهی از بهترین منابع اسید چرب امگا ۳ هستند. مصرف هفتهای دو بار ماهی توصیه میشود. اگر نمیتوانید ماهی را بخورید، با یک متخصص تغذیه مشورت کنید تا گزینههای دیگر غذایی و مکملها را برای شما در نظر بگیرد. شما میتوانید اسیدهای چرب امگا ۳ را از روغن ماهی، جلبک دریایی و مکملهای جلبکی دریافت کنید.
گردو بخورید
اثرات مفید گردو برای قلب برای همه آشکار است. توجه داشته باشید که گردو باعث بهبود عملکرد شناختی مغز میشود. گردو به اندازه یک مشت به عنوان یک میانوعده برای رفع گرسنگی مناسب است.