دسته: سلامت
خوابیدن روی زمین خوب است یا بد؟

این سوال که روی زمین بخوابیم با تشک، همیشه در ذهن ما وجود داشته است. بهتر است ببینیم نظر علم در این باره چیست و به لحاظ پزشکی کدام بهتر است.
ما همیشه درباره اهمیت خوابیدن روی یک تشک خوب که با فرم بدن، وزن، قد و حالت خواب شما تطابق داشته باشد صحبت کردیم. اما آیا خوابیدن روی زمین میتواند مفید باشد؟ سوالات زیادی در این زمینه وجود دارد. از جمله این که چرا افراد به جای خوابیدن روی زمین، تشک سفتتر نمیخرند؟ آیا خوابیدن روی زمین ضرر دارد؟ آیا روش صحیحی برای خوابیدن روی زمین وجود دارد؟ با مطالعه این قسمت میتوانیم به پاسخ سوالاتمان دست پیدا کنیم.
فواید و دلایل علمی مزیت روی زمین خوابیدن
خوابیدن روی زمین ۳ مزیت مهم دارد. باعث تسکین کمر درد میشود، به درمان سیاتیک کمک میکند و وضعیت بدن را در بهترین حالت نگه میدارد. در ادامه دلایل علمی فواید خوابیدن روی زمین را بررسی خواهیم کرد:
تسکین کمردرد
در ابتدا باید بگوییم که تاثیر خوابیدن روی زمین در تسکین کمر درد هنوز ثابت نشده است اما با استفاده از آزمایشات تجربی، عدهای صحت این موضوع را تایید کردهاند. در حقیقت یک تشک نرم میتواند باعث تشدید کمر درد شود زیرا فرو رفتن بیش از حد در تشک، ستون فقرات را در وضعیت نامناسب قرار میدهد.
قرار دادن تخته سه لا زیر تشک تخت میتواند مانند قرار دادن تشک بر روی زمین عمل کند اما این که آیا خوابیدن روی زمین به کمر درد کمکی میکند یا خیر، به وضعیت خواب و علت کمر درد بستگی دارد.
بر اساس بررسیهای انجام شده، بهترین نوع تشک برای تسکین کمر درد نوع متوسط آن است، تشکی که نه خیلی سفت باشد و نه خیلی نرم تا ستون فقرات را در وضعیت نامناسب قرار ندهد.
کاهش درد سیاتیک
از فواید دیگر خوابیدن روی زمین، کمک به درمان سیاتیک است. این درد نتیجه بیرون آمدن دیسک کمر میباشد. درست است که خوابیدن روی زمین تا حدودی میتواند درد سیاتیک را کاهش دهد، اما درمان قطعی آن نیست. در صورت ابتلا به سیاتیک، روی زمین بخوابید اما قبل از آن حتما با پزشک خود مشورت کنید.
بهبود وضعیت خواب
بهبود وضعیت بدن در خواب یکی دیگر از مزیتهای خوابیدن روی زمین است. بر اساس این ادعا، تشک نرم باعث انحنای ستون فقرات شده و ستون فقرات را در وضعیت غیر طبیعی قرار میدهد. اگر میخواهید برای اصلاح وضعیت بدن خود روی زمین بخوابید، حتما با پزشک خود مشورت کنید.
نکات مهم و اصول خوابیدن روی زمین
بیایید فرض کنیم شما از درد کمر رنج میبرید و به توصیه پزشک قصد دارید روی زمین بخوابید، در چنین شرایطی چه وضعیتی مناسب تر است؟
در ابتدا یک مکان مرتب و به دور از شلوغی برای خواب خود پیدا کنید. از تمیزی زمین اطمینان حاصل کنید زیرا خوابیدن روی سطح غبارآلود و پر از باکتری برای سلامتی شما مضر است بنابراین مطمئن شوید که اتاقی که قصد دارید در آن بخوابید کاملا تمیز است.
تشک و بالشت مناسب انتخاب کنید. عدهای تشک نازک یوگا را ترجیح میدهند و عدهای تنها از یک پتو و یا ملحفه برای زیر خود استفاده میکنند بنابراین انتخاب تشک به خودتان بستگی دارد. همچنین از بالشت نازک استفاده کنید زیرا بالش بلند فشار زیادی به گردن شما وارد خواهد کرد.
وقتی همه چیز را آماده کردید، وضعیتهای مختلف خواب را بررسی کنید تا ببینید در کدام حالت راحتتر هستید. خوابیدن به پهلو روی زمین، فشار زیادی به بدن شما وارد میکند که در آن صورت ترجیح میدهید به پشت بخوابید. در هنگام خوابیدن به پهلو سعی کنید یک بالشت بین زانوهای خود قرار دهید تا از فشار آن کم کنید.
سعی نکنید همان شب اول هشت ساعت کامل روی زمین بخوابید. از روزی یک ساعت شروع کنید و کم کم بدن خود را به سطح سفت زمین عادت دهید. میتوانید با چرت بعد از ظهر کار را شروع کنید و سپس به تدریج زمان را طولانی تر کنید.
نکته مهم
بعضی از افراد باید از خوابیدن روی زمین اجتناب کنند.
افراد مسن به دلیل بدن فرسودهای که دارند روی زمین نمیتوانند به راحتی استراحت کنند.
افرادی که آلرژی و حساسیت دارند نیز باید از خوابیدن روی زمین خودداری کنند.
اگر قصد دارید درزمان بارداری روی زمین بخوابید، حتما با پزشک خود مشورت کنید.
نتیجه گیری
به گزارش وب گاه نمناک، مزیت خوابیدن روی زمین هنوز از نظر علمی ثابت نشده است و این ادعا زمانی معنا پیدا میکند که با مضرات خوابیدن روی سطح نرم مقایسه شود. اگرچه افرادی وجود دارند که باید از خوابیدن روی سطح زمین خودداری کنند، اما در اکثر موارد منعی وجود ندارد. در صورت وجود درد در هر نقطه از بدن با پزشک خود مشورت کنید زیرا ممکن است خوابیدن روی سطح زمین شرایط را بدتر کند.
اهمیت چکاپ برای کودکان
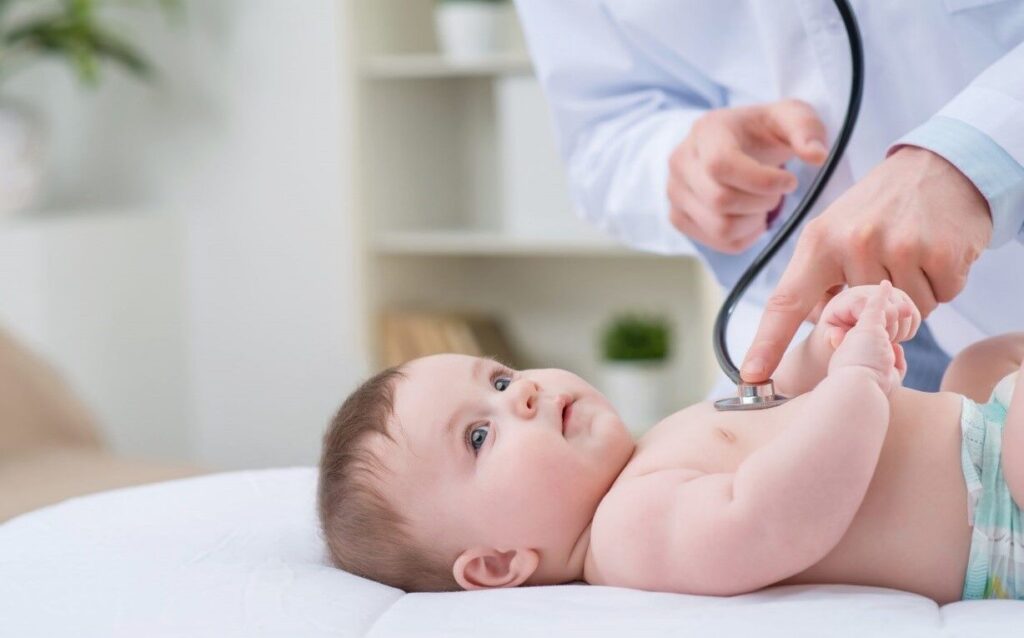
سلامتی کودک برای رفاه، رشد و تکامل کلی آنها ضروری است. معاینات منظم برنامهریزی شده، که اغلب به عنوان ویزیت کودک خوب شناخته میشود، نقش مهمی در نظارت و حفظ سلامت کودک شما دارد. این معاینات کمک میکند تا اطمینان حاصل شود که کودکان به طور طبیعی رشد میکنند و هر گونه مشکل سلامتی بالقوه در اوایل شناسایی میشود.
معاینات کودکان بسیار مهم است زیرا فرصتی برای پزشک اطفال است تا رشد و تکامل کودک شما را ارزیابی کند و واکسیناسیونهای لازم را انجام دهد. در طول این بازدیدها، پزشکان همچنین مسائل بهداشتی احتمالی را که ممکن است هنوز مشهود نباشد، بررسی میکنند و توصیههایی در مورد ایمنی، تغذیه و مراقبتهای عمومی ارائه میکنند.
تشخیص زودهنگام میتواند تفاوت قابل توجهی در مدیریت و درمان طیف وسیعی از مسائل سلامتی، از اختلالات رشدی تا شرایط مزمن ایجاد کند. معاینات منظم همچنین به تقویت رابطه بین فرزند شما و ارائه دهنده مراقبتهای بهداشتی کمک میکند و به کودک شما کمک میکند تا با محیطهای پزشکی راحتتر شود.
برنامه منظم چکاپ کودکان
در حالی که تعداد معاینات کودکان ممکن است بسته به توصیه پزشک اطفال و نیازهای سلامتی خاص کودک شما کمی متفاوت باشد، یک دستورالعمل کلی وجود دارد که میتوانید از آن پیروی کنید. آکادمی اطفال آمریکا برنامه زیر را توصیه میکند:
– نوزاد (در هفته اول پس از خروج از بیمارستان)
– تا ۱ ماهگی
– ۲ ماه
– ۴ ماه
– ۶ ماه
– ۹ ماه
– ۱۲ ماه
– ۱۵ ماه
– ۱۸ ماه
– ۲۴ ماه (۲ سال)
– ۳۰ ماه
– ۳ سال و سالی پس از آن تا ۲۱ سالگی.
این بازدیدهای مکرر در چند سال اول به دلیل رشد و توسعه سریع در این دوره بسیار مهم است.
در حین چکاپ کودکان چه کارهایی انجام میشود؟
اگرچه آنچه در معاینه انجام میشود بسته به سن کودک میتواند متفاوت باشد، برخی از اجزای کلی وجود دارد. در اینجا چیزی است که معمولاً میتوانید انتظار داشته باشید:
۱. سابقه پزشکی: پزشک اطفال در مورد سابقه سلامتی فرزند شما، از جمله بیماریها، بستری شدن در بیمارستان، آلرژیها و هر گونه نگرانی که ممکن است داشته باشید میپرسد.
۲. معاینه فیزیکی: این شامل ارزیابی رشد و تکامل کودک شما، بررسی بینایی و شنوایی او و معاینه بدن او است. پزشک معمولاً قد، وزن و سایر پارامترهای رشد کودک را بررسی میکند و سیستمهای مختلف بدن از جمله قلب، ریهها، شکم، پوست، چشمها و گوشها را بررسی میکند.
۳. غربالگری رشدی: پزشک رشد کودک شما را در زمینههایی مانند گفتار، مهارتهای حرکتی، رفتار اجتماعی و تواناییهای شناختی ارزیابی میکند. این به شناسایی تاخیرها یا اختلالات بالقوه رشد کمک میکند.
۴. ایمنسازیها: واکسیناسیون بر اساس برنامه ایمنسازی توصیه شده انجام میشود. این واکسنها به محافظت از کودک شما در برابر انواع بیماریهای جدی کمک میکند.
۵. آموزش بهداشت: بسته به سن کودک شما، پزشک اطفال توصیههایی در مورد تغذیه، فعالیت بدنی، خواب، ایمنی و سایر موضوعات مرتبط ارائه میدهد.
۶. تستهای آزمایشگاهی: برخی از معاینات ممکن است شامل آزمایشهای آزمایشگاهی مانند آزمایش خون یا آزمایش ادرار باشد که بستگی به سن و وضعیت سلامتی کودک دارد.
آمادگی و مشارکت والدین
والدین میتوانند با توضیح دادن آنچه اتفاق میافتد به روشی که برای سن مناسب باشد و اطمینان بخش باشد، به فرزندان خود کمک کنند تا برای معاینه آماده شوند. فرزندتان را تشویق کنید که سوال بپرسد و فراموش نکنید که مدارک بهداشتی مرتبط از جمله پرونده ایمنسازی را به همراه داشته باشید.
در طول ملاقات، مطمئن شوید که در مورد هر گونه نگرانی که ممکن است در مورد سلامت یا رشد کودک خود داشته باشید، به طور آشکار با پزشک اطفال در میان بگذارید. شما کودک خود را بهتر میشناسید، بنابراین مشاهدات و سوالات شما ضروری است.
سوالات متداول درباره چک آپ کودکان
چرا معاینات منظم کودکان مهم است؟
معاینات منظم کودکان از این جهت مهم است که به متخصصان سلامت اجازه میدهد تا رشد و تکامل کودک را تحت نظر داشته باشند، واکسیناسیونهای لازم را انجام دهند و مسائل بالقوه سلامت را در مراحل اولیه شناسایی کنند. آنها همچنین فرصتی برای آموزش بهداشت فراهم میکنند و به کودکان کمک میکنند تا با محیطهای پزشکی راحت شوند.
هر چند وقت یک بار کودک باید معاینه شود؟
آکادمی اطفال آمریکا معاینه نوزاد را در هفته اول پس از خروج از بیمارستان توصیه میکند و به دنبال آن معاینه در ۱ ماه، ۲ ماه، ۴ ماه، ۶ ماه، ۹ ماه، ۱۲ ماه، ۱۵ ماه، ۱۸ ماه، و ۲۴ ماه پس از آن هر ۶ ماه یک بار تا زمانی که کودک به ۳ سالگی برسد و سپس تا سن ۲۱ سالگی هر سال یک بار چکاپ توصیه میشود.
در معاینه کودکان چه اتفاقی میافتد؟
یک معاینه معمولی کودکان شامل گرفتن سابقه پزشکی، انجام معاینه فیزیکی، انجام غربالگری تکاملی، انجام واکسیناسیون، ارائه آموزش بهداشت و گاهی انجام آزمایشات آزمایشگاهی است.
هدف از غربالگری تکاملی در حین چکاپ چیست؟
غربالگری رشدی برای ارزیابی رشد کودک در زمینههایی مانند گفتار، مهارت های حرکتی، رفتار اجتماعی و توانایی های شناختی استفاده میشود. این کمک میکند تا تاخیرها یا اختلالات رشدی را در مراحل اولیه شناسایی کنید.
چگونه والدین میتوانند فرزندان خود را برای معاینه آماده کنند؟
والدین میتوانند با توضیح دادن به شیوهای متناسب با سن، به فرزندان خود برای آماده شدن برای معاینه کمک کنند. آنها میتوانند فرزندشان را تشویق کنند که سوال بپرسد و به او اطمینان دهند که چکاپ بخشی منظم از سالم ماندن است. همچنین برای والدین مهم است که مدارک بهداشتی مرتبط، مانند پرونده ایمن سازی را برای معاینه همراه داشته باشند.
آیا اگر فرزندم سالم به نظر برسد، معاینه را حذف نکنیم؟
به طور کلی توصیه نمیشود که معاینه را صرفاً به این دلیل که فرزند شما سالم به نظر میرسد حذف کنید. چکاپها به گونهای طراحی شدهاند که مسائل بالقوهای را که ممکن است فوراً قابل توجه نباشند، شناسایی کنند و اطمینان حاصل شود که رشد مداوم فرزند شما در مسیر درست قرار دارد. آنها همچنین فرصتهای مهمی را برای به روزرسانی واکسیناسیون و ارائه بینش در مورد شیوههای زندگی سالم ارائه میدهند.
اگر در مورد سلامت یا رشد فرزندم نگرانی داشته باشم چه باید بکنم؟
اگر در مورد سلامت یا رشد کودک خود نگرانی دارید، مهم است که این نگرانیها را در طول معاینه با پزشک اطفال در میان بگذارید. شما کودک خود را بهتر میشناسید و مشاهدات شما بخش ارزشمندی از مراقبتهای بهداشتی او است.
معاینات منظم کودکان نقش مهمی در حفظ و ارتقای سلامت کودک دارد. آنها فرصتی را برای نظارت بر رشد، تجویز واکسنهای لازم، غربالگری برای مشکلات بالقوه سلامتی و راهنمایی والدین در حمایت از رشد سالم فرزندشان فراهم میکنند. با حفظ یک برنامه منظم از معاینات، میتوانید به ایجاد پایه ای برای یک عمر سلامتی و رفاه برای فرزندتان کمک کنید.
قبل از خواب هندوانه نخورید

بهترین زمان برای خوردن هندوانه ساعت ۱۲ تا ۱۳ و زمانی است که دستگاه گوارش بیشترین فعالیت را دارد.
متخصصان در تابستان همواره بر مصرف میزان کافی آب تاکید دارند. هندوانه به دلیل دارا بودن سطح قابل توجهی از آب، میتواند کم آبی بدن در طول روزهای گرم تابستان را جبران کند. همچنین به دلیل دارا بودن ریز مغذی ها، هندوانه گزینهای مناسب برای مصرف به عنوان میان وعده است. اما دانشمندان هندی میگویند مصرف هندوانه در شب برای بدن مضر است.
به نقل از فود ان دی تی وی، در حقیقت ۹۴ درصد هندوانه را آب تشکیل می دهد. برخی افراد عادت دارند در وعده شام یک غذای سبک مانند نان، هندوانه و پنیر میل کنند. گرچه هندوانه میوهای خوشمزه و دارای مواد مغذی است، اما توصیه میشود این میوه را در شب و پیش از به بستر رفتن مصرف نکنید.
در حقیقت هندوانه کمی اسیدی است و اگر در شب مصرف شود میتواند با ایجاد اختلال در دستگاه گوارش، باعث کند شدن روند هضم غذا در زمانی که فرد تحرک کافی ندارد شود. بهترین زمان برای خوردن هندوانه ساعت ۱۲ تا ۱۳ و زمانی است که دستگاه گوارش بیشترین فعالیت را دارد.
اصلیترین دلایل
– مصرف هندوانه در شب باعث بروز مشکلات گوارشی و در راس آن «سندروم روده تحریک پذیر» میشود. این موضوع میتواند باعث ناراحتی معده در روز بعد شود.
– به دلیل آنکه هندوانه دارای میزان قابل توجهی قند طبیعی است، مصرف آن در شب میتواند در برخی افراد باعث چاقی شود.
– هندوانه دارای حجم بالایی از آب است. این موضوع بدان معناست که خوردن آن پیش از خواب، فرد را مجبور به مراجعه مکرر به سرویس بهداشتی در طول شب خواهد کرد. این موضوع کیفیت خواب فرد را کاهش می دهد و باعث احساس خستگی در روز بعد میشود.
– مصرف هندوانه در شب میتواند باعث بروز مشکلات گوارشی مانند اسهال یا یبوست در فرد شود.
هیپرتیروئیدیسم، پرکاری تیروئید و آنچه باید درباره آن بدانید
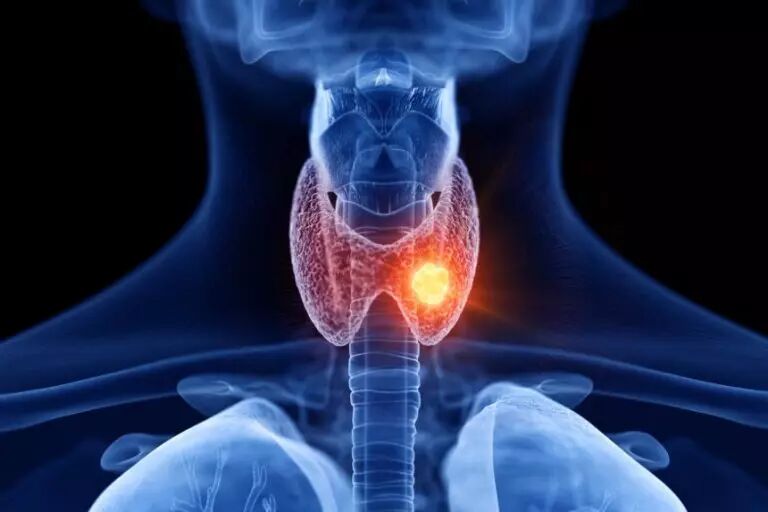
پرکاری تیروئید میتواند بر تمام بدن اثر بگذارد و عارضهای است که باید توسط پزشک درمان شود. ضمناً پرکاری تیروئید در میان خانمها شایعتر است.
پرکاری تیروئید عارضهای است که در آن غده تیروئید، هورمونهایی بیشتر از حد نیاز بدن تولید و ترشح میکند. هورمونهای اصلی که تیروئید میسازد شامل ترییدوتیرونین (T3) و تیروکسین (T4) میشوند. پرکاری تیروئید میتواند بر تمام بدن اثر بگذارد و عارضهای است که باید توسط پزشک درمان شود. ضمناً پرکاری تیروئید در میان خانمها شایعتر است.
علائم پرکاری تیروئید
پرکاری تیروئید علائم بسیار زیادی میتواند داشته باشد زیرا بر تمام قسمتهای بدن اثر میگذارد. البته همهٔ علامتها در همهٔ موارد این عارضه دیده نمیشود یا خیلی از این علائم همزمان ظاهر نمیشوند:
. ضربان تند قلب
. احساس رعشه و یا اضطراب
. کاهش وزن
. افزایش اشتها
. اسهال و اجابت مزاج مکررتر
. تغییرات بینایی
. نازک شدن و گرمی و رطوبت پوست
. تغییرات در قاعدگی
. عدم تحمل نسبت به گرما یا تعریق زیاد
. مشکلات خواب
. تورم و بزرگشدن جلوی گردن در اثر بزرگشدن غده تیروئید (گواتر)
. ریزش مو و تغییرات در بافت مو
. بیرونزدگی چشمها (در بیماری گریوز دیده میشود)
. ضعف عضلانی
. بیقراری
. مشکل در تمرکز
. خارش
. رشد سینه در مردان
. سرگیجه
. تنگی نفس
علتهای پرکاری تیروئید
عوارض و شرایطی که میتوانند سبب پرکاری تیروئید شوند شامل موارد زیر میشوند:
. بیماری گریوز: در این اختلال، سیستم ایمنی بدن به غده تیروئید حملهور میشود و در نتیجه تیروئید، هورمون زیادی تولید میکند. بیماری گریوز یک عارضهٔ وراثتی میباشد، یعنی اگر عضوی از خانواده شما بیماری گریوز داشته باشد، این احتمال وجود دارد که شما و دیگر اعضای خانوادهتان نیز به این بیماری دچار شوید. بیماری گریوز، شایعترین علت پرکاری تیروئید بوده و ۸۵ درصد موارد را شامل میشود.
. گرهها یا ندولهای تیروئید: یک ندول تیروئید، برآمدگی متشکل از سلولهایی در غده تیروئید است. این ندولها یا گرهها میتوانند هورمونهای بیشتری از حد نیاز بدن تولید کنند. ندولهای تیروئید بهندرت سرطانی میشوند.
. تیروئیدیت: به التهاب غده تیروئید، تیروئیدیت گفته میشود که میتواند با درد یا بدون درد باشد. تیروئیدیت ممکن است در عرض یک سال بعد از زایمان به وجود بیاید (تیروئیدیت پس از زایمان). بعد از ابتلا به تیروئیدیت، غده تیروئید احتمالاً نمیتواند خودش را بازیابی کند و منجر به پرکاری تیروئید خواهد شد.
. مصرف زیاد یُد: اگر در معرض پرکاری تیروئید باشید و یُد زیاد مصرف کنید (از طریق رژیم غذایی یا داروها)، باعث میشود غده تیروئیدتان هورمون تیروئید زیاد تولید کند. یُد یک ماده معدنی است که غده تیروئید از آن برای تولید هورمون تیروئید استفاده میکند. دریافت یُد بهصورت تزریقی هم میتواند باعث پرکاری تیروئید شود. آمیودارون (داروی تخصصی قلب) نیز دارویی است که حاوی مقدار زیادی یُد بوده و میتواند منجر به پرکار شدن تیروئید شود.
. تومورهای تخمدان یا بیضه
. تومورهای خوشخیم تیروئید یا غده هیپوفیز
. دریافت مقدار زیاد تترایدوتیرونین از طریق رژیم غذایی یا دارو
پرکاری تیروئید چگونه تشخیص داده میشود؟
پزشک از چند طریق میتواند پرکاری تیروئید را تشخیص بدهد:
. معاینهٔ فیزیکی گردن تا ببیند غده تیروئید بزرگتر از حد نرمال است یا نه
. آزمایش خون برای بررسی سطح هورمون تیروئید در بدن
. تستهای تصویری برای دیدن غده تیروئید
پرکاری تیروئید چگونه درمان میشود؟
دارودرمانی
داروهای آنتی تیروئید مانند متیمازول، تولید هورمون تیروئید را متوقف میکنند. دارودرمانی، شیوهٔ معمول درمان پرکاری تیروئید است.
یُد رادیواکتیو
ید رادیواکتیو برای درصد زیادی از افرادی که به پرکاری تیروئید دچارند تجویز میشود. در این شیوه، سلولهایی که هورمون تولید میکنند به طور موثر نابود میشوند. عوارض جانبی معمول یُد رادیواکتیو شامل خشکی دهان، خشکی چشمها، گلودرد و تغییرات در حس چشایی میشوند. بعد از درمان با یُد رادیواکتیو لازم است برای مدت زمان کوتاهی بیمار از سایر افراد جدا باشد تا پرتوها به دیگران منتشر نشوند.
عمل جراحی
ممکن است بخشی از غده تیروئید یا کل آن طی عمل جراحی برداشته شود. سپس لازم است بیمار مکملهای هورمون تیروئید مصرف نماید تا به کمکاری تیروئید دچار نشود. همچنین مهارکنندههای بتا مانند پروپرانول میتوانند به کنترل ضربان تند قلب، تعریق، اضطراب و فشارخون بالا کمک کنند. بیشتر افراد به این شیوه درمان پاسخ خوبی میدهند.
برای بهبود علائم پرکاری تیروئید چه میتوانید بکنید؟
به گزارش وب گاه تبیان، داشتن رژیم غذایی مناسب، با تمرکز بر کلسیم و سدیم بسیار مهم است، خصوصاً برای پیشگیری از پرکاری تیروئید. با مشورت پزشکتان یک دستورالعمل غذایی مناسب تهیه کنید، داروهای تجویز شده را مصرف کرده و ورزش کنید.
پرکاری تیروئید میتواند باعث ضعیف و نازک شدن استخوانها نیز بشود که در نهایت پوکیاستخوان را به دنبال خواهد داشت. مصرف ویتامین D و کلسیم، حین و بعد از درمان به تقویت استخوانها کمک میکند.
تفاوت پرکاری تیروئید با کمکاری تیروئید
پرکاری تیروئید و کمکاری تیروئید هر دو عوارضی هستند که به مقدار هورمون تیروئید تولید شده توسط غده تیروئید مربوطاند و تفاوتشان در میزان این هورمونهای تولید و ترشح شده است.
در پرکاری تیروئید، غده تیروئید فعالیت بیش از حد دارد و هورمون زیادی تولید میکند و در کمکاری تیروئید، این غده کمکار است و هورمون کمی نسبت به حد نیاز بدن تولید مینماید.
۵ علامت هشداردهنده بیماری قلبی در کودکان
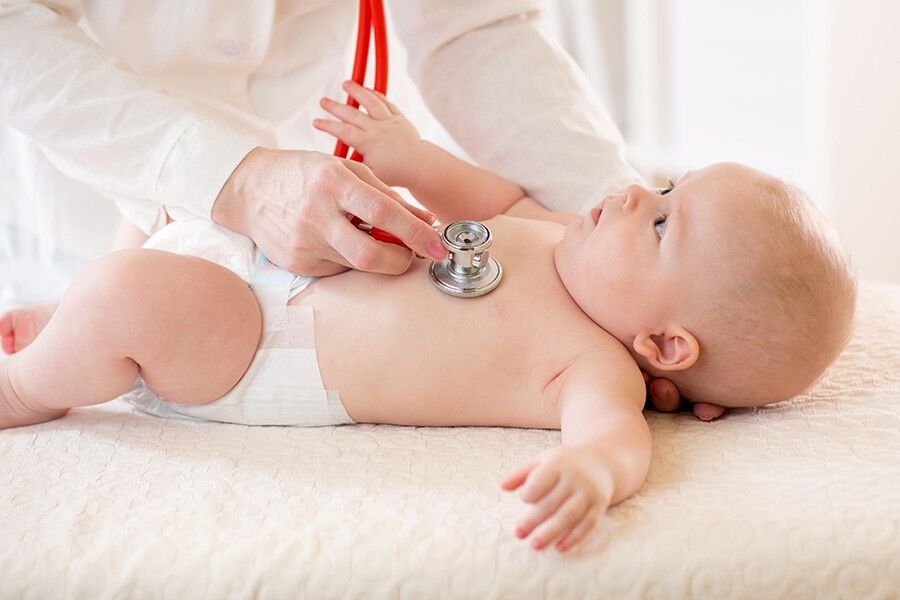
بیماری قلبی فقط در بزرگسالان و افراد سالمند رخ نمیدهد و نوزادان و کودکان هم میتوانند به آن دچار شوند.
بعضی از نقصهای مادرزادی قلبی در کودکان جدی نبوده و نیاز به درمان ندارند. اما دیگر نقصهای مادرزادی قلبی در کودکان پیچیدهتر هستند و نیاز دارند طی یک دوره چند ساله با عمل جراحی تحت درمان قرار بگیرند. نقصهای مادرزادی قلبی که جدی هستند اغلب پیش از تولد یا فوراً بعد از تولد تشخیص داده میشوند. پدر و مادر درصورتیکه متوجه هر گونه علامتی شدند باید فوراً کودک را نزد پزشک ببرند تا تشخیص و متعاقباً درمان بهموقع و مؤثر انجام شود.
علتهای بیماری قلبی در کودکان
علتهای بیماری قلبی در کودکان به دو دسته اصلی تقسیم میشود:
یک: نقصهای مادرزادی قلب در کودکان
طی شش هفته اول بارداری، قلب جنین شروع به شکلگرفتن و تپیدن میکند. رگهای اصلی خون که به سمت قلب میروند و از سمت قلب میآیند نیز طی این مرحله حساس شکل میگیرند.
در این مرحله ممکن است نقصهایی در قلب ایجاد شود. عواملی که میتوانند در ایجاد این نقصها دخیل باشند شامل ژنتیک، برخی از بیماریها، بعضی از داروها و فاکتورهای محیطی مثل سیگارکشیدن میشوند. اطلاعات آماری نشان میدهد میانگین نرخ احتمال نقصهای قلبی مادرزادی تقریباً ۸ مورد بهازای هر ۱۰۰۰ مورد است. نقصهای مادرزادی قلبی اغلب قبل از تولد جنین یا فوراً بعد از تولد شناسایی میشوند. در برخی موارد، مشکل مادرزادی قلب طی بزرگسالی کشف میشود، مثلاً غیرنرمال بودن رگهای خونی، سوراخ در دیواره بین دهلیزهای قلب و دیگر عوارض پیچیده قلبی.
اگر نقصهای قلب مداوا نشوند و زمانی در افراد بزرگسال کشف شوند که بیماری بهشدت پیشرفت کرده است، ممکن است درمان جراحی گزینهٔ مناسبی نباشد. با وجود این، بعضی از بیماریهای قلبی مادرزادی عوارضی سادهترند، مثلاً نقص دیواره بین بطنی و تنگی خفیف دریچه میترال. در چنین عوارض نهچندان خطرناکی، نیاز به درمان پزشکی وجود ندارد. اما اصلاحاتی در سبک زندگی میتواند از دیگر مشکلات پیشگیری نماید.
دو: بیماریهای قلبی اکتسابی در کودکان
بیماریهای قلبی اکتسابی در کودکان بعد از تولد ایجاد میشود و شایعترین آنها موارد زیرند:
. روماتیسم قلبی
روماتیسم قلبی عارضهای است که در آن دریچههای قلب بهواسطه تب روماتیسمی آسیب دائمی میبینند. آسیب دریچه قلب ممکن است فوراً بعد از یک عفونت استرپتوکوکی درمان نشده یا در حال درمان شروع شود. یک واکنش ایمنی باعث یک عارضه التهابی میشود و به طور پیوسته به دریچه قلب آسیب میزند. تب روماتیسمی اغلب بچههای مدرسهای را درگیر میکند. هر چند عفونت استرپتوکوکی شایع است؛ اما تب روماتیسمی به دلیل پیشرفت در تولید داروها خصوصاً در کشورهای توسعهیافته نادر میباشد.
. بیماری کاوازاکی
بیماری کاوازاکی یک علت اصلی برای بیماری قلبی اکتسابی در کودکان است. این بیماری باعث التهاب در دیوارهٔ عروق در سراسر بدن شده و این التهاب به عروق کرونری قلب که تأمینکننده خون برای عضلات قلب هستند آسیب میزند و موجب آنوریسم عروق کرونری میشود.
. التهاب عضلات قلب
این عارضه به نام میوکاردیت عفونی نیز معروف بوده و ناشی از انواعی از عفونتهای ویروسی است که میتوانند سبب التهاب عضلات قلب و اختلال در مسیرهای الکتریکی شوند که سیگنال تپش مناسب را به قلب میدهند. در نتیجه، این اتفاق یکی از علتهای اصلی حمله قلبی ناگهانی در کودکان است.
. مشکلات ریتم قلب
مشکلات ریتم قلب به ضربانهای غیرنرمال قلب گفته میشود از جمله ضربان خیلی تند یا خیلی کُند قلب یا ضربان قلب با الگویی نامنظم. شایعترین عارضه مربوط به ریتم قلب در بچهها تاکیکاردی نام دارد که زمانی است که قلب خیلی تند میزند و نمیتواند پیش از انقباض، با خون پُر شود. علائم مرتبط با تاکیکاردی شامل تپش قلب، ضربان تند قلب، درد در قفسه سینه و سرگیجههایی میشود که گاهی هستند و گاهی نه. اما این مسئله میتواند منجر به عارضهای کُشنده به نام ایست ناگهانی قلب شود.
علائم هشداردهنده بیماریهای قلبی در کودکان
بیماری قلبی در کودکان نهتنها میتواند در فرایند رشد آنها اختلال ایجاد کند بلکه میتواند عوارض بسیار خطرناک داشته باشد. اگر علائم زیر را دیدید باید اقدام فوری پزشکی انجام دهید تا تشخیص و درمان بهموقع انجام شده و درمان تأثیرگذار و با بهترین نتایج باشد:
. تنگی نفس و بهراحتی احساس خستگی و ضعفکردن
. رنگهای متمایل به آبی یا بنفش روی پوست، مثلاً لبها، غشای مخاطی و ناخنها
. تپش قلب، ضربان تند قلب، سرگیجه و سنکوپهای مکرر که میتواند ناشی از مشکلاتی در ریتم قلب باشد
. دیگر علائم مرتبط مثل درد در قفسه سینه. اما درد در قفسه سینه در کودکان کمتر ممکن است مثل بزرگسالان به مشکلی در قلب مربوط شود.
. صداهای غیرعادی قلب که توسط متخصص قلب شناسایی میشود و میتواند همراه یا بدون علائم غیرنرمال باشد
کودکانی که مشکلات قلبی دارند علاوه بر این علائم ممکن است در مقایسه با همسالان سالم خود مشکلات تنفسی، خوب غذا نخوردن، رشد محدود در قد و وزن و اختلال در رشد داشته باشند، خصوصاً بچههایی که مشکل نارسایی قلبی دارند.
به گزارش وب گاه تبیان، نقصهای مادرزادی قلبی ممکن است هیچ اثر بلندمدتی بر سلامت کودک نگذارند. در برخی موارد این نقصها نیاز به درمان ندارند و مشکلی ایجاد نمیکنند. فقط لازم است این عوارض به طور منظم کنترل و چکاپ شوند. اما بعضی دیگر از نقصهای مادرزادی قلبی جدیتر بوده و بهمحض تشخیص به درمان نیاز دارند. چکاپهای سالیانه اکیداً توصیه میشوند. اگر هر گونه علامت غیرمعمولی دیدید، باید کودک را فوراً به پزشک متخصص قلب کودکان نشان دهید تا درمان مؤثر و بهموقع شروع شود.
۵.۵ برابر شدن بروز چاقی در کشور / پیشرفت ایران در جراحی چاقی

مدیر کلینیک چاقی بیمارستان رسول اکرم (ص) با اشاره به اینکه جراحی چاقی میتواند به درمان سایر بیماریهای فرد کمک کند، گفت: بر اساس برآوردهای صورت گرفته در ایران نیز حدود ۴ میلیون نفر نیاز به جراحی چاقی دارند.
دکتر شهاب شهابی با اشاره به اینکه امروزه چاقی به یک اپیدمی و معضل در دنیا بدل شده است، اظهار کرد: جراحی چاقی با این شیوه و به صورت لاپاروسکوپی تقریبا از سال ۲۰۰۰ میلادی آغاز شده است و در طول این سالها به سرعت در حیطه تجهیزات و تکنیکها پیشرفت داشته است.
وی افزود: طی سالیان اخیر ایران نیز در حوزه جراحی چاقی پیشرفتهای بسیار خوبی داشته است؛ به نحوی که در زمینه معرفی تکنیکهای جدید جراحی چند مورد جدید را معرفی کردیم.
وی با اشاره به نقش پژوهش در رشته جراحی چاقی، گفت: امروزه میبایست در تمام حیطههای علوم پزشکی از جمله جراحی چاقی بر پایه مستندات اقدام به تشخیص و درمان کرد.
او با تاکید بر اینکه چاقی عوارضی نظیر فشارخون بالا، چربی خون، کبد چرب، آپنه خواب، کمردرد و… را به دنبال دارد، تصریح کرد: پس جراحی چاقی میتواند به درمان سایر بیماریهای فرد کمک کند.
این عضو هیئت علمی دانشگاه علوم پزشکی ایران با اشاره به اینکه چاقی یک معضل و اپیدمی جهانی است، اظهار کرد: همچنین مهمترین عامل قابل پیشگیری مرگومیر در دنیا محسوب میشود.
وی افزود: در ایران نیز طبق آمار وزارت بهداشت حدود دو سوم افراد از چاقی و اضافه وزن رنج میبرند و در طی ۴۰ سال اخیر تعداد افرادی که دچار چاقی شدند ۵.۵ برابر شده است. بر اساس برآوردهای صورت گرفته در ایران نیز حدود ۴ میلیون نفر هم نیاز به جراحی چاقی دارند.
وی درباره پوشش بیمهای جراحی چاقی، توضیح داد: در ایران جراحی چاقی برای افرادی با BMI (شاخص توده بدنی) بالاتر از ۴۰ تحت پوشش بیمه است؛ هرچند که در اساسنامه سال ۲۰۲۲ فدراسیون بینالمللی جراحی چاقی، به دلیل این که اثربخشی جراحی چاقی بسیار خوب بوده است، اعداد ملاک برای جراحی چاقی کاهش یافته است؛ به نحوی که افرادی با شاخص توده بدنی ۳۵ و بالاتر هم کاندید انجام اعمال جراحی چاقی میشوند.
او در پاسخ به این سوال که انجام جراحی چاقی تا چه اندازه برگشتپذیر است؟، گفت: بسته به روشی که جراحی را انجام میدهیم حدود ۱۰ تا ۳۰ درصد احتمال بازگشت چاقی وجود دارد که عمدتا به تغییر روش زندگی فرد بازمیگردد و لازم است بعد از انجام جراحی، فرد سبک زندگی خود را اصلاح کند.
ابتلای ۱۲هزار ایرانی به سرطان روده بزرگ در سال گذشته/ ابتلا به سرطان معده رو به کاهش است
رئیس انجمن آندوسکوپیهای گوارشی:
رئیس انجمن علمی آندوسکوپی های گوارشی ایران گفت: روند سرطان معده در کشور روبه کاهش است، اما همچنان سرطان روده، بیشترین علت مرگهای ناشی از سرطان است.
کامران باقری لنکرانی افزود:سال گذشته حدود ۱۲ هزار بیمار مبتلا به سرطان روده بزرگ در کشور ثبت شده که ۶ هزار نفر آنها جان خود را از دست دادند و شمار مبتلایان به این سرطان ۲ برابر میشود و سبک زندگی و چاقی علت ابتلا به آن است
وی ادامه داد: در ۱۰ سال آینده تعداد تشخیص سرطان های روده ۲ برابر خواهد شد و اکنون ۶۰ هزار بیمار مبتلا به التهاب روده ای در کشور شناسایی شده و تخمین زده می شود تعداد این بیماران ۱۰۰ هزار نفر باشد.
وی اظهارداشت: در عین حال روند میزان ابتلا به سرطان معده کاهش یافته، این سرطان بیشترین علت مرگ سرطان در هر دو جنس مرد و زن است.
لنکرانی با اشاره به نقش مهم تغذیه و پیشگیری از عوامل خطر زا مانند سیگار کشیدن، گفت: در نیمه شمالی کشور به دلیل ژنتیک، تغذیه ، وجود عوامل باکتری زا شیوع سرطان بیشتر است و در برخی مناطق به علت وجود نیترات در آب سرطان معده شایعتر بوده و انجام آندوسکوپی در تشخیص و درمان زودهنگام این بیماریها نقش مهمی دارد.
وی اظهار داشت: در گذشته به دلیل تصمیم نادرست انجام آندوسکوپی در مطب ها ممنوع شده بود اما با بررسی این موضوع توسط وزیر بهداشت دولت سیزدهم این کار در مطب ها قانونی شده و موجب تشخیص زودهنگام بیماری التهابی به ویژه سرطان های معده و روده خواهد شد.
لنکرانی توصیه کرد افراد بالای ۴۰ سال به خصوص کسانی که سابقه سرطان یا بیماریهای التهابی روده در خانواده دارند، سالانه برای تشخیص زودهنگام سرطان روده و معده آندوسکوپی انجام دهند، این بیماریها نیاز به مراقبت جدی دارد ، درمان آنها به خوبی در دسترس است و یک تا دو درصد ممکن است مبتلایان دچار بدخیمی شوند
وی تصریح کرد: استفاده از ظروف یکبار مصرف در بروز سرطان نقش دارد هدفمان ایجاد ترس و واهمه بین مردم نیست باید با آگاهی رسانی و اقدامات پیشگیرانه از افزایش سرطان در کشور جلوگیری کنیم .
وی با بیان اینکه ابتلا به سرطان معده در زنان میانسال رو به افزایش است، علت بروز این بیماری را استفاده از لوازم آرایشی بیان کرد.
وی در پایان با اشاره به وجود ۹۰۰ فوق تخصص گوارش و کبد در کشور، بر اهمیت تشخیص زودهنگام سرطانهای دستگاه گوارش تاکید کرد.
علتهای معمول شکمدرد در خانمها

چرا شکمدرد در خانمها شایعتر از آقایان است؟ شکمدرد خانمها علتهای زیادی دارد و بیشتر این علتها جدی نیستند؛ اما باید نسبت به علائم آگاه باشید تا اگر مشکلی وجود داشت در همان مراحل اولیه شناسایی و درمان شود.
شکمدرد خفیف میتواند ناشی از ناراحتی معده، دردهای نفخ یا خوردن غذای زیاد باشد. ارگانهای زیادی در شکم هستند که آنها نیز میتوانند درد و ناراحتی ایجاد کنند. در خانمها، شکمدرد میتواند مربوط به اندامهای زنانه یا بارداری باشد. همهٔ خانمهایی که در سنین بارداری هستند و به شکمدرد دچار میشوند باید احتمال بارداری را بررسی کنند. اما شکمدرد در خانمهای سنین بالاتر بیشتر احتمال دارد که جدی و خطرناک باشد.
گرفتگیهای قاعدگی
یکی از شایعترین علتهای شکمدرد در خانمها، دردها و گرفتگیهای قاعدگی است. طی دوره قاعدگی، رحم منقبض میشود یا دیوارهاش را پاکسازی کند. مواد هورمون مانندی (پروستاگلاندینها) که باعث درد و التهاب هستند، انقباضات عضلات رحم را ممکن میکنند. بالابودن سطح پروستاگلاندینها میتواند موجب دردهای شدید شکمی در قاعدگی شود.
کیست تخمدان
بیشتر کیستهای تخمدان علامتی ندارند و خودبهخود برطرف میشوند. اما یک کیست بزرگ تخمدان میتواند باعث درد لگن و شکم شود. این درد میتواند تندوتیز یا مبهم باشد و در قسمت پایین شکم و در سمتی که کیست وجود دارد احساس شود. احساس پُری و سنگینی در شکم نیز یکی از علامتهای معمول یک کیست بزرگ تخمدان میباشد. کیست تخمدان شایع است، خصوصاً در خانمهایی که در سنین باروری هستند. این درد بسته به اینکه کدام تخمدان کیست دارد، در هر سمتی از شکم میتواند احساس شود و ضمناً ممکن است لکه بینی نیز وجود داشته باشد.
عفونتهای مجاری ادراری (UTI)
عفونتهای مجاری ادراری معمولاً علائمی مربوط به مثانه ایجاد میکنند؛ مانند کدرشدن ادرار یا درد حین ادرارکردن. اما باکتریهای عامل این عفونت میتوانند بر شکم نیز اثر بگذارند، خصوصاً در پایین شکم. ممکن است احساس فشار و درد در شکم داشته باشید و نفخ هم بکنید. گاهی تنها علامت عفونت مجاری ادراری، درد پایین شکم میباشد.
بیماری التهابی لگن (PID)
بیماری التهابی لگن یک عفونت یا التهاب در اندامهای تناسلی زنانه است. این بیماری میتواند بر تخمدانها، لولههای فالوپ، رحم یا ترکیبی از این ارگانها اثر بگذارد. بیماری التهابی لگن معمولاً وقتی اتفاق میافتد که باکتریهای منتقله از راه جنسی از واژن یا دهانه رحم به سمت دیگر اندامهای تناسلی میروند. این بیماری اغلب علامتی ندارد؛ اما ممکن است بعداً یا ایجاد درد مزمن در لگن یا درصورتیکه مشکلی در باردارشدن داشته باشید شناسایی شود.
این احساس ناراحتی میتواند بهصورت فشار و پُری یا سنگین در پایین شکم باشد. علائم شکمدرد هنگام ادرارکردن یا اجابت مزاج و حین رابطه جنسی یا طولانیمدت نشستن یا ایستادن ممکن است بدتر شود. مطمئناً درصورتیکه دردتان ادامهدار شد باید به پزشک مراجعه کنید.
تخمکگذاری
اگر هنوز یائسه نشدهاید و تخمدانهایتان همچنان فعالاند پس حدود ۱۰ تا ۱۴ روز پیش از شروع پریودتان گرفتگیهایی در شکم خواهید داشت. این اتفاق زمانی میافتد که یک تخمک آزاد میشود تا بدنتان را برای یک بارداری احتمالی آماده نماید. به درد تخمکگذاری، میتل اشمرز گفته میشود که به معنی درد ِ میانه است.
طی تخمکگذاری، تخمدانها یک تخمک همراه با مایعات آزاد میکنند. سپس این تخمک به سمت لولههای فالوپ و در نهایت به سمت رحم حرکت میکند. مایعات ترشح شده میتوانند در محیط لگن پخش شده و در آنجا درد ایجاد کنند. این درد میتواند چند دقیقه یا چند ساعت باشد و بسته به اینکه کدام تخمدان این تخمک را آزاد کرده در همان سمت از شکم احساس شود.
درد تخمکگذاری ممکن است تیز یا متناوب باشد یا اینکه فقط دردی خفیف و مبهم احساس کنید. این درد موقتی است و نیاز به درمان خاصی ندارد.
فیبروم یا میوم رحم
فیبروم توموری خوشخیم است که در رحم شکل میگیرد و بیش از ۷۰ درصد خانمها در سنین باروری خود سالها این تودهها را دارند. علائم فیبروم یا میوم رحم گوناگون بوده و بسته به سایز آن و جایی که رشد کرده است دارد. بسیاری از خانمها ممکن است اصلاً علامتی نداشته باشند. فیبرومهای بزرگتر ممکن است دردی مبهم یا احساس فشار در پایین شکم یا در لگن ایجاد کنند. همچنین فیبروم رحم ممکن است باعث خونریزیهای سنگین در پریود، خونریزی حین رابطه جنسی، پادرد، کمردرد، یبوست یا مشکل در ادرارکردن شود. فیبروم باعث ناباروری نیز میتواند بشود.
وقتی فیبروم دیگر خونرسانی نشده و شروع به نابودشدن میکند میتواند شکمدرد شدیدی ایجاد کند. اگر علائم زیر را دارید باید فوراً به پزشک مراجعه کنید:
. درد شدید در لگن
. درد مزمن در لگن
. مشکل در تخلیه مثانه
. خونریزی سنگین واژینال بین پریودها
اندومتریوز
اندومتریوز زمانی است که بافت دیوارهٔ داخلی رحم (اندومتریوم) به اندامهای دیگر میچسبد و شروع به رشد میکند. این عارضه میتواند شکمدرد مزمن و بلندمدت در بعضی از خانمها ایجاد کند. وقتی پریود یک خانم شروع میشود، بافت بیرونی رحم همانطوری عمل میکند که اگر داخل رحم بود، مثلاً واکنش نسبت به تغییرات هورمونی، ضخیمشدن و ریزش. این اتفاق میتواند التهاب و خونریزی در لگن ایجاد نماید و بهصورت گرفتگیهای منظم پریودی خودش را نشان بدهد اما میتواند در هر زمانی طی ماه رخ بدهد. ممکن است درد و ناراحتی ناشی از اندومتریوز را در شکم و زیر ناف و پایین کمرتان احساس کنید.
شکمدرد اندومتریوز میتواند خفیف، شدید یا ناتوانکننده باشد. اغلب این درد در دوره قاعدگی بدتر است و میتواند هنگام رابطه جنسی و اجابت مزاج نیز وجود داشته باشد. درد اندومتریوز معمولاً در داخل فضای لگن است اما میتواند به شکم هم برسد. دیگر علائم نیز شامل تهوع، پریودهای سنگین و نفخ میشود.
درد بارداری
در بسیاری از موارد، شکمدرد یا درد لگن حین بارداری جای نگرانی ندارد. استخوانها و تاندونها در حال کشیدهشدن هستند و بدن باید خودش را با رشد جنین وفق بدهد و این میتواند درد و ناراحتی ایجاد کند. همچنین ممکن است درد لانهگزینی داشته باشید که وقتی است که جنین داخل رحم شما به دیوارهٔ رحم میچسبد. این نوع درد علامت پیشرفت بارداری است. حدود هفته چهارم بارداری ممکن است چند بار دچار گرفتگیها و ناراحتیهایی در شکم شوید.
بارداری خارج رحمی
بارداری خارج رحمی زمانی است که تخمک بارور در لولهٔ فالوپ یا جایی غیر از رحم لانهگزینی میکند. در بیشتر موارد بارداری خارج رحمی در یکی از لولههای فالوپ اتفاق میافتد و این نوع بارداری برای مادر خطرناک است زیرا میتواند موجب پارگی لوله فالوپ و خونریزی داخلی شود.
بارداری خارج رحمی با گرفتگیهای خفیف همراه با دردهای ضربه مانند و متناوب در یک سمت شکم یا در لگن است. حتی این درد میتواند شدید باشد و درصورتیکه خونریزی روی داده باشد و خون در دیافراگم جمع شده باشد، به سمت شانهها، کمر یا گردن هم برود.
سرطان تخمدان
سرطان تخمدان نوعی سرطان است که در داخل، نزدیک یا روی لایهٔ بیرونی تخمدانها ایجاد میشود. در خیلی از موارد، این نوع سرطان تا زمانی که به لگن و شکم دستدرازی نکند تشخیص داده نمیشود. به همین دلیل سرطان تخمدان در مراحل اولیه خود علامتی ندارد. علائم سرطان پیشرفته تخمدان خاص نیستند و ممکن است با دیگر بیماریها اشتباه گرفته شوند.
به گزارش وب گاه تبیان، شکمدرد ناشی از سرطان تخمدان معمولاً مبهم است و ممکن است فرد آن را به مشکلات دیگری مانند یبوست یا نفخ ربط دهد؛ اما درد و فشار پایین کمر برطرف نمیشود و شکم ممکن است تا حدی بزرگ شود که بیمار نتواند دکمههای شلوار خود را ببندد. همچنین بیمار مکرراً احساس میکند باید ادرار کند و بعد از خوردن مقداری از غذا فوراً احساس سیری میکند. دیگر علائم نیز شامل یبوست و کاهش وزن میشوند.
تاثیر فوق العاده پروبیوتیک در کودکان

پروبیوتیکها میکروارگانیسمهای زنده ای هستند که در صورت مصرف به مقدار کافی برای سلامت انسان مفید هستند. آنها معمولا در غذاهای تخمیر شده مانند ماست، کفیر، کیمچی و کلم ترش و همچنین در مکملهای غذایی یافت می شوند. در سالهای اخیر، علاقه فزایندهای به استفاده از پروبیوتیکها در کودکان وجود داشته است و تحقیقات نشان میدهد که ممکن است برای سلامت و رفاه کودکان مفید باشند.
روده انسان خانه تریلیونها میکروارگانیسم از جمله باکتریهای مفید و مضر است. تعادل این میکروارگانیسمها برای حفظ سلامتی ضروری است. وقتی تعداد باکتریهای مضر بیشتر از باکتریهای مفید باشد، میتواند منجر به مشکلات سلامتی مختلفی از جمله مشکلات گوارشی، عفونتها و حتی بیماریهای مزمن شود. پروبیوتیکها با وارد کردن باکتریهای مفید زنده به روده عمل میکنند و به بازگرداندن تعادل میکروارگانیسمها و بهبود سلامت کلی کمک میکنند.
فواید پروبیوتیک ها در کودکان
تحقیقات نشان میدهد که پروبیوتیکها ممکن است طیف وسیعی از مزایای سلامتی را برای کودکان ارائه دهند. برخی از قابل توجهترین مزایای عبارتند از:
بهبود هضم
نشان داده شده است که پروبیوتیکها هضم را در کودکان بهبود میبخشند، به ویژه در کسانی که مشکلات گوارشی مانند یبوست، اسهال و سندرم روده تحریک پذیر دارند.
تقویت عملکرد ایمنی
پروبیوتیکها سیستم ایمنی را در کودکان تقویت میکنند و خطر ابتلا به عفونتها و بیماریها را کاهش میدهند.
پیشگیری از آلرژی
پروبیوتیکها ممکن است با تعدیل پاسخ ایمنی و کاهش التهاب به پیشگیری از آلرژی در کودکان کمک کنند.
فواید سلامت روان
پروبیوتیکها با بهبود نتایج سلامت روان در کودکان، از جمله کاهش علائم اضطراب و افسردگی مرتبط هستند.
بهبود جذب مواد مغذی
پروبیوتیکها ممکن است جذب مواد مغذی را در کودکان، به ویژه در کسانی که مشکلات سوء جذب دارند، بهبود بخشند.
انواع پروبیوتیکها برای کودکان
انواع مختلفی از پروبیوتیکها وجود دارد و همه آنها به یک اندازه برای کودکان مفید نیستند. برخی از رایجترین پروبیوتیکهای مورد استفاده برای کودکان عبارتند از:
لاکتوباسیلوس اسیدوفیلوس
این پروبیوتیک معمولاً در ماست و سایر محصولات لبنی یافت میشود و نشان داده شده است که هضم را بهبود میبخشد و اسهال را در کودکان کاهش میدهد.
بیفیدوباکتریوم بیفیدوم
این پروبیوتیک در شیر مادر یافت می شود و با بهبود عملکرد سیستم ایمنی در نوزادان مرتبط است .
LACTOBACILLUS RHAMNOSUS
نشان داده شده است که این پروبیوتیک خطر عفونتهای تنفسی و عفونت گوش را در کودکان کاهش میدهد.
استرپتوکوک ترموفیلوس
این پروبیوتیک معمولاً در محصولات لبنی تخمیر شده یافت میشود و نشان داده شده است که سلامت دستگاه گوارش را در کودکان بهبود میبخشد.
ملاحظات ایمنی
در حالی که پروبیوتیکها به طور کلی برای کودکان بیخطر هستند، انتخاب پروبیوتیک مناسب و استفاده مناسب از آن مهم است. برخی از پروبیوتیکها ممکن است برای کودکانی با شرایط خاص پزشکی یا کسانی که داروهای خاصی مصرف میکنند مناسب نباشند. همیشه بهتر است قبل از دادن پروبیوتیک به کودکان با یک متخصص اطفال مشورت کنید.
پروبیوتیکها میتوانند مکمل ارزشمندی به رژیم غذایی کودک باشند و طیف وسیعی از مزایای سلامتی را برای سلامتی کلی بدن ارائه دهند. با این حال، انتخاب پروبیوتیک مناسب و استفاده مناسب از آن برای اطمینان از ایمنی و اثربخشی بسیار مهم است. با راهنمایی صحیح، پروبیوتیکها میتوانند راهی ایمن و موثر برای حمایت از سلامت کودکان و ارتقاء رشد و تکامل مطلوب باشند.
پروبیوتیکها و آنتی بیوتیکها
آنتیبیوتیکها گاهی برای درمان عفونتهای باکتریایی ضروری هستند اما میتوانند تعادل باکتریهای مفید روده را نیز مختل کنند و منجر به مشکلات گوارشی مانند اسهال شوند. پروبیوتیکها میتوانند به بازگرداندن تعادل میکروارگانیسمها در روده پس از یک دوره مصرف آنتی بیوتیک کمک کنند و خطر اسهال مرتبط با آنتی بیوتیک و سایر عوارض جانبی منفی را کاهش دهند.
پروبیوتیکها و عملکرد سیستم ایمنی
تحقیقات نشان میدهد که پروبیوتیکها ممکن است در تعدیل سیستم ایمنی بدن ، به ویژه در کودکان، نقش داشته باشند . پروبیوتیکها میتوانند تولید آنتی بادیها و سایر سلولهای ایمنی را تحریک کنند و به محافظت در برابر عفونتها و بیماریها کمک کنند.
پروبیوتیکها و اوتیسم
شواهد اولیهای وجود دارد که نشان میدهد پروبیوتیکها ممکن است برای کودکان مبتلا به اختلال طیف اوتیسم (ASD) مفید باشند. برخی از مطالعات نشان دادهاند که سویههای خاصی از پروبیوتیکها میتوانند علائم گوارشی را بهبود بخشند و علائم رفتاری را در کودکان مبتلا به ASD کاهش دهند.
انتخاب پروبیوتیک مناسب
همه پروبیوتیکها یکسان ساخته نمیشوند و مهم است که پروبیوتیک مناسب برای نیازهای خاص کودک خود را انتخاب کنید. به دنبال پروبیوتیکی بگردید که حاوی سویههای خاصی از باکتریها باشد که نشان داده شده است برای سلامتی کودک شما بسیار مفید هستند. همچنین ممکن است بخواهید دوز و شکل پروبیوتیک (به عنوان مثال پودر، کپسول یا قرص جویدنی) را در نظر بگیرید.
پری بیوتیکها
پری بیوتیکها کربوهیدراتهای غیر قابل هضم هستند که به عنوان غذا برای باکتریهای مفید روده عمل میکنند. غذاهایی مانند سیر، پیاز، موز و مارچوبه سرشار از پری بیوتیک هستند و میتوانند به رشد باکتریهای مفید در روده کمک کنند. ترکیب پروبیوتیکها با پری بیوتیکها میتواند به حداکثر رساندن مزایای سلامتی هر دو کمک کند.
در نتیجه، پروبیوتیکها می توانند ابزار ارزشمندی برای حمایت از سلامت و تندرستی کودکان باشند. آنها طیف وسیعی از فواید، از بهبود هضم تا تقویت عملکرد سیستم ایمنی و حتی ارتقای سلامت روان را ارائه میدهند. با این حال، انتخاب پروبیوتیک مناسب و استفاده مناسب از آن برای اطمینان از ایمنی و اثربخشی بسیار مهم است. برای تعیین اینکه آیا پروبیوتیکها برای کودک شما مناسب هستند و کدام سویهها و دوزهای خاص سودمندتر هستند، با یک متخصص اطفال مشورت کنید.
برخی از عوارض جانبی رایج پروبیوتیکها در کودکان چیست؟
پروبیوتیکها معمولا برای کودکان بیخطر در نظر گرفته میشوند، اما گاهی اوقات میتوانند عوارض جانبی خفیفی ایجاد کنند . عوارض جانبی رایج پروبیوتیکها در کودکان ممکن است شامل موارد زیر باشد:
مشکلات گوارشی
پروبیوتیکها میتوانند علائمی مانند گاز، نفخ، یبوست یا اسهال در برخی از کودکان ایجاد کنند. این علائم معمولاً خفیف هستند و در عرض چند روز خود به خود از بین میروند.
واکنشهای آلرژیک
در موارد نادر، پروبیوتیکها میتوانند در برخی از کودکان واکنش آلرژیک ایجاد کنند که میتواند علائمی مانند کهیر، تورم یا مشکل در تنفس را ایجاد کند. اگر کودک شما هر یک از این علائم را تجربه کرد، فورا به پزشک مراجعه کنید.
عفونتها
در موارد نادر، پروبیوتیکها میتوانند باعث عفونت در کودکان با سیستم ایمنی ضعیف شوند. این احتمال بیشتر در کودکانی رخ میدهد که به شدت بیمار هستند یا دارای بیماریهای زمینهای جدی هستند.
به گزارش وب گاه بیتوته، توجه به این نکته مهم است که پروبیوتیکها برای همه کودکان مناسب نیستند، به ویژه آنهایی که دارای شرایط پزشکی خاص یا سیستم ایمنی ضعیف هستند. اگر قصد دارید به کودک خود پروبیوتیک بدهید، همیشه بهتر است ابتدا با ارائه دهنده مراقبتهای بهداشتی کودک خود صحبت کنید.
مکملها را جایگزین مواد غذایی و میوه ها نکنید

یک دکترای تغذیه گفت: یکی از راه هایی که می توان شدت پوکی استخوان را کم کرد، کلسیم، منیزیم و روی است و کلسیم به تنهایی مفید نخواهد بود.
«منصور رضایی» دکترای تغذیه با بیان اینکه کمبودهای تغذیه را با آموزش می توان برطرف کرد، افزود: در درازمدت یا در میان مدت، مکمل یاری انجام می شود و رویکرد بعدی غنی سازی است. ما معمولا در تغذیه سه رویکرد میان مدت، درازمدت،کوتاه مدت داریم. به طور نمونه برای رفع و رجوع کمبودها ، طرح مکمل یاری اجرا می شود مانند دادن قرص آهن به دختران دانش آموز در مدارس.
به گزارش بهداشت نیوز، وی در ادامه بیان این که در کوتاه مدت بحث مکمل ها است که غذای دریافتی را کامل می کند، گفت: باید یاد بگیریم که مکمل ها بد نیستند و فقط باید بدانیم کی؟ کجا؟ و چه وقت باید مصرف شوند؟ یا برای چه افرادی این مکمل ها لازم است؟ به طور نمونه، افرادی که بیماری های خاص دارند ممکن است نیاز بیشتری به مصرف مکمل داشته باشند.
رضایی در ادامه توصیه کرد: قرص چربی در کنار قرص امگا ٣ نباید مصرف شود و بیش از ۱۰ ساعت از هم، باید مصرف شوند تا اثر بهتری داشته باشد.
وی اگر دریافت لبنیات پس از بارداری کم شده باشد می بایست فرد کلسیم مصرف کند، که مصرف آن احتمال دارد که یبوست را تشدید و جذب آهن را کمی مختل می کند. پس افراد بهتر است تا کلسیم را ترجیحا با غذا مثل لبنیات تامین کنند. مصرف مکمل کلسیم در افرادی که لبنیات نمی توانند مصرف کنند، توصیه می شود.
این دکتری تغذیه در پاسخ به این پرسش که مصرف مکمل ها قبل از خوردن غذا باشد یا بعد آن، گفت: مکمل ها اگر قبل از غذا مصرف شود به خوبی جذب بدن می شود؛ اما در دراز مدت دچار مشکل می شود. معده هنگ می کند؛ چرا که معده وقتی پر می شود، جذب او کم می شود. یک ساعت بعد از غذا، بهترین زمان مصرف مکمل هاست.
وی با بیان اینکه بخش اعظمی از پوکی استخوان ارثی است و با کلسیم و پوکی استخوان ارتباط کمی دارد، گفت: یکی از راه هایی که می توان شدت پوکی استخوان را کم کرد، کلسیم، منیزیم و روی است و کلسیم به تنهایی مفید نخواهد بود.
رضایی در پایان در خصوص مصرف ویتامین سی اظهارداشت: مصرف بیش از حد ویتامین c، در درازمدت عوارض هم دارد. وقتی میوه ها کلی ویتامین دارند؛ چرا باید از ویتامین سی استفاده کرد؟ در حد ٢٠٠ الی٣٠٠ مشکلی ندارد؛ اما به جای استفاده از این ویتامین های برای بدن، بهتر است از منابع غذایی بهره گرفت.