دسته: سلامت
ترکیب دارویی جدید، راهی برای کنترل بهتر حملات میگرنی
دستورالعمل تازه برای مدیریت بهتر یک سردرد مزمن

پژوهش جدیدی به بررسی روشهای مؤثر برای درمان میگرنهای حاد در افراد غیر باردار پرداخته است. این مطالعه به دنبال ارائه راهکارهایی برای بهبود مدیریت این بیماری در محیطهای درمانی سرپایی بوده است. با توجه به شیوع گسترده میگرن و تأثیر آن بر کیفیت زندگی، انتخاب بهترین روش درمانی اهمیت زیادی دارد.
میگرن یکی از شایعترین اختلالات عصبی است که با سردردهای شدید و عودکننده مشخص میشود. این سردردها معمولاً بین ۴ تا ۷۲ ساعت طول میکشند و ممکن است همراه با حساسیت به نور و صدا، تهوع و استفراغ باشند.
اگرچه روشهای مختلفی برای درمان این بیماری وجود دارد، اما بسیاری از مبتلایان همچنان درمان مناسبی دریافت نمیکنند. انتخاب یک رویکرد درمانی که هم مؤثر باشد و هم عوارض جانبی کمتری داشته باشد، یک چالش مهم در حوزه سلامت است.
در همین راستا، کالج پزشکان آمریکا (ACP) پژوهشی را انجام داده است که بر اساس آن، دستورالعمل جدیدی برای درمان میگرن حاد ارائه شده است. این مطالعه به بررسی اثرگذاری و عوارض داروهای موجود پرداخته و بر اساس شواهد بهترین گزینههای درمانی را پیشنهاد داده است.
بر اساس این دستورالعمل، به بیمارانی که به مسکنهای ضدالتهابی غیراستروئیدی (NSAIDs) پاسخ کافی نمیدهند، توصیه میشود که این داروها را همراه با تریپتانها مصرف کنند. همچنین، برای افرادی که به استامینوفن بهتنهایی پاسخ نمیدهند، ترکیب استامینوفن و تریپتان پیشنهاد شده است. این راهکارها بهویژه برای بیماران غیر باردار در محیطهای سرپایی طراحی شدهاند.
محققان تأکید دارند که درمان باید در اسرع وقت، بلافاصله پس از شروع حمله میگرنی آغاز شود. استفاده از ترکیب دارویی تریپتان و NSAID یا تریپتان و استامینوفن، میتواند اثربخشی بیشتری در کنترل درد و کاهش علائم میگرن داشته باشد.
نتایج این تحقیق نشان میدهند که ترکیب داروهای مذکور نسبت به سایر روشهای درمانی، مزایای بیشتری دارد و از نظر میزان اثربخشی، برتری قابلتوجهی نشان داده است. این ترکیبها نهتنها شدت و مدتزمان حملات میگرنی را کاهش میدهند، بلکه عوارض جانبی آنها نیز در مقایسه با سایر گزینههای دارویی، متعادلتر است
اهمیت این یافتهها در آن است که میتوانند به کاهش هزینههای درمانی و بهبود کیفیت زندگی بیماران کمک کنند. میگرن علاوه بر تأثیر بر سلامت فردی، تأثیرات اقتصادی و اجتماعی گستردهای نیز دارد. به همین دلیل، یافتن یک روش درمانی که هم مؤثر باشد و هم در دسترس، از نظر سلامت عمومی اهمیت ویژهای دارد.
این پژوهش در نشریه Annals of Internal Medicine منتشر شده و توسط کالج پزشکان آمریکا، یکی از نهادهای معتبر پزشکی، انجام شده است. یافتههای این تحقیق میتوانند راهنمای مهمی برای پزشکان در انتخاب بهترین روش درمان میگرن باشند.
تاثیر سیگار کشیدن مادران در دوران بارداری بر ژنتیک نوزادان

نتایج یک مطالعه در انگلستان نشان داد که سیگار کشیدن زنان در دوران بارداری بر نوزادان پسر در مقایسه با نوزادان دختر، تاثیرات بیشتری برای آنها در آینده دارد.
در یکی از بزرگترین مطالعات جهان در مورد اثرات سیگار کشیدن مادران، محققان دانشگاه آبردین بیش از نیم میلیون نفر را مورد مطالعه قرار دادند تا اثرات سیگار کشیدن در بارداری و تاثیرات آن بر فرزندان آنها در دوران بزرگسالی را بررسی کند.
این تیم به سرپرستی پروفسور پل فاولر، رئیس دانشکده علوم پزشکی در دانشگاه آبردین، از رابطه ژنتیکی بین مادران و فرزندان بزرگسال آنها استفاده کردند تا اولین تجزیه و تحلیل ژنتیکی از سیگار کشیدن مادران را انجام دهند. آنها چند گونه ژنی را پیدا کردند که احتمال سیگار کشیدن مادر را افزایش میدهد و همین مساله راههای بالقوه جدیدی را برای درمان هدفمند ترک سیگار فراهم میکند.
این تیم با استفاده از نمونههایی ارسال شده از سوی بیوبانک انگلستان، دادههای ۵۰۰ هزار نفر فرد در ۲۲ مرکز در مانی در اسکاتلند، انگلستان و ولز را بررسی کردند تا عوامل ژنتیکی، بیوشیمیایی، اجتماعی و جمعیتشناختی مرتبط با سیگار کشیدن در دوران بارداری را شناسایی کنند.
آنها دریافتند که در هر مرحله، جنینهای پسر در مقایسه با دختران، بیشتر تحت تاثیر سیگار کشیدن مادر در دوران بارداری قرار میگیرند. آنها دریافتند که اولین تاثیر آن تغییر سطوح ژنهای کبد در جنین پسر در اوایل هفته هفدهم بارداری است که در آینده میتواند باعث کوتاهتر شدن عمر آنها شود.
یافته دیگر این تحقیق این بود که اگر فرزندان پسر در بزرگسالی به سمت سیگار کشیدن نروند، این خطرات تا حدود زیادی از بین میرود.
این مطالعه همچنین نشان داد که مردان در بزرگسالی در مقایسه با زنان، بیشتر در معرض ابتلا به سرطان و یا ابتلا به دیابت نوع دوم هستند. در مقابل، زنان بیشتر در معرض ابتلا به اختلالات گوارشی و تولید مثلی و همچنین مشکلات سلامت روان قرار دارند.
میخائیل میهوف، محقق تحصیلات تکمیلی که این تحقیق را به عنوان بخشی از مطالعات دکترای خود انجام داد، در این باره میگوید: «سیگار کشیدن مادر در دوران بارداری با بسیاری از مشکلات سلامتی برای نوزادان مرتبط است. یافتههای ما نشان میدهد که سیگار کشیدن مادر از اوایل سه ماهه دوم بر سلامت نوزاد، بهویژه برای نوزادان پسر تاثیر میگذارد و این امر در دوران بزرگسالی آنها ادامه مییابد. ما همچنین برای اولین بار چند گونه ژنی را شناسایی کردیم که احتمال سیگار کشیدن یا معتاد شدن مادر به سیگار را حتی در دوران بارداری افزایش میدهد».
نوروز و آجیل؛ چگونه با انتخاب درست، سلامتی خود را تضمین کنیم؟

آجیل به عنوان نماد سفره هفتسین و خوراکی محبوب نوروز، نقش مهمی در جشنها دارد. این خوراکیها نه تنها طعمی لذیذ دارند، بلکه سرشار از مواد مغذی هستند. انتخاب آجیلهای سالم و باکیفیت اهمیت زیادی دارد، زیرا آجیلهای کهنه میتوانند عوارض جبرانناپذیری برای سلامتی به همراه داشته باشند.
نوروز، به عنوان یکی از مهمترین جشنهای ایرانیان، نماد شروع سال جدید و تجدید حیات است. در این ایام، سنتهای مختلفی از جمله خرید و مصرف آجیل و خشکبار رواج دارد. آجیل نه تنها به عنوان یک تنقلات خوشمزه، بلکه به عنوان منبعی از مواد مغذی و انرژیزا در این جشنها مورد توجه قرار میگیرد. انتخاب آجیل سالم و با کیفیت اهمیت ویژهای دارد که در این گزارش به آن پرداخته میشود.
اهمیت آجیل در سفره نوروز
آجیل به عنوان یکی از عناصر اصلی سفره هفتسین، نماد برکت و فراوانی است. وجود آجیل در این سفرهها به معنای آرزوی سلامتی، ثروت و خوشبختی برای سال جدید است. همچنین، آجیل به عنوان یک منبع انرژی طبیعی، میتواند به تأمین نیازهای غذایی خانوادهها در ایام نوروز کمک کند.
خواص تغذیهای آجیل
آجیلها سرشار از مواد مغذی هستند که برای سلامتی بدن ضروریاند. برخی از خواص تغذیهای آجیلها شامل موارد زیر است:
پروتئین: آجیلها منبع خوبی از پروتئین گیاهی هستند که برای رشد و ترمیم بافتهای بدن ضروری است.
چربیهای سالم: چربیهای موجود در آجیلها عمدتاً از نوع غیراشباع هستند که به کاهش خطر بیماریهای قلبی کمک میکند.
فیبر: فیبر موجود در آجیلها به بهبود عملکرد دستگاه گوارش و کنترل قند خون کمک میکند.
ویتامینها و مواد معدنی: آجیلها حاوی ویتامین E، منیزیم، زینک و آنتیاکسیدانها هستند که به تقویت سیستم ایمنی و سلامت عمومی بدن کمک میکنند.
برای انتخاب آجیل سالم در نوروز، توجه به نکات زیر ضروری است:
خرید از فروشگاههای معتبر: برای اطمینان از کیفیت آجیل، بهتر است از فروشگاههای معتبر و شناختهشده خرید کنید
بررسی تاریخ انقضا: همیشه به تاریخ انقضا توجه کنید و از خرید آجیلهای نزدیک به تاریخ انقضا خودداری کنید.
چشیدن طعم: اگر امکانپذیر است، قبل از خرید مقداری از آجیل را بچشید تا از طعم و تازگی آن مطمئن شوید.
نگهداری صحیح: پس از خرید، آجیلها را در جای خشک و خنک نگهداری کنید تا تازگی آنها حفظ شود.
برچسبگذاری: به برچسبهای روی بستهبندی توجه کنید؛ اطلاعات مربوط به ترکیبات، تاریخ انقضا و شرایط نگهداری بسیار مهم است.
عدم استفاده از افزودنیهای مضر: از خرید آجیلهایی که حاوی نمک، شکر یا افزودنیهای شیمیایی هستند پرهیز کنید.
مضرات آجیلهای ناسالم
آجیلهای ناسالم میتوانند عوارض جدی برای سلامت داشته باشند:
اضافه وزن: مصرف بیش از حد آجیلهای شور یا شیرین میتواند به چاقی و مشکلات متابولیکی منجر شود.
حساسیت: برخی افراد ممکن است به انواع خاصی از آجیلها حساسیت داشته باشند که در صورت مصرف، عوارض جدی ایجاد میکند.
آلودگیهای میکروبی: آجیلهای بیکیفیت ممکن است حاوی آلودگیهای باکتریایی یا قارچی باشند که میتواند به مسمومیت غذایی منجر شود.
انتخاب آجیل سالم در نوروز نه تنها به سلامتی افراد کمک میکند بلکه نشاندهنده توجه به کیفیت مواد غذایی مصرفی نیز هست. با رعایت نکات ذکر شده، میتوان از فواید بیشمار آجیل بهرهمند شد و جشن نوروز را با سلامتی و خوشحالی بیشتری برگزار کرد. امیدواریم با انتخاب صحیح، سال جدید را با انرژی و نشاط آغاز کنیم.
چربیسوزی در خواب: با ۵ خوراکی جادویی!

خواب یکی از ضروریترین نیازهای بدن ماست، اما آیا میدانستید که میتوانید از این زمان استراحت برای تقویت متابولیسم و سوزاندن کالری بیشتر بهره ببرید؟ بله، درست است! با انتخابهای مناسب غذایی، میتوانید در طول شب به بدن خود کمک کنید تا چربیها را بسوزاند.
اگر به دنبال افزایش سوختوساز (متابولیسم) و کاهش وزن خود هستید، خوراکیها و نوشیدنیهایی وجود دارند که میتوانند به این روند کمک کنند. البته منظور این نیست که فقط به این خوراکیها و نوشیدنیها تکیه شود تا همه کالریهای اضافی سوزانده شوند، بلکه هدف این است که آنها را در یک برنامه غذایی منظم بگنجانید تا از سوختوساز بهتر حتی در شب بهرهمند شوید.
در اینجا ۵ خوراکی و نوشیدنی که میتوانند به شما کمک کنند تا در خواب کالری بسوزانید، معرفی میشوند.
۱. بادام، تقویتکننده سوختوساز در شب
بادام یک خوراکی فوقالعاده است که باید در رژیم غذایی شما گنجانده شود. این خوراکی نهتنها سرشار از چربیهای سالم و پروتئینها است، بلکه تأثیر زیادی در سوختوساز بدن دارد.
بادام حاوی منیزیم است، یک ماده معدنی که نقش کلیدی در مدیریت قند خون و تنظیم سطح انسولین دارد، دو عاملی که برای مدیریت وزن انسان بسیار ضروری هستند.
چرا بادام به بدن انسان کمک میکند تا کالری بسوزاند؟
منیزیمی که در بادام وجود دارد میتواند به کاهش سطح کورتیزول (هورمون استرس) که باعث ذخیرهسازی چربیها بهویژه در ناحیه شکم میشود، کمک کند.
بادام همچنین غنی از پروتئین و فیبر است که به احساس سیری کمک کرده و از پرخوری در شب جلوگیری میکند. اسیدهای چرب غیر اشباع در بادام به سوختوساز بهتر چربیها کمک میکنند.
راهکار:
پیش از خواب یک مشت بادام (حدود ۲۰-۳۰ گرم) بخورید تا بدون مصرف کالری اضافی از فواید آن بهرهمند شوید. همچنین میتوانید بادام را با ماست یا پوره میوه مخلوط کرده و بخورید.
۲. ماست، یک خوراکی مفید برای بازسازی عضلات
ماست یکی از خوراکیهای غنی از پروتئین و کمکربوهیدرات است که میتواند انتخابی مناسب برای خوردن قبل از خواب باشد. ویژگی خاص ماست این است که به بازسازی عضلات کمک میکند که این امر بهطور غیرمستقیم باعث افزایش میزان کالریسوزی در زمان خواب میشود.
چرا ماست به بدن انسان کمک میکند تا کالری بسوزاند؟
ماست حاوی پروتئین کازئین است که با هضم آهسته، آمینواسیدها را به تدریج در بدن آزاد میکند، روندی که به ترمیم و ساخت عضلات کمک میکند. هرچه عضلات بیشتری داشته باشید، متابولیسم پایه شما بالاتر میرود، به این معنا که کالری بیشتری در حال استراحت میسوزانید.
ماست همچنین غنی از کلسیم است که نقش مهمی در سوختوساز چربیها ایفا میکند. برخی از پژوهشها نشان میدهند که کلسیم میتواند به افزایش تجزیه چربیها و کاهش تشکیل سلولهای چربی جدید کمک کند.
راهکار:
پیش از خواب یک کاسه کوچک ماست بخورید. ماست را میتوانید به همراه یک قاشق غذاخوری عسل یا میوههای تازه بخورید. این یک میانوعده سیرکننده و مناسب برای سوزاندن چربیها در طول شب است.
۳. چای سبز، یک چربیسوز طبیعی
چای سبز که برای اثرات مفیدش بر سلامتی شناختهشده است میتواند به کاهش وزن انسان نیز کمک کند. بسیاری از پژوهشها نشان میدهند که چای سبز بر ترموژنز، یعنی فرایند تولید گرما در بدن جانداران اثر میگذارد، فرایندی که نقش مهمی در تنظیم دمای بدن و کالریسوزی دارد.
چرا چای سبز به بدن انسان کمک میکند تا کالری بسوزاند؟
کاتچینها که نوعی آنتیاکسیدان هستند و در چای سبز به مقدار زیاد یافت میشوند با افزایش سرعت متابولیسم و استفاده بهتر از چربیها بهعنوان منبع انرژی مرتبط هستند.
چای سبز همچنین حاوی کافئین است، اما کمتر از قهوه. این نوشیدنی بدون آنکه خواب را مختل کند به افزایش مصرف کالری کمک میکند.
راهکار:
پیش از خواب یک فنجان چای سبز بنوشید، اما نه خیلی دیر، زیرا کافئین حتی به مقدار کم نیز میتواند بر خواب تأثیر بگذارد. برای اثر بیشتر، چای سبز ارگانیک با کیفیت بالا انتخاب کنید که حاوی غلظت بهینهای از کاتچینها باشد.
۴. دارچین، تنظیمکننده قند خون در طول شب
دارچین یک ادویه رایج در شیرینیپزی است، اما آیا میدانستید که میتواند در مدیریت وزن شما نیز مؤثر باشد؟ دارچین علاوه بر طعماش، نقشی در کنترل قند خون دارد که به طور غیرمستقیم میتواند به چربیسوزی کمک کند.
چرا دارچین به بدن انسان کمک میکند تا کالری بسوزاند؟
دارچین به تثبیت سطح قند خون کمک میکند که منجر به کاهش نوسانات انسولین میشود. سطح بالای انسولین میتواند منجر به ذخیره بیش از حد چربیها شود.
این ادویه همچنین با بهبود گردش خون میتواند باعث تنظیم دمای بدن شود، عملی که به سوزاندن کالریها کمک میکند.
راهکار:
یک سر انگشت دارچین را میتوانید به یک لیوان شیر داغ (ترجیحاً شیر بدون چربی یا گیاهی) اضافه کنید و آن را پیش از خواب بنوشید. یا میتوانید آن را روی ماست یا غلات پاشیده و پیش از خواب بخورید. به این ترتیب میتوانید به راحتی از خواص دارچین بهرهمند شوید.
۵. گریپفروت، میوهای چربیسوز
گریپفروت میوهای است که معمولاً در رژیمهای غذایی برای لاغری توصیه میشود و دلایل خوبی هم برای این توصیه وجود دارد. این میوه کم کالری است و حاوی ترکیباتی است که به سوزاندن چربیها کمک میکند. گریپفروت همچنین سرشار از ویتامین C است که سیستم ایمنی بدن را تقویت کرده و به سمزدایی در آن کمک میکند.
چرا گریپفروت به بدن انسان کمک میکند تا کالری بسوزاند؟
نارینگنین موجود در گریپفروت به افزایش متابولیسم و کاهش چربی در بدن کمک میکند. پژوهشها نشان میدهند که مصرف گریپفروت یا آب آن پیش از وعدههای غذایی میتواند با کاهش احساس گرسنگی، از میزان غذا خوردن بکاهد.
راهکار:
پیش از خواب نصف یک گریپفروت را بخورید یا یک لیوان از آب تازه آن را بدون شکر اضافه بنوشید. این یک میانوعده سبک و مناسب برای سوختوساز در طول شب است.
همپیمانانی برای خواب و سوختوساز بدن شما
خواب یک زمان مهم برای بازسازی و ترمیم بدن شما است بنابراین میتوانید از این زمان بهطور بهینه استفاده کنید که به کاهش وزن شما کمک کند. با مصرف خوراکیها و نوشیدنیهایی که در طول شب باعث فعال شدن متابولیسم بدن میشوند، میتوان به طور طبیعی و بدون تلاش اضافی کالری سوزاند.
بادام، ماست، چای سبز، دارچین و گریپفروت از جمله خوراکیها و نوشیدنیهایی هستند که میتوانند به سوزاندن چربیها، کاهش هوسهای شبانه و تنظیم دمای بدن کمک کنند.
فراموش نکنید:
براساس این مطلب که در یورونیوز به چاپ رسیده است، اگرچه این خوراکیها و نوشیدنیها میتوانند به بهبود عملکرد سوختوساز بدن شما کمک کنند، اما مهم است که یک رژیم غذایی متعادل را رعایت کرده و بهطور منظم فعالیت بدنی انجام دهید. خواب کافی و ترمیمی همراه با یک رژیم غذایی سالم، کلید کاهش وزن پایدار و مؤثر خواهد بود.
مدیرکل بهزیستی هرمزگان: بیش از ۹۸ درصد نوزادان متولدشده استان تحت پوشش غربالگری شنوایی قرار گرفتند

مدیرکل بهزیستی هرمزگان گفت: در ۹ ماهه سالجاری بیش از ۹۸ درصد نوزادان متولد شده استان تحت پوشش غربالگری شنوایی قرار گرفتند.
سامیه جهانشاهی مدیرکل بهزیستی هرمزگان با گرامیداشت ۱۳ اسفند ۱۴۰۳ روز جهانی شنوایی، با اشاره به اهمیت غربالگری شنوایی نوزادان اظهار کرد: غربالگری شنوایی نوزادان معمولاً در بدو تولد یا در چند روز اول زندگی نوزاد انجام میشود. غربالگری شنوایی نوزادان اهمیت زیادی دارد؛ زیرا میتواند بهتشخیص و درمان زودهنگام کم شنوایی کمک کند.
وی افزود : هدف برنامه غربال شنوایی نوزادان پیش از یک ماهگی ، شناسایی به موقع اختلالات شنوایی قبل از ۳ ماهگی و شروع مداخلات طبی، درمانی و توانبخشی قبل از ۶ ماهگی به منظور پیشگیری از عوارض ناشی از ناشنوایی مانند اختلالات گفتاری، ارتباطی، شناختی، اجتماعی، اقتصادی و …است.
رئیس سازمان غذا و دارو: فروش اینترنتی دارو از سال آینده با ضوابط جدید انجام میشود

رئیس سازمان غذا و دارو گفت که نحوه فروش اینترنتی دارو از بهار ۱۴۰۴ تحت نظارت کامل این سازمان و در چارچوب ضوابط و مقررات جدید، اجرا خواهد شد.
مهدی پیرصالحی افزود: بر اساس اصلاحات انجامشده در آییننامه فروش اینترنتی دارو، هدف اصلی این تغییرات حفظ حریم خصوصی بیماران، تسهیل فرآیند ارائه خدمات دارویی و ایجاد توازن میان حفظ اطلاعات شخصی و تسهیل ارائه خدمات توسط بخش خصوصی است.
وی اظهار کرد: این طرح با مشارکت همه ذینفعان بازنگری شده است و اجرای سراسری آن از سال آینده، علاوه بر تسهیل دسترسی بیماران به دارو، شفافیت بیشتر در زنجیره تأمین دارو را نیز موجب خواهد شد.پیرصالحی با تاکید بر اینکه هرگونه خرید، فروش و انبار دارو توسط سکوهای (پلتفرم) اینترنتی، غیر مجاز و غیر قانونی است، تصریح کرد: پس از ثبت کد رهگیری نسخه توسط بیمار در سامانه سکوهای مورد تایید سازمان غذا و دارو، نسخه از طریق سکوی مربوطه حمل و به نشانی متقاضی که در سامانه ثبت شده است، تحویل داده میشود.
وی ادامه داد: عرضه داروهای خاص، سهمیهای، تحت کنترل و دارای شرایط خاص حمل، توسط سکوهای اینترنتی (پلتفرمها) انجام نمیشود و مجوز فعالیت سکوهای اینترنتی متقاضی فعالیت در حوزه حمل دارو در یک کارگروه مشترک توسط سازمان غذا و دارو و وزارت ارتباطات صادر میشود.
رئیس سازمان غذا و دارو با بیان اینکه دارو به میزان موردنیاز و مصرف داخلی وجود دارد و کمبودی دراین زمینه نداریم، گفت: این مهم نتیجه برنامهریزی، تامین ارز برای داروهای حیاتی، افزایش تولید داخلی و بهینهسازی نظام توزیع دارو است.
پیرصالحی افزود: تامین پایدار داروهای ضروری همچنان در اولویت سازمان غذا و دارو است و تلاشها برای به حداقل رساندن مشکلات همچنان ادامه دارد.
تیک عصبی؛ مهمان ناخوانده استرس یا زنگ خطر سلامت؟

تیکها حرکات یا صداهای ناگهانی و غیرارادی هستند که به دلیل ماهیت تکراری خود میتوانند غافلگیر کننده باشند. اما دلیل بروز آنها چیست؟ وقتی تیکها ظاهر میشوند در مغز ما چه اتفاقی میافتد؟
تیکها حرکات یا صداهای ناگهانی و غیرارادی هستند که به دلیل ماهیت تکراری خود میتوانند غافلگیر کننده باشند. اما دلیل بروز آنها چیست؟ وقتی تیکها ظاهر میشوند در مغز ما چه اتفاقی میافتد؟
تیکها میتوانند ساده باشند، مانند پلک زدن سریع، اخم کردن یا بالا انداختن شانه، یا پیچیدهتر، مانند تکرار کلمات یا عبارات خاص و یا درآوردن اصوات ویژه مثل سرفه کردن.
این رفتارها به عنوان اختلالات عصبی-رشدی طبقهبندی میشوند که شامل اختلال در مدارهای مغزی مسئول کنترل حرکتی است. تیکها به ویژه در کودکان شایع هستند و در میان حدود ۵ درصدِ آنها شیوع دارند، اما میتوانند تا بزرگسالی باقی بمانند یا حتی در بزرگسالی ظاهر شوند.
انواع مختلف تیک
تیکها میتوانند موقت یا مزمن باشند. تیکهای موقت که اغلب در کودکان دیده میشود، معمولاً پس از چند ماه ناپدید میشوند. تیکهای مزمن بیش از یک سال طول میکشد و با سندرم تورت (Tourette syndrome) همراه است. این بیماری عصبی با ترکیبی از تیکهای حرکتی و صوتی پایدار بروز میکند. به طور متوسط از هر ۲ هزار نفر ۱ نفر را دچار این سندروم میشود و درمیان پسران شایعتر از دختران است. اگرچه ممکن است این تیکها غیرقابل کنترل به نظر برسند، اما با افزایش سن از شدت آنها کاسته میشود.
علت چیست؟
تیکها از اختلالات عملکرد مدارهای مغز، به ویژه آنهایی که شامل عقدههای قاعدهای یا گانگلیونهای پایه (Basal ganglia)، یک منطقه کلیدی برای هماهنگی حرکات، نشات میگیرند. حساسیت یا عدم تعادل در آزادسازی انتقال دهندههای عصبی مانند دوپامین نیز نقش مهمی ایفا میکند. علاوه بر عوامل عصبی، عناصر ژنتیکی و محیطی نیز در ظاهر شدن آنها نقش دارند
مطالعات نشان دادهاند که تیکها اغلب با استرس، اضطراب یا خستگی بدتر میشوند. این حالتها باعث افزایش فعالیت در مدارهای مغزی مربوطه میشود و تیکها را بیشتر میکند. برعکس، دورههای آرامش و تمدد اعصاب باعث کاهش شدت آنها میشود. در برخی از بیماران، درمانهایی مانند رفتار درمانی، آرامسازی یا در موارد شدیدتر دارو میتواند به محدود کردن تأثیر تیکها بر زندگی روزمره کمک کند.
چگونه با تیک زندگی کنیم؟
افراد مبتلا به تیک ممکن است در زندگی روزمره خود با مشکلاتی مواجه شوند، به ویژه به دلیل نگاه دیگران به آنها. کودکان ممکن است قربانی تمسخر و حتی آزار و اذیت شوند. افزایش آگاهی در میان اطرافیان و ترویج درک بهتر از این اختلالات برای محدود کردن این برخوردها ضروری است.
براساس این مقاله که در یورونیوز منتشر شده است، تشخیص و مدیریت تیک نیاز به یک رویکرد شخصی دارد. متخصصانی مانند متخصصان مغز و اعصاب یا روانشناسان، تأثیر تیکها را بر کیفیت زندگی بیمار ارزیابی کرده و راهبردهای مناسب را پیشنهاد میکنند. اینها اغلب شامل درمانهای رفتاری برای کمک به کنترل تیکها، و همچنین حمایت روانشناختی برای مدیریت تأثیر عاطفی آنها میشوند.
شیوع سرخک در جاسک هرمزگان؛ واکسن موجود است
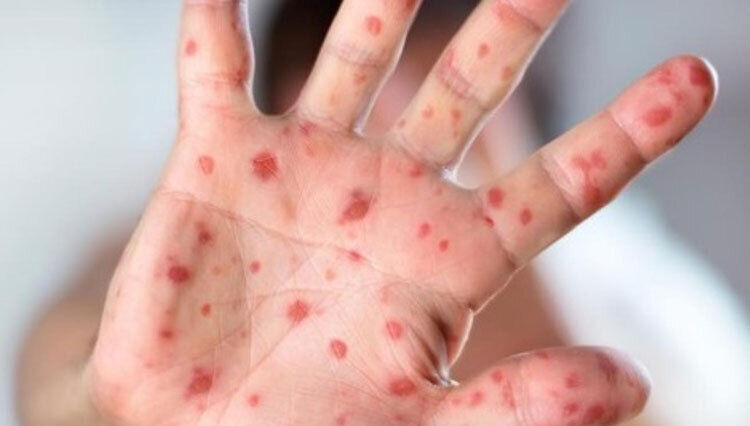
مدیر شبکه بهداشت و درمان جاسک با اشاره به شیوع سرخک در این منطقه از شرق هرمزگان، اعلام کرد: ۱۱ کودک مبتلا به بیماری سرخک در شهرستان شناسایی شده است و واکسن نیز موجود بوده و در این زمینه تاخیر ایجاد نخواهد شد ضمن اینکه مردم هم باید به علائم توجه کنند.
جواد پوردکان اظهار کرد: این ۱۱ کودک مبتلا به بیماری سرخک بومی جاسک هستند که هنوز به سن دریافت واکسن نرسیده و یا خانوادههای آنان از تزریق واکسن جلوگیری کرده بودند.
وی بیان کرد: در مناطقی که موارد قطعی بیماری سرخک گزارش شده بود؛ بیماریابی از سایر افراد به صورت خانه به خانه انجام شده و ضمن ارائه آموزش در خصوص بیماری واکسیناسیون همه گروههای سنی ۶ ماهه تا ۲۵ ساله انجام گرفته است.
مدیر شبکه بهداشت و درمان جاسک یادآور شد: باتوجه به اینکه برای پیشگیری از ابتلای به بیماری سرخک، واکسن وجود دارد نباید برای دریافت واکسن تاخیری ایجاد شود.
بیماری ویروسی سرخک در کودکان که با علائم تب و بثورات جلدی قرمز رنگ ظاهر میشود و با علائم تنفسی، سرفه و آبریزش بینی و همچنین قرمز شدن مخاط چشم همراه است، بسیار مسری بوده و از طریق تنفس منتقل میشود که در صورت تشدید میتواند عوارض خطرناکی برای آنها داشته باشد.
تغذیه سالم در رمضان ؛ آمادهاید برای یک روزه داری آسان؟

انتخاب درست غذاها در سحر و افطار میتواند از ضعف، تشنگی و افت قند خون جلوگیری کرده و روزهداری را آسانتر کند. با تغذیه مناسب در رمضان، از ضعف و تشنگی دور بمانید و با رعایت نکات طلایی برای سحری و افطار روزهداری آسانتری را تجربه کنید.
مدت زیادی تا شروع ماه مبارک رمضان باقی نمانده است. با اینکه ماه رمضان یکی از ماههای پربرکت الهی است اما ترس از گرسنگی و غذا نخوردن برای مدت طولانی، این ماه مبارک را برای بعضی از افراد تلخ میکند. تغذیه در ماه رمضان اصول خاصی دارد که با رعایت کردن آنها میتوانید بدون هیچ ترسی به استقبال آن بروید.
با فرا رسیدن ماه رمضان، تغذیه مناسب نقش مهمی در حفظ انرژی و سلامت بدن ایفا میکند.در این مطلب درباره راههای آمادگی بدن برای ماه رمضان صحبت کرده و اصول تغذیه در ماه رمضان را بررسی خواهیم کرد. به یاد داشته باشید که ماه رمضان فرصت بسیار خوبی برای تغییر در سبک زندگی و ایجاد عادتهای سالم است.
آمادگی بدن برای ماه رمضان
همانطور که گفته شد برای گذراندن این ماه مبارک بدون سختی لازم است نکتههایی را درباره آمادگی بدن برای ماه رمضان بدانید. در ادامه این موارد را بررسی خواهیم کرد:
تنظیم تدریجی الگوی غذاییتنظیم تدریجی الگوی غذایی برای آمادگی بدن در ماه رمضان امری ضروری است؛ از چند هفته قبل از شروع این ماه مبارک، تعداد وعدههای غذایی خود را به تدریج کاهش دهید، مثلاً وعده میان وعده صبح یا عصر را حذف کنید و سعی کنید ساعات غذا خوردن خود را به ساعات سحری و افطاری نزدیک کنید تا بدن به این تغییر عادت کند
همچنین، از مصرف غذاهای سنگین، چرب و پرادویه در وعدههای غذایی خودداری کرده و به جای آنها، غذاهای سبک و مغذی مانند میوهها، سبزیجات، غلات کامل و پروتئینهای کمچرب مصرف کنید تا انرژی لازم برای روزه داری را داشته باشید.
تنظیم الگوی خواب
یکی از کارهایی که برای آمادگی بدن برای ماه رمضان باید انجام دهید این است که الگوی خواب خود را تنظیم کنید. از چند هفته قبل از آغاز ماه، ساعات خواب خود را به تدریج افزایش دهید؛ به عنوان مثال، هر شب ۱۵ تا ۳۰ دقیقه زودتر به رختخواب بروید. در طول ماه مبارک، تلاش کنید حداقل ۷ تا ۸ ساعت خواب شبانه با کیفیت داشته باشید تا انرژی و تمرکز لازم برای فعالیتهای روزانه را حفظ کنید.
یکی از کارهایی که برای آمادگی بدن برای ماه رمضان باید انجام دهید این است که الگوی خواب خود را تنظیم کنید.
همچنین، در صورت احساس خستگی، یک خواب کوتاه ۲۰ تا ۳۰ دقیقهای در طول روز میتواند مفید باشد. این تنظیمات تدریجی، بدن را برای تغییرات زمان خواب در ماه رمضان آماده میسازد و از بروز اختلالات ناشی از کمبود خواب جلوگیری میکند.
آمادگی جسمانی
آمادگی جسمانی برای ماه رمضان، با انجام ورزشهای سبک از چند هفته قبل از شروع ماه، آغاز میشود. ورزشهایی مانند پیاده روی، شنا یا دوچرخه سواری، به بدن کمک میکنند تا به تدریج به تغییرات فعالیت بدنی در طول ماه رمضان عادت کند.
در طول ماه رمضان، بهتر است از انجام ورزشهای سنگین و طاقت فرسا خودداری کنید و به ورزشهای سبک و کوتاه مدت اکتفا کنید. بهترین زمان برای ورزش در ماه رمضان، بعد از افطار یا قبل از سحری است، زمانی که بدن انرژی کافی برای انجام فعالیت بدنی دارد.
مشورت با پزشک
مشورت با پزشک قبل از شروع ماه رمضان، به ویژه برای افراد دارای بیماریهای خاص، امری ضروری است. پزشک میتواند با بررسی وضعیت سلامتی شما، راهنماییهای لازم را در مورد روزه داری و نحوه مصرف داروها در طول این ماه ارائه دهد.
همچنین، میتوانید از پزشک یا متخصص تغذیه در مورد رژیم غذایی مناسب در ماه رمضان راهنمایی بگیرید تا با رعایت نکات ساده، بدنی سالم و روحیهای آماده برای استقبال از این ماه پربرکت داشته باشید.
اصول تغذیه در ماه رمضان
حالا که نکات آمادگی برای بدن در اصول تغذیه در ماه رمضان بسیار اهمیت دارد. پیروی از این اصول به شما کمک می کند تا از بروز مشکلات گوارشی، کمبود انرژی و سایر عوارض احتمالی جلوگیری کنید. مهم ترین اصول تغذیه در ماه رمضان عبارتند از:
آغاز کردن وعده های غذایی با سوپ
باید مراقب غذایی که افطار خود را با آن شروع میکنید، باشید. شمار زیادی از خانوادهها سوپ را به عنوان غذای اصلی در سفره میدانند. وقتی یک وعده غذایی را با سوپ شروع کنید معده آماده میشود. از آنجا که ماه رمضان در بیشتر نقاط با گرمی هوا همراه است توصیه میشود سوپی با مواد مغذی تازه میل کنید تا بدنتان بعد از ساعتها روزهداری، مواد مغذی ضروری را دریافت کند.
باید مراقب غذایی که افطار خود را با آن شروع میکنید، باشید.
آهسته غذا میل کردن
آهسته غذا خوردن سبب هضم آسانتر غذا میشود. از آنجا که بعد از ساعتها روزه داری امکان پرخوری بالاست، بهتر است از قبل خود را به آهسته خوردن عادت دهید تا با شروع افطار دچار پرخوری نشوید. ۱۵ تا ۲۰ دقیقه زمان میبرد تا مغز پیام سیر شدن را دریافت کند. با آهسته غذا خوردن این فرصت را در اختیار مغز قرار دهید.
بیشتر بخوانید: چگونه از بوی بد دهان در ماه رمضان جلوگیری کنیم؟
مصرف پروتئین و کلسیم
مطمئن شوید که به اندازه کافی پروتئین و کلسیم از غذاهایی مانند گوشت، لبنیات، حبوبات و تخم مرغ دریافت می کنید. این غذاها شما را به مدت زیادی سیر نگه می دارند.
سبک کردن وعده های غذایی
متخصصان خوردن غذا یک یا دو ساعت پس از افطار را به شرطی که سنگین و چرب نباشد توصیه میکنند. غذاهایی مانند زولبیا و بامیه با وجود طعم خوب بعد از ساعتها روزه داری انتخاب خوبی برای معده نیستند. میوهها علاوه بر لذت بخش بودن، انتخاب سالم و مناسبی هستند.
پرهیز از مصرف نمک و ادویه اضافی
از دیگر نکات مهم در مورد تغذیه در ماه رمضان توجه به عدم مصرف ادویهجات است. خوردن غذاهای شور و تند در ماه رمضان توصیه نمیشود، چون سبب کم آب شدن بدن و تشنگی خواهد شد.
افزایش مصرف فیبر
یک تغییر عمده در برنامه غذایی مانند روزه گرفتن روی حرکت رودهها تاثیر دارد. اگر برنامه غذایی شما حاوی خوراکیهای سرشار از فیبر مانند غلات سبوس دار، میوهها و سبزیجات باشد، هیچ مشکلی پیش نمیآید.
کنترل میزان غذا
وقتی صحبت از اهمیت تغذیه در ماه رمضان میشود نباید به اشتباه فکر کنید پس از ساعتها روزهداری باید بیش از آنچه بدنتان نیاز دارد، غذا مصرف کنید. مقدار وعدههای غذایی خود را کنترل کنید تا از اضافه شدن وزن و مشکلات گوارشی پیشگیری شود.
وعده های غذایی بعد از افطار بین فرهنگ ها و سنت های مختلف متفاوت است اما به طور کلی سعی کنید غذاهایی که بعد از باز کردن روزه می خورید تعادل نشاسته ای را حفظ کند و شامل میوه ها، سبزیجات، غذاهای لبنی و غذاهای سرشار از پروتئین مانند گوشت، ماهی، تخم مرغ وحبوبات باشد.
مصرف سحری
هرگز وعده سحر را حذف نکنید. وعده سحری به شما کمک میکند تا بدن خود را برای یک روز طولانی آماده نگه دارید. برخی معتقدند خوردن سحری از کند شدن سوخت و ساز بدن جلوگیری میکند. خوردن یک وعده سحری کامل کمک میکند بدن برای روزه داری آماده و با انرژی بماند.
توصیه میشود از نان سبوس دار برای داشتن انرژی پایدار در طول روز استفاده کنید. با اینکه خوابیدن بسیار دلنشینتر از بیدار شدن در آن ساعت و غذا خوردن است با این حال سحری را از دست ندهید. در ماه رمضان سحری مهمترین وعدهایست که میخورید چرا که تا افطار شما را سرپا نگه می دارد.
ورزش و فعالیت بدنی
مردم ترجیح میدهند برای صرف انرژی کمتر در طول ماه رمضان فعالیتشان را پایین بیاورند. اما سعی کنید بعد از افطار پیاده روی کنید تا سرعت سوخت و ساز بدنتان پایین نیاید و کالریهای اضافی را بسوزانید.
در ماه رمضان چه غذاهایی بخوریم؟
در طول ماه رمضان باید بیشتر از قبل به نوع غذا خوردن خود اهمیت دهید و مطمئن شوید که از تمام ۵ گروه مواد غذایی برای تعادل و تنوع استفاده میکنید. این غذاها شامل موارد زیر میشود.
نان، حبوبات و سایر غلات
میوه و سبزیجات
گوشت قرمز، ماهی و مر
شیر، پنیر و ماست
چربیها و قندها (این گروه شامل غذاهای پرکالری است؛ در نتیجه باید مصرف آنها محدود باشد).
کربوهیدراتهای پیچیده مثل حبوبات و غلاتی مثل جو، گندم، جو دوسر، ارزن، سمولینا، لوبیا، عدس، آرد سبوسدار و برنج باسمتی
فیبرها مثل سبوس، غلات، حبوبات، گندم، سیب زمینی با پوست
در ماه رمضان از موارد زیر غافل نشوید
خرما و آب
اولین و مهمترین مسئله تامین آب بدن است. تامین آب بدن نقشی کلیدی ایفا میکند. باید آب خوردن خود را کنترل و بر آن نظارت کنیم. بسیار مهم است که در این مدت حداقل ۲ لیتر آب بنوشیم.
میوهها دارای آب، ویتامینها و مواد معدنی ضروری هستند. بعد از باز کردن روزه به همراه آب و خرما مقداری سالاد میوه میل کنید. اگر قصد درست کردن آبمیوه در خانه را دارید، اسموتی بهتر از آبمیوه معمولی است چون فیبرهای محلول و غیر محلول دارد
نشاسته و روغن
مواردی که میتوانید با استفاده از آنها کربوهیدرات بدن خود را تامین کنید، نشاسته، برنج وحشی، برنج قهوهای، نان سبوس دار، جو و ماکارونی سبوس دار است. از مصرف غذاهای تصفیه شده و فرآوری شده مانند شکر سفید، برنج سفید و آرد سفید تا جایی که میتوانید اجتناب کنید
رمضان بهترین زمان برای استفاده از روغنهای سالم است. میتوانید از روغن زیتون در پخت و پز و یا سس سالاد استفاده کنید. روغنهای سالم برای سلامت روان ضروری هستند. همچنین به مغز برای ارتباط مناسب، به مفاصل برای تحرک و انعطاف پذیری بهتر کمک میکند. هر چیز داخلی حتی دیوارههای سلولها نیز به روغن نیاز دارد.
پروتئین
در وعده سحر باید پروتئینهای حیوانی و گیاهی دریافت کرد پس اگر میخواهید تغذیهای مناسب داشته باشید در این وعده جایی برای کربوهیدراتهای نشاستهای مانند برنج، ماکارونی و نان معمولی وجود ندارد.
آزمایشاتی که با کالری برابر انجام شده نشان میدهد، پروتئین انرژی پایدارتری دارد. ۱۶ ساعت زمان میبرد تا گوشت هضم شود. پروتئین حیوانی بهترین انتخاب در این زمان است.
پروتئین حیوانی بهترین انتخاب در وعده سحری است.
سوپ و سالاد
هنگام افطار بهتر است مقداری سوپ عدس و سالاد بخورید. این روش تشنگی و گرسنگی شما را کاملا برطرف میکند. دو ساعت بعد از افطار، به جای مصرف زولبیا، بامیه و دیگر شیرینیها بهتر است از میوه یا آجیلهای خام و بادام زمینی که سرشار از اسیدهای چرب امگا ۳ است استفاده کنید، زیرا این روغنها برای افزایش تحمل ورفع تشنگی مفید هستند.
آنچه از مقاله آمادگی بدن برای ماه رمضان آموختیم:
همانطور که خواندید آمادگی بدن برای ماه رمضان کمک میکند عملکرد بهتری در این ماه داشته باشید. توجه کنید که اوج سطح اسید معده در ظهر ترشح میشود، پس در این موقع از روز مواظب نشانههای آن باشید. اگر از بابت وضعیت خود نگران هستید حتما به پزشک مراجعه کنید. اصولی که درباره تغذیه در ماه رمضان گفته شد را رعایت کنید. این اصول تغذیه برای ماه رمضان کمک میکنند این مدت را بدون هیچ مشکلی سپری کنید.
منبع:pmc.ncbi.nlm.nih.gov
جراحی تغییر رنگ چشم منجر به نابینایی میشود
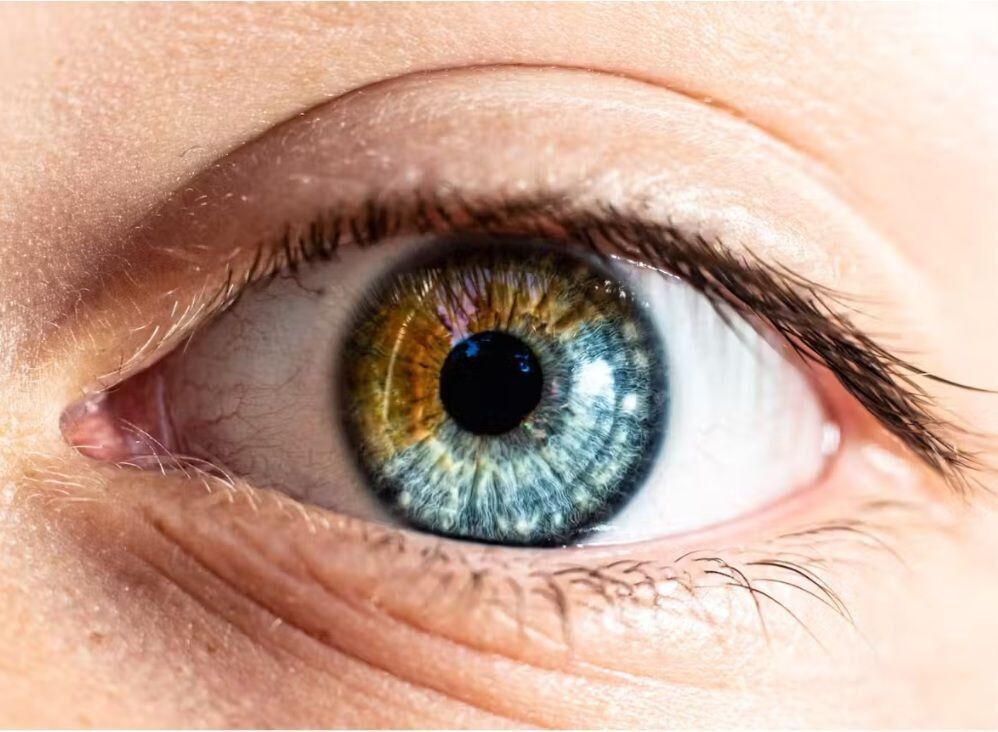
رئیس مرکز تحقیقات اپتیک و لنز ایران گفت: جراحی تغییر رنگ چشم باعث ایجاد سوزش، تاری دید، خشکیچشم، حساسیت به نور، آسیب به قرنیه، آب مروارید زودرس، عفونتهای داخل چشم و منجر به نابینایی فرد میشود.
جراحی تغییر رنگ چشم که شامل روشهایی مانند گذاشتن پروتز رنگی داخل چشم و تزریق رنگدانه در عنبیه یا برداشتن پیگمان(رنگدانه)های تیره از سطح عنبیه به کمک لیزر است؛ به دلیل مخاطرات و عوارض احتمالی در بسیاری از کشورها با انتقادهای جدی همراه است.
وی اظهار کرد: برای مثال استفاده از لیزر برای برداشتن رنگدانههای قهوهای چشم فرد در برخی موارد باعث تحریکات و آسیبهای جدی به بافتهای چشم میشود.
رئیس مرکز تحقیقات اپتیک و لنز ایران ادامه داد: بر اساس نتایج تحقیقات، ۲۵ درصد افرادی که تحت عمل جراحی تغییر رنگ چشم قرار گرفتهاند، دچار خشکی چشم، درد یا کاهش شفافیت دید شدهاند.
به گفته زرین بخش، از آنجا که بسیاری از عوارض تغییر رنگ چشم به دلیل آسیب به قرنیه و بافتهای حساس چشم رخ می دهد، آثار منفی آن در بلند مدت نمایان میشود؛ برای مثال برخی گزارشها نشان میدهد افرادی که تحت جراحی تغییر رنگ چشم قرار گرفتهاند، مشکلاتی مانند تاری و تغییرات در دقت دید پیدا کردهاند همچنین ابتلا به آب مروارید زودرس در این افراد گزارش شده است.
وی خاطرنشان کرد: با توجه به اینکه عمل جراحی تغییر رنگ چشم از سوی مراکزی که صرفا قصد سودجویی دارند و با هدف تامین منافع مالی و با تبلیغات گسترده به خصوص در فضای مجازی انجام میشود، سلامت و تندرستی افراد به ویژه جوانان را به خطر انداخته است
رئیس مرکز تحقیقات اپتیک و لنز ایران ادامه داد: اکنون بهترین گزینه برای تغییر رنگ چشم لنزهای متنوع رنگی و استاندارد است که متقاضیان حتما باید آنها را از مراکز معتبر تهیه کنند تا نسبت به استاندارد بودن این لنزها اطمینان داشته باشند.
وی با اشاره به اینکه در حال حاضر بسیاری از آرایشگاه ها و مراکز غیر پزشکی نسبت به فروش لنزهای رنگی چشم اقدام میکنند، خاطرنشان کرد: این اقدام بسیار خطرناک است و سلامت چشم افراد را به مخاطره میاندازد.
زرین بخش تاکید کرد: ضروری است، برای پیشگیری از عوارض احتمالی لنزهای رنگی، فرد علاوه بر اطمینان از استاندارد بودن لنز، استفاده از لنزهای رنگی را مانند لنز طبی تحت نظارت چشم پزشک انجام دهد؛ زیرا معاینه چشم متقاضیان لنزهای رنگی توسط یک چشم پزشک و ارائه آموزش هایی در مورد نحوه صحیح استفاده و نگهداری از آن، استفادهکنندگان را از عوارض احتمالی مصون نگاه خواهد داشت.