دسته: سلامت
اضطراب، رهاورد چاقی و رژیم غذایی پرچرب در جوانان
رابطه تغذیه، مغز و سلامت روان

افزایش همزمان چاقی و اضطراب در بین نوجوانان و جوانان، توجه پژوهشگران را به رابطه احتمالی میان این دو مشکل جلب کرده است. در پژوهشی تازه، آنها به نقش ارتباط بین روده و مغز در این ارتباط پرداخته و نتایج جالبی گرفتهاند.
چاقی، از مشکلات روبهرشد در بسیاری از کشورهاست که پیامدهای فیزیکی مختلفی مانند دیابت و بیماری قلبی دارد. اما در سالهای اخیر، پژوهشگران نگران اثرات روانی چاقی، بهویژه در جوانان، هستند. اضطراب، یکی از مشکلات روانی شایع، بهویژه در دوران نوجوانی و جوانی است و بررسی پیوند میان این دو وضعیت، میتواند مسیرهای تازهای برای پیشگیری و درمان نشان دهد.
از طرفی، پژوهشهای اخیر نشان دادهاند که سلامت روده و نوع میکروبهای ساکن آن (میکروبیوم روده)، نقش مهمی در عملکرد مغز و احساسات افراد ایفا میکند. با در نظر گرفتن اینکه تغذیه نادرست میتواند هم چاقی ایجاد کند و هم ترکیب میکروبیوم را تغییر دهد، بررسی این چرخه معیوب ضروری به نظر میرسد.
در همین راستا، تیمی از پژوهشگران به سرپرستی دکتر دزیره واندرز، استاد تغذیه در دانشگاه ایالتی جورجیا، تحقیقی را روی موشها طراحی و اجرا کردهاند. آنها به بررسی چگونگی تأثیر چاقی ناشی از رژیم غذایی پرچرب بر رفتارهای اضطرابی و تغییرات مغزی و رودهای پرداختند.
در این پژوهش، ۳۲ موش نر از سن شش هفتگی تا ۲۱ هفتگی (تقریباً معادل نوجوانی تا اوایل بزرگسالی در انسان) مورد بررسی قرار گرفتند. نیمی از آنها با رژیم غذایی کمچرب و نیمی با رژیم پرچرب تغذیه شدند. در پایان، موشهای گروه پرچرب وزن و چربی بدنی بیشتری داشتند.
سپس رفتار این موشها در شرایط خاص آزمایش شد. طبق نتایج، موشهای چاق، واکنشهای اضطرابی بیشتری مانند پدیده «یخ زدگی» در موقعیتهای تهدیدآمیز نشان دادند. همچنین، در ناحیهای از مغز آنها به نام هیپوتالاموس که با متابولیسم مرتبط است، الگوهای سیگنالی متفاوتی مشاهده شد.
در ادامه، پژوهشگران تفاوتهای قابلتوجهی را در ترکیب میکروبی روده بین موشهای چاق و لاغر یافتند. این یافتهها با شواهد فزایندهای هماهنگ هستند که نشان میدهند روده و مغز به شکل پیچیدهای با هم در ارتباطاند و ترکیب میکروبی میتواند بر رفتار تأثیر بگذارد.
بهطور کلی، نتایج این تحقیق حاکی از آن هستند که چاقی ناشی از رژیم غذایی ناسالم میتواند از طریق تغییر عملکرد مغز و سلامت روده، باعث افزایش رفتارهای اضطرابی شود. این موضوع نشان میدهد که تأثیرات چاقی فقط به بدن محدود نمیشود و روان انسان را نیز درگیر میکند.
یافتههای فوق میتوانند به طراحی راهکارهایی برای مقابله همزمان با چاقی و مشکلات روانی کمک کنند، بهویژه در کودکان و نوجوانان. درک این ارتباطها میتواند موجب تدوین سیاستهای بهداشتی مؤثرتری در سطح عمومی شود.
هرچند این آزمایش روی موشها انجام شده، اما مبنای علمی معتبری برای تحقیقات آینده در انسان فراهم کرده است.
نتایج این پژوهش در نشست سالانه انجمن تغذیه آمریکا (American Society for Nutrition) موسوم به NUTRITION ۲۰۲۵ ارائه شده است.
میوه مفید برای سلامت قلب زنان
مطالعه جدید در دانشگاه دیویس کالیفرنیا نشان میدهد انبه، فشار خون و کلسترول زنان را پس از یائسگی بهمیزان قابلتوجهی کاهش میدهد.
مطالعه جدید از سوی متخصصان علوم پزشکیِ دانشگاه دیویس کالیفرنیا نشان میدهد که مصرف روزانه حدود دو وعده انبه (۳۳۰ گرم یا حدود ۱.۵ پیمانه) به مدت دو هفته، چند شاخص فشار خون را (در کوتاهمدت) و همچنین کلسترول کلی و کلسترول بد (الدیال) ناشتا را در زنان سالم پس از یائسگی بهمیزان قابلتوجهی کاهش میدهد.
دوران یائسگی که زنان ممکن است تا ۴۰ درصد از عمرشان را در آن طی کنند، مرحلهای از زندگی است که در آن خطر بیماریهای قلبی بهمیزان چشمگیری افزایش مییابد.
کاهش این شاخص های خطرزا به این صورت بود که دو ساعت پس از خوردن انبه، فشار خون سیستولیک (عدد بالا در اندازهگیری فشار خون) شرکتکنندگان در حالت درازکش حدود شش واحد (۶.۳ میلیمتر جیوه) و فشار خون میانگین شریانی (MAP) نیز ۲.۳ میلیمتر جیوه کمتر شد.
علاوه بر این، مصرف روزانه انبه به مدت دو هفته باعث کاهش حدود ۱۳ واحدی کلسترول کلی (۱۲.۹ میلیگرم در دسیلیتر) و کاهش تقریبا ۱۳ واحدی الدیال (۱۲.۶ میلیگرم در دسیلیتر) شد.
به گزارش ایندیپندنت، دکتر رابرتا هولت، متخصص دانشگاه دیویس و نویسنده همکار این مطالعه میگوید: زنان پس از یائسگی با تغییرات متابولیکی خاصی مواجه میشوند که میتواند خطر ابتلا به بیماریهای قلبیعروقی را افزایش دهد. یافتههای ما به شناسایی راهکارهای غذایی هدفمند مانند مصرف روزانه انبه تازه برای کمک به این گروه در معرض خطر و حمایت از سلامتی قلب و کاهش احتمالی خطر بیماریهای مزمن کمک میکند.
به گفته دکتر هولت، عواملی مانند فشار خون بالا و کلسترول بالا از عوامل خطر اصلی بیماریهای قلبیعروقی هستند و رژیم غذایی غنی از مواد مغذی شامل میوههای تازه مثل انبه، مدتهاست که بهعنوان راهی موثر برای کاهش این خطرات شناخته شده است. این مطالعه نشان میدهد در برخی گروههای جمعیتی حتی تغییرات کوتاهمدت مثل مصرف روزانه انبه تازه هم میتواند بر کاهش خطر ابتلا به بیماریهای مزمن تاثیری مشهود داشته باشد.
دکتر هولت میگوید برای زنان یائسه و سایر افرادی که نگران سلامتی قلب و سوختوساز بدن خود هستند، انبه راهکاری طبیعی، شیرین و سرشار از مواد مغذی است که همزمان باعث بهبود شاخصهای سلامت قلب شود و از مصرف قندهای افزوده نیز جلوگیری میکند.
راز داشتن پوستی شاداب در اوج گرما!

آیا از فصل تابستان گریزان هستید و نمیدانید چطور باید از پوستتان در این فصل مراقبت کنید؟ مراقبت از پوست در تابستان به دلیل قرار گرفتن در معرض اشعه ماوراء بنفش خورشید، درجه حرارت بالاتر و احتمال آفتابسوختگی بسیار مهم است. در طول فصل تابستان، حفظ یک روتین مراقبت از پوست در گرما برای محافظت از پوست در برابر آسیب و حفظ سلامت آن بسیار مهم است.
با فرا رسیدن فصل گرما، محافظت از پوست در برابر اشعههای مضر خورشید و آسیبهای ناشی از افزایش دما، اهمیت ویژهای پیدا میکند. تابش شدید آفتاب، تعریق زیاد و آلودگی هوا، همگی میتوانند به سلامت و زیبایی پوست ما آسیب برسانند. اما نگران نباشید! با داشتن یک برنامه مراقبتی مناسب و استفاده از سلاحهای قدرتمند محافظت از پوست، میتوانید در برابر این عوامل مخرب ایستادگی کرده و پوستی سالم، شاداب و درخشان داشته باشید.
اشعه ماوراء بنفش میتواند آسیب شدیدی به پوست وارد کند و منجر به آفتاب سوختگی، پیری زودرس و افزایش خطر سرطان پوست شود. خوشبختانه نکات زیادی برای مراقبت از پوست در تابستان وجود دارد. با رعایت این نکات میتوانید از پوست خود در برابر اثرات شدید گرمای تابستان محافظت کنید و پوستی سالم و باطراوت داشته باشید.در این مقاله، ۵ سلاح اصلی مراقبتی از پوست در فصل گرما را به شما معرفی میکنیم که با استفاده از آنها میتوانید پوست خود را در برابر آسیبهای احتمالی محافظت کرده و از زیبایی و سلامت آن لذت ببرید.بدون شک، مهمترین سلاح در برابر آسیبهای ناشی از گرما و نور خورشید، استفاده از ضد آفتاب است.
ضدآفتاب: خط مقدم دفاعی
ضد آفتاب با ایجاد یک لایه محافظتی روی پوست، از نفوذ اشعههای مضر UV جلوگیری میکند. انتخاب یک ضد آفتاب با SPF مناسب (حداقل ۳۰) و استفاده مرتب و صحیح از آن (حداقل هر دو ساعت یکبار)، به ویژه در ساعات اوج تابش خورشید، ضروری است. فراموش نکنید که حتی در روزهای ابری نیز اشعههای مضر خورشید به پوست شما میرسند، پس استفاده از ضد آفتاب را به هیچ عنوان فراموش نکنید.
• استفاده از ضدآفتاب با SPF حداقل ۳۰ و مقاوم در برابر آب توصیه میشود.
• ضدآفتابهای معدنی حاوی زینک اکساید یا تیتانیوم دیاکساید برای پوستهای حساس مناسبترند.
• ضدآفتاب باید هر دو ساعت یکبار و پس از تعریق تجدید شود.
مرطوبکننده: آبرسانی بدون چربی
گرمای هوا و تعریق زیاد در فصل تابستان، میتواند باعث از دست رفتن رطوبت پوست شود. این کمبود رطوبت، پوست را خشک، کدر و آسیبپذیر میکند. استفاده از یک مرطوبکننده مناسب با نوع پوستتان، میتواند رطوبت مورد نیاز پوست را تامین کرده و از خشکی و آسیبهای ناشی از آن جلوگیری کند. مرطوبکنندههای سبک و فاقد چربی، گزینههای مناسبی برای فصل تابستان هستند.
• هیالورونیک اسید یک آبرسان قوی است که رطوبت را در پوست نگه میدارد.
• مرطوبکنندههای حاوی آلوئهورا نیز به تسکین و آبرسانی پوست کمک میکنند.
• محصولات با بافت ژل یا سرم برای فصل گرما ایدهآل هستند.
آرایش سبک و مقاوم
• استفاده از کرمپودرهای غیرکومدوژنیک و ماتکننده برای جلوگیری از انسداد منافذ پوست توصیه میشود.
• ریملهای ضدآب از پخش شدن آرایش در اثر تعریق جلوگیری میکنند.
• اسپریهای تثبیتکننده حاوی گلیسیرین یا آلوئهورا به ماندگاری آرایش کمک میکنند.
پاکسازی عمیق و ملایم
• پاککنندههای فوم یا ژل با pH متعادل برای تمیز کردن پوست بدون ایجاد خشکی مناسباند.
• ماسکهای حاوی ذغال فعال یا خاک رس به جذب آلودگیها و چربی اضافی کمک میکنند.
آب، اکسیر حیات برای پوست
مصرف کافی آب، نه تنها برای سلامتی عمومی بدن ضروری است، بلکه نقش مهمی در حفظ سلامت و شادابی پوست نیز دارد. آب، به حفظ رطوبت پوست کمک میکند، سموم را از بدن دفع میکند و باعث بهبود گردش خون در پوست میشود. همواره یک بطری آب به همراه داشته باشید و سعی کنید در طول روز به مقدار کافی آب بنوشید زیرا مرطوب نگه داشتن پوست باعث احساس طراوت و شادابی پوست میشود.
مصرف میوه و سبزیجات در رژیم غذایی
برای حفظ درخشندگی و یکدست بودن پوست خود باید از میوهها و سبزیجات در رژیم غذایی خود استفاده کنید. این مواد غذایی ویتامینها، آنتی اکسیدانها و مواد مغذی مورد نیاز پوست جهت زیبا شدن را تامین میکنند. علاوه بر آن، میوه و سبزیجات موجب تقویت کلاژن سازی پوست شده و التهابات را از بین میبرد. این مواد اثرات مضر نور خورشید روی پوست را خنثی میکنند.
ورزش به اندازه کافی
فعالیت بدنی و ورزش موجب بهبود جریان خون در بدن شده و در احیای پوست آسیب دیده نقش موثری دارد. بهتر است در روزهای تابستان پس از استفاده از کرمهای ضد آفتاب مرغوب به استقبال ورزش بروید تا از هر گونه آسیب بافتی پوست در امان باشید.
استفاده از ماسکهای آبرسان
برای روتین پوست در تابستان مصرف ماسکهای آبرسان توصیه میشود. این محصولات حاوی عناصر اسید هیالورونیک هستند و تاثیر زیادی در شادابی و لطافت پوست شما دارند. در هفته یک بار از ماسک استفاده کنید
استراحت به اندازه کافی
در کنار فعالیت جسمانی باید استراحت کافی نیز داشته باشید؛ زیرا استراحت پوست موجب ترمیم و حفظ سلامت پوست می شود و از چین و چروک و لک شدن پوست جلوگیری میکند. در ضمن، استراحت کافی موجب بهبود عملکرد پوست شما خواهد شد.
عدم شستشوی پوست صورت با آب داغ
آب داغ مهمترین عامل خشکی پوست و تحلیل چربی لایههای مختلف پوست است. یکی از راههای درمان خشکی و دهیدراته بودن چهره شما در تابستان عدم شستشوی پوست با آب داغ است. بهتر است آب ولرم و سرد را جایگزین آب داغ کنید و از حمام کردن با آب داغ بپرهیزید. با توجه به این نکات نه تنها پوستی جوان و شاداب را برای خود به ارمغان خواهید آورد؛ بلکه از بروز بسیاری از مشکلات پوستی جلوگیری خواهید کرد.
کمردرد امانتان را بریده؟ وقت تغییر سبک زندگی است!

اگر مرتباً از درد کمر و شانه، بهخصوص در طول کار پشت میز، شکایت میکنید، احتمالاً زمان نشستن خود را بیش از حد طولانی کردهاید. این دردهای مکرر ممکن است نشانهای از کم تحرکی و عدم تعادل در بدن باشد. بهتر است سبک زندگیتان را تغییر دهید و با فعالیتهای فیزیکی سبکتر، به بهبود وضعیت جسمانیتان کمک کنید.
اگر در حین کار مدام از کمردرد و شانههای گرفته شکایت دارید، زنگ خطر به صدا درآمده: وقت کاهش زمان نشستن است! ساعات طولانی پشت میز کار، یا در ترافیک، ما را به سمت یک سبک زندگی کمتحرک و پرخطر سوق میدهد. این عادت، که در دنیای مدرن بسیار رایج شده، سلامت جسمانی و روانی ما را به خطر میاندازد.
تحقیقات علمی متعدد نشان میدهند که نشستن طولانیمدت، چه پشت میز و چه در حالت استراحت، با مشکلات سلامتی متعددی مرتبط است. از بیماریهای قلبی و دیابت گرفته تا افسردگی، دردهای مزمن و ضعف عضلانی، همه میتوانند نتیجهای از نشستن بیش از حد باشند. در واقع، نشستن بیش از حد، به مرور زمان میتواند به کاهش عملکرد کلی بدن و حتی منجر به از کارافتادگی شود. این پیامدها، بهویژه در بلندمدت، میتوانند کیفیت زندگی را به شدت تحت تاثیر قرار دهند.
کمر درد یکی از شایعترین مشکلات ستون فقرات است که بسیاری از افراد در طول زندگی خود آن را تجربه میکنند. این درد میتواند در هر نقطهای از ستون فقرات، از گردن تا لگن احساس شود و در برخی موارد آنقدر شدید باشد که فعالیتهای روزمره را مختل کند. عوامل مختلفی مانند نشستنهای طولانی، بلند کردن اجسام سنگین، ضعف عضلات، آسیبهای فیزیکی، فتق دیسک و آرتروز ستون فقرات میتوانند باعث بروز کمردرد شوند.
درد کمر بعد از سرماخوردگی، دومین دلیل شایعی است که افراد به خاطر آن به پزشک مراجعه میکنند. متاسفانه اگر آن را جدی نگیرید، ممکن است در زندگی روزمره دچار مشکل شوید یا حتی شغلتان را از دست بدهید. خوشبختانه، درمان دارویی و خانگی برای رفع درد کمر و مشکلات ستون فقرات وجود دارد. درمان ساده خانگی و استفاده صحیح از بدن در عرض چند هفته مشکل کمر را حل میکند. برای درمان کمردرد به ندرت نیاز به جراحی است.
برای مقابله با این تهدید، اهمیت پیدا کردن تعادل بین نشستن و فعالیت بدنی، به طور فزایندهای برجسته میشود. در طول روز، به طور منظم بایستید، حرکت کنید و عضلاتتان را فعال نگه دارید. این کار میتواند به پیشگیری از دردهای مزمن، بهبود عملکرد قلبی عروقی و کاهش خطر ابتلا به بیماریهای مزمن کمک کند.
علائم کمر درد چیست؟
درد کمر میتواند با هر کدام از علائم زیر همراه باشد:
دردی که باعث محدودیت در حرکت، خمشدن، راهرفتن یا حتی خوابیدن فرد میشود.
کمر درد ممکن است به پاها کشیده شود.
درد کمر گاهی موجب بیحسی، ضعف و سوزنسوزن شدن اندامها میشود.
نشستن به منزله عدم تحرک جسمی است و نشستن بیش از حد در هر روز یا در بیشتر روزها به معنای داشتن یک سبک زندگی بی تحرک است. این اثرات سوء بر تنفس، گردش خون و وضعیت بدن دارد و خطر ابتلا به چندین بیماری را افزایش می دهد.عدم تحرک جسمی با بیش از ۳ میلیون مرگ قابل پیشگیری در سال در سطح جهان در ارتباط است و به عنوان چهارمین علت اصلی مرگ ناشی از بیماری های غیرواگیر (NCD) شناخته می شود.
به دنبال این، بسیاری از کارفرمایان و موسسات بهداشتی، از جمله انجمن پزشکی آمریکا، نشستن کمتر در محل کار را ترویج می کنند، و سیاست هایی را به کار می گیرند که به کارمندان کمک می کند تا بی تحرکی را در ساعات کار کاهش دهند. همچنین باید ورزش را هم در برنامه روزانه خود داشته باشند اما به دلیل اینکه کارمندان زمان کافی برای باشگاه رفتن ندارند، ورزش در خانه با مربی پیشنهاد می شود.
ما برای غلبه بر اثرات مضر پشت میز نشینی لیستی را تهیه کردهایم. به شما پیشنهاد می کنیم از همین حالا شروع کنید واین مقاله را ایستاده بخوانید.
– ایستاده کار کردن :نشستن برای مدتی طولانی برای بدن شما مضر است. و کارفرمایان باید از کارکنان بخواهند که به صورت ایستاده کار خود را ادامه دهند. این یک روش مفید است.
– نوشیدن مقدار زیادی آب: از دست دادن وزن، جوان شدن، و باهوش شدن. این فقط سه مزیت از ۱۲ واقعیت غیر منتظره در مورد آب آشامیدنی است. به علاوه، موجب می شود به دلیل نوشیدن آب کمی تحرک داشته باشید.
– به خودتان استراحت بدهید: بیش از حد نشستن را کنار بگذارید: افرادی که در طول روز مدتزمان زیادی را روی صندلی و پشت میز کار میکنند، بیشتر دچار درد پایین کمر میشوند. اگر بهخاطر شغلتان باید مداوم روی صندلی بنشینید؛ چندین بار در طول روز از روی آن بلند شوید و برای چند دقیقه قدم بزنید.
– هر یک ساعت موقعیت خود را تغییر دهید: بعد از هر ساعت نشستن، در اطراف دفتر قدم بزنید یا فقط بیرون بروید تا هوای تازه بگیرید. همچنین می توانید در فواصل زمانی کوتاه ورزش کنید. اسکوات، رول بازو و … چند تمرین است که می توانید روی میز کار امتحان کنید.به جای ارسال نامه یا پیام برای همکار، به او مراجعه کنید.
– هنگام مکالمه با تلفن، بلند شوید: روزی چند دقیقه با تلفن صحبت میکنید؟ اگر پاسختان دقایق طولانی است، به سؤال بعدی پاسخ دهید؛ آیا هنگام صحبت با تلفن، مینشینید یا میایستید؟ اگر پاسخ پشت میز نشینی است، پس برطرفکردن این مسئله مهم است. به ایستادن در کل زمان مکالمه نیازی نیست، اما اگر میدانید ۱۰ یا ۱۵ دقیقه در انتظار خواهید بود، پس این زمان، موقعیت مناسبی برای ایستادن است.
– به همکارانتان سر بزنید: بسیاری از ما در دفتر کارمان تنبل شدهایم؛ میتوانید از فناوری برای این پیشرفت تشکر کنید! بهجای اینکه برای شفافسازی نکتهای، سراغ همکاران خود برویم، درمورد اتفاقات رخداده در محل کار گپ بزنیم یا گزارشی را به اشتراک بگذاریم، ایمیل میفرستیم، تماس تلفنی برقرار میکنیم یا پیامک ارسال میکنیم. وقت آن است که به این عادت ناخوشایند پایان دهیم. باید بهسمت اتاق یا میز همکارتان بروید؛ حتی اگر فاصلهتان فقط بهاندازه چند قدم باشد، این کار را انجام دهید.
– صندلیتان را تنظیم کنید: یک ترفند ساده، اما مؤثر در کاهش اندکی از اثرات مضر پشت میز نشینی در تمام طول روز، تنظیم صندلی اداری است. تنظیم کوچکی میتواند برای وضعیت بدن و سلامتی شما معجزههایی را به وجود آورد؛ بنابراین، بهترین روشها برای پشت میز نشینی را انجام دهید.
– هنگام ناهار، حرکات کششی انجام دهید: بهجای پشت میز نشینی ، نیمکت یا صندلی و در حالی که قوز کردهاید و با دست چپ به تلفنتان نگاه میکنید و با دست راست غذا میخورید، این زمان را به انجام حرکات کششی خود اختصاص دهید هرازگاهی حرکات کششی انجام دهید؛ بعضی مواقع پیادهروی کنید یا فقط نفس عمیقی بکشید؛ این کارها برای سلامت بدن شما بسیار مهم هستند.
-هر چند ساعت یک بار، هشداری را تنظیم کنید: فراموشکردن زمان و اهداف میتواند آسان باشد. بهتر است که هر چند ساعت یک بار، یادآوری یا هشداری را در تلفن هوشمندتان تنظیم کنید؛ ۱۰ صبح، ۱۱:۱۵ صبح یا ۲:۲۳ بعدازظهر، فرقی نمیکند؛ هر زمانی را که برایتان مناسب است حتما در موبایلتان برنامهریزی کنید تا زمان استراحت و بلندشدن از پشت میز، به شما یادآوری شود.
– راه رفتن، دویدن یا دوچرخه سواری به سمت کار: رفت و آمد روزانه می تواند زمان ایده آل برای بهبود تناسب اندام شما باشد ؛ اگر شما نزدیک به محل کار زندگی می کنید، پیاده روی کنید! اگر کمی دورتر هستید، دوچرخه سواری را امتحان کنید.
– از پلهها استفاده کنید: مطمئنا، ایستادن در آسانسور باعث فعالیت قلبی شما نمیشود و ایستادن روی پلهبرقی باعث بالا رفتن سرعت نفسکشیدن شما نمیشود؛ اما بهطور طبیعی، پله گزینه مناسبی است حتی اگر فقط چند پله باشند. البته بدیهی است، هرچه پله بیشتر باشد، بهتر است.
– قوزکردن دیگر بس است: مشخص شده است که قوزکردن در هر روز هفته باعث چاقی، دیابت نوع ۲ و حتی سرطان میشود. وقت آن است که جلوی قوزکردنهای ناخودآگاهتان را بگیرید؛ اما چگونه؟وضعیت پای خود را تغییر دهید؛ و البته، برخی از تمرینات ورزشی را در دفتر کار و هنگام پشت میز نشینی انجام دهید.
– چهارزانو ننشینید: چهارزانونشستن برای مدت زمان طولانی، میتواند به افزایش موقت فشارخون و ایجاد وضعیت بد در درازمدت منجر شود. لازم نیست آن حالت را ترک کنید، اما بهتر است که از ساعتها نشستن در یک موقعیت، جدا خودداری کنید؛ به زبان ساده، طرز نشستن خود را بهطور مرتب تغییر دهید.
– در فعالیتهای خارج از کار شرکت کنید: حتی اگر چندین ترفند را برای پشت میز نشینی کمتر به کار میبرید، بسیار مهم است که خارج از ساعات کاری فعال باشید؛ مثلا باید ورزش صبحگاهی داشته باشید یا عصر به باشگاه بروید. باید در این فعالیتها شرکت کنید تا از خطرات پشت میز نشینی طولانیمدت برای بدنتان جلوگیری کنید؛ با این کار، اگر فراموش کردید که هر ۱ ساعت، ۵ دقیقه حرکت کششی انجام دهید، نگران نباشید.
– اگر سیگار می کشید، آن را متوقف کنید: سیگار جریان خون حاوی مواد مغذی را به دیسک های ستون فقرات محدود می کند، بنابراین افراد سیگاری به ویژه در برابر کمردرد آسیب پذیر هستند.
– نقش کاهش وزن در پیشگیری از درد کمر: حفظ وزن سالم به طور کلی یک راه عالی برای جلوگیری از انواع بیماریها است. اضافه وزن، به خصوص در ناحیه میانی بدن، میتواند منجر به جابجایی مرکز ثقل شده و درنتیجه باعث بدتر شدن کمر درد میشود. علاوه بر ورزش منظم به مدت ۳۰ دقیقه در روز، دنبال کردن یک رژیم غذایی متعادل برای حفظ وزن بسیار ضروری است.
اماس چیست و چه درمانی دارد؟
اماس، بیماری که این روزها نامش بیشتر شنیده میشود، چالشی بزرگ برای مبتلایان و خانوادههایشان است. ایرنا اصفهان در این مصاحبه به بررسی علل، علائم، تشخیص و درمانهای نوین این بیماری میپردازد.
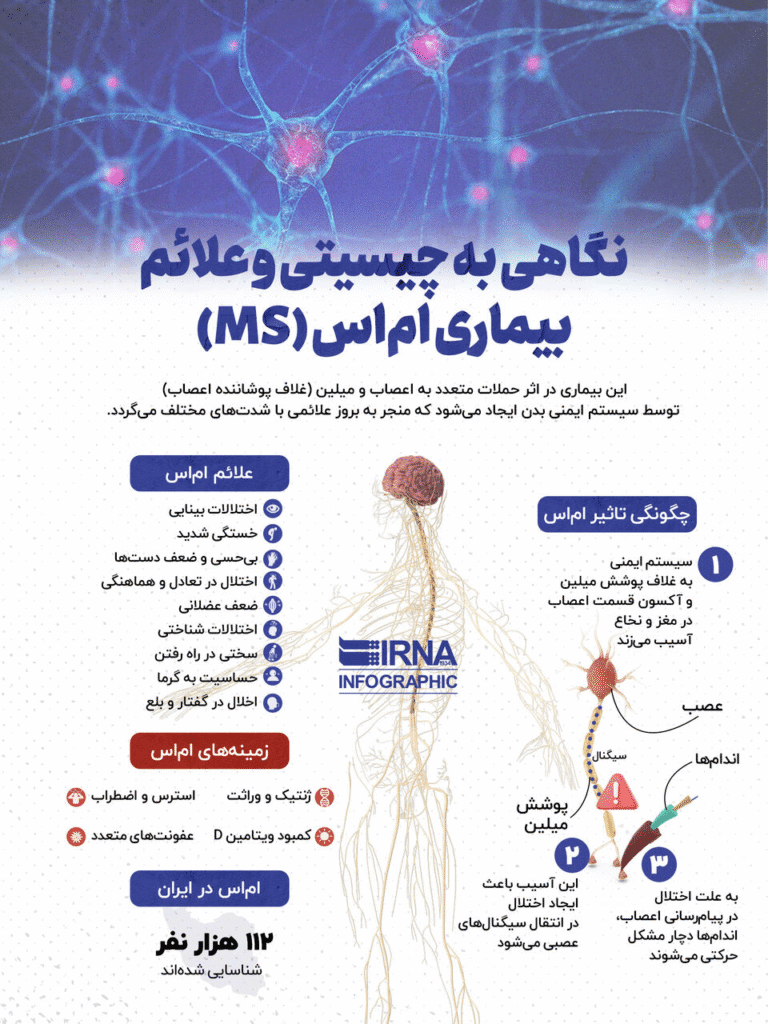
بیماری مالتیپل اسکلروزیس یا همان اماس نامی است که شاید این روزها بیشتر از قبل به گوشمان میخورد. یک بیماری مزمن سیستم عصبی مرکزی، که چالشهای فراوانی را برای مبتلایان و خانوادههایشان ایجاد میکند بر اساس اظهارات محمد علی صحراییان، نایب رییس انجمن اماس ایران، آمارها نشان میدهد که ۱۲۰ هزار نفر در ایران به اماس مبتلا هستند و این تعداد رو به افزایش است.
بر اساس آمار انجمن ام اس اصفهان، هم اکنون ۱۳ هزار مبتلا به ام اس در استان اصفهان زندگی می کنند که بیش از ۱۰ درصد مبتلایان به ام اس در سراسر کشور را تشکیل می دهند.
بیماری اماس، با تاثیر بر سیستم عصبی مرکزی، میتواند زندگی افراد را به طور چشمگیری تغییر دهد. این بیماری با علائم متنوع و پیشبینیناپذیر خود، اگر مورد درمان قرار نگیرد می تواند فرد مبتلا، را فلج، نابینا و یا کم توان کند و زندگی وی و خانواده او را فلج نماید.
در مصاحبه پیش رو با دکتر مرضیه رحیمی، پزشک متخصص بیماری های مغز و اعصاب و ستون فقرات بیمارستان عیسی ابن مریم دانشگاه علوم پزشکی اصفهان، برای بررسی این بیماری به گفت و گو نشسته ایم و تلاش میکنیم تا با ارائه اطلاعات دقیق و جامع، به درک بهتر و مدیریت موثرتر آن کمک کنیم.
اماس چیست و چه درمانی دارد؟
خبرنگار: از اینکه وقتتان را در اختیار ما قرار دادید سپاسگزاریم. برای شروع، اگر ممکن است به زبان ساده توضیح دهید که بیماری اماس دقیقاً چیست و هنگام ابتلا به این بیماری چه اتفاقی در بدن بیماران میافتد؟
رحیمی: سلام عرض میکنم خدمت شما و خوانندگان عزیز. ممنون از توجه شما به این موضوع مهم. اماس در واقع یک بیماری خود ایمنی است. در این بیماری سیستم ایمنی بدن که وظیفه دفاع در برابر عوامل خارجی مانند ویروسها و باکتریها را دارد، به اشتباه به بخشی از سیستم عصبی مرکزی خود فرد (مغز و نخاع) حمله میکند و هدف این حمله، «غلاف میلین» است. میلین را میتوان به پوشش عایق سیمهای برق تشبیه کرد که اطراف رشتههای عصبی را میپوشاند و به انتقال سریع و کارآمد پیامهای عصبی کمک میکند. وقتی میلین آسیب میبیند، این پیامها کند شده یا کاملاً مختل میشوند که این اختلال در ارتباط، منجر به بروز علائم بالینی بیماری اماس میگردد. محل و شدت این آسیبها که به آنها پلاک یا ضایعه گفته میشود تعیینکننده نوع و شدت علائم در هر فرد است.
اماس چیست و چه درمانی دارد؟
خبرنگار: آماری از مبتلایان به بیماری ام اس در سطح دنیا، کشور و اصفهان وجود دارد؟
رحیمی: بله، در حال حاضر بر اساس آخرین گزارش سازمان بهداشت جهانی حدود سه میلیون بیمار مبتلا به اماس در سطح جهان شناسایی شده اند و بر اساس آمار دانشگاه های علوم پزشکی اصفهان و کاشان، استان اصفهان بیش از ۱۳ هزار مبتلا به اماس مبتلا که بیشتر این افراد عضو نهادهای خیریه ای مانند انجمن ام اس اصفهان هستند. در استان اصفهان، از هر هزار نفر، ۲ نفر به اماس مبتلا هستند که این آمار در کلانشهر اصفهان به سه نفر در هر هزار نفر میرسد.
این بیماری در بین خانم های جوان شایع تر است و به عنوان نمونه در اصفهان از هر یک هزار زن، پنج نفر به اماس مبتلا هستند. بر اساس اعلام انجمن ام اس اصفهان، میانگین سنی مبتلایان این بیماری در استان ۲۷ سال است البته در سال ها اخیر تعداد زیادی از جمعیت مسن نیز با این بیماری در کنار دیگر مشکلات ناشی از افزایش سن روبرو شده اند و هم اکنون بنده بیمارانی دارم که در سن ۵۰ سالگی به این بیماری مبتلا شده اند.
خبرنگار: علائم اولیه و شایع که بیماران را به سمت مراجعه به پزشک سوق میدهد، کدامها هستند؟
رحیمی: علائم اماس بسیار متنوع و غیرقابل پیشبینی هستند. هیچ ۲ بیماری علائم یکسانی ندارند و این یکی از چالشهای این بیماری است. با این حال، برخی از علائم شایع اولیه که بیماران را نگران میکند و باعث مراجعه میشوند، شامل خستگی مفرط، مشکلات بینایی، بیحسی یا گزگز، ضعف عضلانی، مشکلات تعادلی و سرگیجه و لرزش است.
لازم به ذکر است این علائم شایع در برخی بیماری های دیگر نیز وجود دارد اما نوع آن در ام اس کمی متفاوت است. به عنوان مثال خستگی مفرط، خستگیای که با استراحت برطرف نمیشود و میتواند ناتوانکننده باشد. مشکلات بینایی شامل تاری دید در یک چشم، دوبینی، درد چشم یا از دست دادن موقت بینایی است. بیحسی یا گزگز نیز اغلب در یک سمت بدن، پاها یا بازوها به وجود می آید. ضعف عضلانی معمولاً در یک اندام یا یک سمت بدن پدید می آید. مشکلات تعادلی و سرگیجه که با حس عدم پایداری هنگام راه رفتن همراه است و لرزش به خصوص در دستها. همه این علائم ممکن است ناگهانی ظاهر شده و سپس بهبود یابند، یا به تدریج تشدید شوند.
خبرنگار: فرمودید که علائم بسیار متنوع هستند. این تفاوت در بروز بیماری در افراد مختلف، به چه دلیل است؟ آیا انواع متفاوتی از اماس وجود دارد؟
رحیمی: بله، تنوع در علائم و سیر بیماری ناشی از محل و وسعت ضایعات میلینی در مغز و نخاع است. به همین دلیل، اماس را به انواع مختلفی طبقهبندی می کنند که این طبقهبندی در انتخاب روش درمانی بسیار مهم است، انواع ام اس بر اساس کتب مرجع پزشکی مغز و اعصاب شامل ام اس عودکننده-فروکشکننده (Relapsing-Remitting MS – RRMS)، اماس پیشرونده ثانویه (Secondary Progressive MS – SPMS)، اماس پیشرونده اولیه (Primary Progressive MS – PPMS) و سندرم بالینی منفرد (Clinically Isolated Syndrome – CIS) است.
ام اس عودکننده-فروکشکننده (Relapsing-Remitting MS – RRMS) شایعترین نوع ام اس است که حدود ۸۵ درصد بیماران به آن مبتلا هستند. این بیماری با دورههای عود به صورت تشدید ناگهانی علائم یا بروز علائم جدید و سپس دورههای بهبودی کامل یا نسبی مشخص میشود. در اماس پیشرونده ثانویه (Secondary Progressive MS – SPMS)، بیماری به تدریج و بدون دورههای عود و بهبودی مشخص، پیشرفت میکند. در اماس پیشرونده اولیه (Primary Progressive MS – PPMS) که نوع کمتر شایع این بیماری است و حدود ۱۰ تا ۱۵ درصد مبتلایان را شامل می شود، علائم از ابتدا به طور پیوسته و بدون دورههای عود و بهبودی مشخص، تشدید میشود و در نهایت سندرم بالینی منفرد (Clinically Isolated Syndrome – CIS) که معیارهای تشخیصی پیچیده ای دارد. به هرحال شناخت این انواع به پزشکان متخصص مغز و اعصاب کمک میکند تا بهترین استراتژی درمانی را برای هر بیمار و به صورت انفرادی برنامهریزی کنند.
اماس چیست و چه درمانی دارد؟
خبرنگار: با توجه به این پیچیدگی، روند تشخیص اماس چگونه است؟ آیا تشخیص آن دشوار است؟ نقش ام آر آی در این فرآیند چیست؟
رحیمی: تشخیص اماس یک فرآیند بالینی است که نیازمند بررسی دقیق و کنار هم قرار دادن پازلهای مختلف است. هیچ آزمایش واحدی برای تشخیص قطعی وجود ندارد. مراحل اصلی تشخیص شامل معاینه بالینی و شرح حال دقیق، تصویربرداری ام آر آی (MRI)، استفاده از پتانسیلهای برانگیخته Evoked Potentials – بررسی سرعت انتقال پیامهای عصبی در مسیرهای خاص مثل بینایی یا حسی)، پونکسیون کمری (Lumbar Puncture) و بررسی مایع مغزی نخاعی است. البته تشخیص در مراحل اولیه به دلیل احتمال هم پوشانی علائم با بیماریهای دیگر، ممکن است دشوار باشد اما با پیشرفت دانش و تکنولوژی MRI، امروزه دقت تشخیص به طور قابل توجهی افزایش یافته است.
به هر حال ام آر آی (MRI) مهمترین ابزار تشخیصی این بیماری است و تصاویر ام آر آی از مغز و نخاع میتواند ضایعات میلینی فعال و قدیمی را نشان دهد. امآرآی نه تنها در تشخیص، بلکه در پیگیری روند بیماری و ارزیابی پاسخ به درمان نیز نقش حیاتی دارد.
خبرنگار: در مورد علل بیماری، آیا میدانیم دقیقاً چه چیزی باعث بروز اماس میشود؟ آیا عوامل ژنتیکی یا محیطی نقش دارند؟
رحیمی: متاسفانه، علت دقیق اماس هنوز به طور کامل شناخته نشده است. ما میدانیم که ترکیبی از عوامل ژنتیکی و محیطی در بروز آن نقش دارند. در مورد عوامل ژنتیکی توجه داشتبه باشید که اماس یک بیماری ارثی نیست، اما استعداد ژنتیکی برای ابتلا به آن در برخی افراد وجود دارد. اگر یکی از اعضای خانواده به اماس مبتلا باشد، خطر ابتلای سایرین کمی بیشتر میشود، اما این بدان معنا نیست که حتماً به ارث خواهد رسید.
در مورد عوامل محیطی نیز تحقیقات نشان دادهاند که برخی عوامل محیطی ممکن است خطر ابتلا را افزایش دهند، امروزه ثابت شده کمبود ویتامین D و حتی سطوح پایین ویتامین D با افزایش خطر ابتلا به اماس مرتبط است. عفونتها، به ویژه عفونت با ویروس اپشتین-بار (EBV) که عامل مونونوکلئوز عفونی است نیز در بروز ام اس نقش پررنگی دارد. تحقیقات نشان داده سیگار کشیدن نیز به عنوان یک عامل خطر قوی و اثبات شده بر روی افزایش احتمال ابتلا و بدتر شدن سیر بیماری ام اس، موثر است همچنین چاقی در دوران نوجوانی نیز به عنوان یک عامل خطر مطرح شده است اما این عوامل به تنهایی بیماریزا نیستند، بلکه در یک زمینه ژنتیکی مستعد، میتوانند به بروز بیماری کمک کنند.
اماس چیست و چه درمانی دارد؟
خبرنگار: به بحث درمان بپردازیم. اهداف اصلی درمان اماس چیست؟ آیا درمانی قطعی وجود دارد؟
رحیمی: متاسفانه، درمانی قطعی برای اماس که بتواند بیماری را ریشهکن کند، هنوز وجود نداردف اما این به معنای ناامیدی نیست. پیشرفتهای درمانی در ۲ دهه اخیر فوقالعاده بوده و کیفیت زندگی بیماران را به شکل چشمگیری بهبود بخشیده است. امروزه اهداف اصلی درمان ام اس شامل کاهش حملات (عودها) و شدت آنهاست که با داروهای تعدیلکننده بیماری (DMTs)، کند کردن پیشرفت ناتوانی با جلوگیری از تجمع ضایعات جدید در مغز و نخاع و کاهش سرعت پیشرفت بیماری و مدیریت علائم، شامل کنترل نشانه هایی مانند خستگی، اسپاسم، درد، مشکلات مثانه و موارد دیگر است که به بهبود کیفیت زندگی روزمره بیماران کمک می کند. البته توانبخشی نیز در روند معالجات ام اس نقش پررنگی دارد و به بیمار برای حفظ عملکرد و استقلال خود کمک زیادی می کند.
خبرنگار: وضعیت درمان بیماری اماس در ایران و اصفهان چطوره؟
رحیمی: درمان بیماری اماس در اصفهان همزمان با تهران از سال ۱۳۶۸ آغاز شده و در حال حاضر ۲۱ داروی مختلف در دسترس بیماران مبتلا به ام اس است که بعضی از آن ها میتوانند علائم را تقریبا به طور کامل از بین ببرند و در ۷۰ تا ۸۰ درصد موارد مؤثر هستند. خوشبختانه در ایران داروهای ام اس به صورت رایگان در اختیار بیماران حتی برای کسانی که بیمه ندارند، قرار میگیرد.
خبرنگار: میتوانید کمی در مورد کلاسهای مختلف داروهای تعدیلکننده بیماری (DMTs) توضیح دهید و اینکه چگونه عمل میکنند؟
رحیمی: بله، DMTs ستون فقرات درمان اماس هستند. این داروها سیستم ایمنی را هدف قرار میدهند تا حمله آن به میلین را کاهش دهند. آنها به اشکال مختلف تزریقی، خوراکی و وریدی موجود هستند. داروهای تزریقی (مانند اینترفرونها و گلاتیرامر استات) نسل اول این داروها بوده که با کاهش فعالیت سیستم ایمنی، حملات را کاهش میدهند.
داروهای خوراکی، نسل جدیدتری از داروهای این بیماری هستند که راحتی بیشتری برای بیمار فراهم میکنند و مکانیسمهای عمل متنوعی دارند، از جمله تاثیر بر سلولهای ایمنی خاص یا جلوگیری از ورود آنها به سیستم عصبی مرکزی. داروهای وریدی (مانند ناتالیزوماب، اوکرلیزوماب، آلمتوزوماب) نیز داروهای با اثربخشی بالاتر هستند که به طور معمول برای بیماران با بیماری فعالتر تجویز میشوند و به طور مستقیم بر سلولهای ایمنی خاص تاثیر میگذارند.
انتخاب دارو بستگی به نوع و شدت بیماری، فعالیت آن در ام آر آی (MRI)، وضعیت سلامت عمومی بیمار و عوارض جانبی احتمالی دارد و درمان باید زیر نظر پزشک متخصص مغز و اعصاب کاملاً شخصیسازی شود.
خبرنگار: علاوه بر داروها، چه درمانهای حمایتی و توانبخشی برای بیماران ام اس اهمیت دارد؟
رحیمی: درمان اماس یک رویکرد چندتخصصی را میطلبد. داروها بیماری را کنترل میکنند، اما توانبخشی و حمایتهای دیگر نیز برای بهبود کیفیت زندگی بیماران حیاتی هستند. فیزیوتراپی، برای حفظ قدرت، تعادل، هماهنگی و کاهش اسپاسم، کاردرمانی، برای کمک به بیمار برای انجام فعالیتهای روزمره و حفظ استقلال، گفتاردرمانی، برای رفع مشکلات بلع یا گفتار و مشاوره تغذیه برای رژیم غذایی سالم و متعادل نقش مهمی در سلامت کلی بیماران ام اس دارند، ضمن آن که مشاوره روانشناختی نیز به کاهش افسردگی و اضطراب و مدیریت استرس در بیماران اماس کمک زیادی می کند و حمایت روانشناختی برای بیماران ام اس بسیار ضروری است.
اما در کنار همه موارد مهمترین بخش در درمان حمایتی مبتلایان ام اس، مدیریت علائم است که با تجویز داروهایی برای کنترل خستگی، درد، مشکلات مثانه و… توسط پزشک صورت می گیرد و تیم حمایتی بیمار ام اس شامل متخصص مغز و اعصاب، فیزیوتراپ، کاردرمانگر، روانشناس، و پرستار متخصص ام اس، در مجموع میتوانند بهترین مراقبت را به بیماران ارائه دهند.
خبرنگار: چه توصیههایی به بیماران تازهتشخیص داده شده و خانوادههایشان دارید؟ چگونه میتوانند با این بیماری زندگی کنند؟
رحیمی: مهمترین نکته برای بیماران تازهتشخیص داده شده و خانوادههایشان این است که ناامید نشوند. مثبت اندیشی شرط اول مقابله با این بیماری است، امروزه ثابت شده است حفظ روحیه مثبت نقش مهمی در مقابله با چالشهای بیماری ام اس دارد. اماس دیگر بیماری ۲۰ سال پیش نیست. با درمانهای موجود، بسیاری از بیماران میتوانند زندگی عادی و پرباری داشته باشند.
بیماران ام اس نباید از آموزش غافل شوند و باید در مورد بیماری خود اطلاعات کافی کسب کنند زیرا هرچه بیشتر بدانند، بهتر میتوانند بیماری خود را مدیریت کنند. رعایت درمان نیز باید مورد توجه مبتلایان قرار بگیرد و باید داروهای خود را به طور منظم و طبق دستور پزشک مصرف و از سبک زندگی سالم پیروی کنند.
ورزش منظم، حتی اگر به صورت سبک باشد، برای حفظ قدرت عضلانی، تعادل و روحیه بیماران ام اس ضروری است و بهره مندی از تغذیه سالم شامل رژیم غذایی سرشار از میوه و سبزیجات، و کاهش غذاهای فرآوری شده به مواجه آن ها با این بیماری کمک زیادی می کند.
مدیریت استرس نیز در مورد بیماران ام اس بسیار مهم است زیرا استرس میتواند علائم را تشدید کند. امروز ثابت شده سیگار کشیدن قطعاً به سیر بیماری آسیب میزند از این رو اجتناب از سیگار به بیماران توصیه می شود.
حفظ ارتباط با پزشک و تیم درمانی کمک زیادی به بیماران ام اس می کند و بیماران می توانند سوالات خود را پرسیده و مشکلات را گزارش دهند تا روند درمان به شکل موثرتری دنبال شود. حمایت اجتماعی نیز برای بیماران ام اس مهم است و این افراد می توانند با پیوستن به گروههای حمایتی به تبادل تجربه با دیگران بپردازند و حس تنهایی خود را کاهش دهند.
خبرنگار: چه چشماندازی برای آینده درمان و مراقبت از بیماران اماس در دهههای آتی دارید؟ چه حوزههایی از تحقیقات بیشترین امید را به ما میدهند؟
رحیمی: آینده بسیار امیدوارکننده و تحقیقات در حوزههای مختلف با سرعت زیادی در حال پیشرفت است. ترمیم میلین یکی از جذابترین این حوزههاست. یافتن داروهایی که بتوانند میلین آسیبدیده را ترمیم کنند، گام بزرگی در درمان قطعی خواهد بود که در مسیر خوبی قرار دارد.
درمانهای عصبی – محافظتی (Neuroprotection) با داروهایی که از خود سلولهای عصبی محافظت میکند و مانع از تخریب آنها میشوند نیز در سال های اخیر گسترش زیادی پیدا کرده ضمن آن که درمانهای شخصیسازی شده که بر اساس پروفایل ژنتیکی و بیولوژیکی هر بیمار روند درمان را مشخص می کند، امروز دنبال می شود و به کمک آن میتوان درمانها را بهینهسازی کرد.
روشهای تشخیص زودهنگام و دقیقتر نیز با کمک بیومارکرهای جدید باعث شده بتوانیم اماس را حتی قبل از بروز علائم بالینی واضح تشخیص دهیم. سلولهای بنیادی نیز در مرکز تحقیقات در حوزه ام اس قرار گرفته اند و تحقیقات در مورد پتانسیل سلولهای بنیادی در ترمیم و بازسازی سیستم عصبی مرکزی به شدت دنبال می شود.
پیام من این به همه بیماران ام اس و خانواده های آن ها این است که با وجود پیچیدگی این بیماری، هر روز امیدهای جدیدی در این حوزه به دست میآید و همکاری بیمار، خانواده، پزشک و جامعه پژوهشی میتواند آینده بهتری را برای مبتلایان به ام اس رقم بزند.
هندزفری، بهای سنگینی برای گوشها دارد

در سالهای اخیر، استفاده از هندزفری و هدفون در میان اقشار مختلف جامعه به ویژه جوانان و نوجوانان به شدت افزایش یافته است. این ابزارهای صوتی کوچک اما پرکاربرد، امکان شنیدن موسیقی و ارتباط آسان را فراهم کردهاند، اما آیا این راحتی به قیمت آسیب دیدن سلامت گوش تمام نمیشود؟
هندزفریها اگرچه به ظاهر بیخطرند، اما در صورت استفاده نادرست میتوانند آغازگر اختلالات شنوایی و حتی آسیبهای برگشتناپذیر باشند.
در گفتوگویی با دکتر محمدعلی اصغری، فوق تخصص گوش و استاد دانشگاه علوم پزشکی ایران به بررسی علائم هشداردهنده، اشتباهات رایج و راهکارهای محافظت از سلامت گوش پرداختیم.
تأثیرات استفاده مداوم از هندزفری بر سلامت گوش
اصغری در ابتدا خاطرنشان کرد که استفاده از هندزفری یا هدفون به خودی خود ضرری ندارد، اما تاکید کرد:«اگر صدا یا درجه ولوم موسیقی یا هر صوتی که از طریق هندزفری وارد گوش میشود افزایش یابد، این موضوع میتواند آسیبزننده باشد. صدای بلند باعث کاهش شنوایی و بروز مشکلاتی مانند وزوز گوش میشود که بسیاری از این آسیبها برگشتناپذیر است.»
صدای بلند باعث کاهش شنوایی و بروز مشکلاتی مانند وزوز گوش میشوداو افزود: «درصورتی که با صدای کم گوش داده شود، هندزفری یا هدفون خطری برای گوش ندارد.»
علائم آسیب گوش ناشی از استفاده نادرست هندزفری
استاد دانشگاه علوم پزشکی ایران در پاسخ به این پرسش که چه علائمی نشاندهنده آسیب به گوش ناشی از هندزفری است که باید جدی گرفته شود، توضیح داد:«متأسفانه آسیبهای فرکانسهای بالا موجب کاهش شنوایی میشود که ممکن است برای مدتی طولانی بدون تشخیص باقی بماند. پس از استفاده طولانیمدت، فرد به تدریج متوجه کاهش شنوایی یا شنیدن صدای زنگ در گوش میشود. این علائم هشداردهندهای هستند که اغلب زمانی مشاهده میشوند که آسیب به حدی رسیده که دیگر قابل درمان نیست و دائمی خواهد بود.»
تأثیر شدت صدا و مدت زمان استفاده بر سلامت گوش
این فوق تخصص گوش درباره تأثیر استفاده طولانیمدت از هندزفری گفت:«مهمترین فاکتور، شدت صداست؛ یعنی صدای بالای ۸۰ تا ۸۵ دسیبل همراه با مدت زمان طولانی استفاده، آسیب بیشتری ایجاد میکند. هرچقدر مدت زمان استفاده بیشتر باشد، احتمال آسیبدیدگی نیز افزایش مییابد.»
افرادی که روزانه ساعتهای زیادی با هندزفری سر و کار دارند، باید مدت استفاده را محدود کنند.
افرادی که روزانه ساعتهای زیادی با هندزفری سر و کار دارند، باید مدت استفاده را محدود کنند. استفاده طولانیمدت علاوه بر خطرات شنوایی، میتواند موجب عفونت مجرای گوش خارجی شود.
وی تاکید کرد: «منظور از طولانی مدت، استفاده بیش از ۲ ساعت در روز است که بهتر است رعایت شود.»
هندزفری، بهای سنگینی برای گوشها دارد
تفاوت هندزفریهای بیسیم و سیمی و مخاطرات صوتی در تمامی سنین
اصغری در پاسخ به این سوال که آیا هندزفریهای بیسیم و بلوتوثی نسبت به مدلهای سیمی تأثیر متفاوتی روی سلامت گوش دارند، گفت:«خیر، تاکنون شواهدی مبنی بر تفاوت در اثرات این دو نوع هندزفری بر سلامت گوش گزارش نشده است.»
وی همچنین درباره خطرات استفاده از هندزفری در کودکان و نوجوانان گفت:«برای همه افراد، چه کودک و چه بزرگسال، اگر صوت با شدت بالا وارد گوش شود، آسیبزا است. حتی شنیدن موسیقی با صدای بسیار بلند از طریق اسپیکر یا در محیطهایی مانند خودرو نیز میتواند موجب آسیب شود، حتی اگر هندزفری به کار نرود.»
استفاده هندزفری زیر کلاه ایمنی و احتمال آسیب
اصغری در خصوص تأثیر استفاده از هندزفری زیر کلاه ایمنی در مواقع تصادف اظهار داشت: «به هر حال ممکن است کلاه ایمنی هم به گوش آسیب بزند و این موضوع ارتباطی به وجود هندزفری ندارد. اینکه گوش و هندزفری داخل کلاه باشد یا نباشد، بستگی به نوع کلاه دارد و معمولاً باعث ناشنوایی نمیشود.»
افرادی که روزانه ساعتهای زیادی با هندزفری سر و کار دارند، باید مدت استفاده را محدود کنندوی ادامه داد: هندزفری به طور عمقی وارد ساختار گوش نمیشود و نهایتاً ممکن است زخمی یا آسیبی سطحی به مجرای گوش وارد کند.
اصغری در پایان توصیه کرد: « افرادی که روزانه ساعتهای زیادی با هندزفری سر و کار دارند، باید مدت استفاده را محدود کنند. استفاده طولانیمدت علاوه بر خطرات شنوایی، میتواند موجب عفونت مجرای گوش خارجی شود.»
کودک از چه سنی باید در اتاق خود بخوابد؟
بررسی مزایا و معایب خواب کودک در اتاق مستقل

تحقیقات نشان میدهد داشتن اتاق جداگانه میتواند به استقلال و حریم شخصی کودک کمک کند، اما این موضوع به شرایط خانوادگی بستگی دارد.
تصمیمگیری در مورد اتاق جداگانه برای کودکان، موضوعی است که به عوامل مختلفی از جمله فرهنگ، اقتصاد، و نیازهای رشدی کودک بستگی دارد. در فرهنگهای غربی، داشتن اتاق جداگانه برای هر کودک به تدریج به یک استاندارد تبدیل شده است، اما در بسیاری از فرهنگها، به ویژه در خانوادههای چندفرزند، هماتاقی رایج است. تحقیقات نشان میدهد که این موضوع میتواند تأثیرات متفاوتی بر توسعه روانی و اجتماعی کودک داشته باشد
تحقیقات نشان دادهاند که تأخیر در انتقال کودک از گهواره به تخت تا حدود ۳ سالگی میتواند کیفیت و کمیت خواب او را بهبود بخشد. از سوی دیگر، کودکانی که اتاق مستقل دارند بهطور متوسط حدود ۲۸ دقیقه خواب شبانهی بیشتری دارند و حس استقلال بهتری پرورش میدهند، اما ممکن است اضطراب جدایی یا کاهش نظارت والدین را تجربه کنند. لذا تصمیمگیری باید بین ملاحظات ایمنی، نیازهای رشدی کودک، دینامیک خانوادگی و فرهنگ، با گذار تدریجی و ابزارهای نظارتی متعادل شود تا سلامت روان و جسم کودک و آرامش والدین تأمین گردد.
راهنمای آکادمی اطفال آمریکا
آکادمی اطفال آمریکا توصیه میکند نوزادان برای کاهش خطر سندرم مرگ ناگهانی نوزاد (SIDS) حداقل تا ۶ ماه و ترجیحاً تا ۱۲ ماهگی در اتاق والدین اما روی سطح جداگانه (گهواره یا تخت مخصوص) بخوابند.
این سازمان هشدار میدهد که بهکارگیری بالش، تشک نرم یا اسباببازیهای نرم در فضای خواب نوزاد میتواند خطر خفگی یا آسیبدیدگی را افزایش دهد.
اگرچه این توصیهها بیش از یک دهه است که ثابت ماندهاند، شواهد جدید پیشنهاد میکنند ممکن است انتقال به اتاق مستقل زودتر از یک سال نیز در برخی خانوادهها مفید باشد.
مطالعات نشان میدهند که فضای شخصی میتواند به توسعه شخصیت و اعتماد به نفس کودکان کمک کند، اما همزمان، هماتاقی نیز میتواند به تقویت روابط خواهر و برادر و یادگیری مهارتهای اجتماعی کمک کند.
به عنوان مثال، مطالعهای دیگر تأکید دارد که کودکان با داشتن اتاق جداگانه میتوانند خلاقیت خود را ابراز کنند، اما هماتاقی میتواند به کاهش اضطراب در کودکان خردسال کمک کند.
مزایای اتاق جداگانه
بهبود کیفیت و کمیت خواب
براساس این گزارش که در سایت تبیان منتشر شده است ، مطالعات نشان دادهاند که کودکانی که اتاق مستقل دارند، بهطور متوسط ۸ ساعت و ۱۶ دقیقه در شب میخوابند، در حالی که کودکان با خواب مشترک حدود ۷ ساعت و ۴۸ دقیقه میخوابند.
این بهبود به ویژه در خانوادههای با درآمد بالاتر برجسته است، با کاهش اختلاف در کیفیت خواب در سطح درآمدهای پایینتر
تقویت حس استقلال و حریم خصوصی
نویسندگان مقالات روانشناسی رشد استدلال میکنند که داشتن اتاق مستقل میتواند به کودکان حس کنترل و مسئولیتپذیری بدهد و برای آمادهسازی آنها جهت ورود به مراحل بعدی زندگی مفید باشد.
محققان همچنین بیان میکنند که تفکیک فضا برای بازی و خواب میتواند به کودک کمک کند تا الگوهای رفتاری و خواب بهتری بیاموزد، مشابه اصولی که برای بزرگسالان شناختهشده است.
کاهش اختلافات
وقتی کودکان اتاق جداگانهای دارند، احتمال درگیریها و اختلافات بر سر فضا و وسایل شخصی کمتر است. این موضوع به ویژه در خانوادههای چندفرزند مهم است.
فرصت برای ابراز خلاقیت و شخصیت
کودکان میتوانند فضای خود را طبق سلیقهشان تزئین کنند، که این امر به توسعه شخصیت و اعتماد به نفس آنها کمک میکند.
معایب اتاق جداگانه
اضطراب جدایی
والدین ممکن است نگران اضطراب جدایی یا خطرگاههای ایمنی مانند سقوط از تخت یا خفگی باشند، بهخصوص اگر ابزارهای نظارتی (مانند مانیتور کودک) مناسب نباشد.
مطالعات نشان دادهاند که در برخی خانوادهها، خواب در اتاق جداگانه میتواند منجر به بیداریهای مکرر کودک و اضطراب والدین شود که در مجموع کیفیت خواب خانواده را تحت تأثیر قرار میدهد.
احساس تنهایی
برخی کودکان، به ویژه کسانی که عادت به خوابیدن یا بازی کردن با خواهر یا برادرشان دارند، ممکن است در اتاق جداگانه احساس تنهایی کنند. این موضوع میتواند بر سلامت روانی آنها تأثیر منفی بگذارد.
مشکلات نظارت والدین
والدین ممکن است نظارت بر فعالیتهای کودکان خود را در صورت داشتن اتاق جداگانه سختتر پیدا کنند، به ویژه اگر کودکان جوان هستند و نیاز به نظارت بیشتری دارند.
انزوای اجتماعی
روانشناسان محیطزیستی هشدار میدهند که جداسازی فضا میتواند حس تنهایی و انطباق دشوارتر کودک با محیط خانوادگی را تشدید کند، به ویژه در مناطقی که فرهنگهای جمعگرایانه اهمیت نزدیکی فیزیکی را بیشتر میدانند.
زمینه فرهنگی و تاریخی
از نظر تاریخی و فرهنگی، داشتن اتاق جداگانه برای کودکان یک نرمافزار نسبتاً جدید است. در بسیاری از فرهنگها و حتی در گذشته، کودکان اغلب اتاق را با خواهر و برادر یا حتی والدینشان تقسیم میکردند. این موضوع نشاندهنده آن است که داشتن اتاق جداگانه لزوماً ضروری نیست.
بهتر است این نکات را جدی بگیرید
شروع با گهواره یا تخت در اتاق والدین: تا حداقل ۶ ماهگی ادامه دهید و پس از آن با مانیتور یا پیجر و بررسی ایمنی، مکان گهواره را به نزدیکی در ورودی اتاق کودک منتقل کنید.
ایجاد روتین مشخص: برای خواب یک روتین ثابت مانند قصهخوانی یا موسیقی ملایم در اتاق مستقل کودک داشته باشید تا ارتباط ذهنی بین آن فضا و خواب تقویت شود.
استفاده از ابزارهای نظارتی: بهکارگیری مانیتور صدا یا تصویر و اطمینان از ایمنی تخت و فضای خواب برای کاهش اضطراب والدین و کودک ضروری است.
توجه به ویژگیهای فردی کودک: برخی کودکان از سن ۲–۳ سالگی برای اتاق مستقل آمادهاند، اما برخی دیگر ممکن است نیاز به زمان بیشتر داشته باشند؛ به نشانههای اضطراب یا مقاومت کودک توجه کنید.
تصمیمگیری درباره اتاق خواب مستقل برای کودک در سن خردسالی نیازمند در نظر گرفتن جوانب ایمنی، کیفیت خواب، نیازهای رشدی و ویژگیهای خانوادگی است.
با شناسایی ویژگیهای فردی کودک و توصیههای روانشناسان، میتوان گذار تدریجی و ایمن را برنامهریزی کرد تا کودک از مزایای خواب مستقل بهرهمند شود و والدین نیز از آرامش خاطر کافی برخوردار گردند.
تغذیه، خواب، تمرکز؛ مثلث طلایی موفقیت در شب امتحان

ایام امتحانات که از راه میرسد، دانشآموزان و دانشجویان بسیاری ناگهان به سبک زندگی جدیدی پناه میبرند: شببیداری، خوردن بیبرنامه، تکیه بر قهوه، شیرینی، نوشابههای انرژیزا و البته استرس! در این بین، بسیاری گمان میکنند که رمز موفقیت در حفظ ساعات طولانی مطالعه و رسیدن به تمرکز بیشتر، مصرف مواد محرک و پرانرژی است. اما آیا واقعاً بدن ما هم با این فرمول کنار میآید؟
برای یافتن پاسخی دقیق و علمی، سراغ دکتر منصور رضایی، متخصص تغذیه و عضو هیات علمی دانشگاه علوم پزشکی شهید بهشتی رفتیم. او دراین گفتوگو، از رازهای ساده و مؤثر تغذیه سالم، اهمیت خواب، و اشتباهات رایج دانشآموزان در شب امتحان پرده برداشت. گفتوگویی که خواندنش میتواند مثل یک جلسه مشاوره مفید، مسیر شما را در شبهای امتحان تغییر دهد.
برای فعالیت فکری مطلوب، جسم باید سالم باشد
رضایی در ابتدای سخن خود بر پیوند میان سلامت جسم و کیفیت فعالیت فکری تأکید میکند و میگوید:«برای اینکه بتوانیم یک فعالیت فکری خوب داشته باشیم، یعنی حافظه، دقت و یادگیری مطلوبی را تجربه کنیم، لازم است که جسم سالمی داشته باشیم؛ جسمی با عضلات قوی، گردش خون مناسب و فعالیت مطلوب مغز. انتقالدهندههای عصبی نظیر سروتونین و دوپامین، از جمله ترکیباتی هستند که مستقیماً بر عملکرد مغز اثرگذارند و عوامل مختلفی بر سلامت این سامانه پیچیده تأثیر میگذارند. در این میان، ارزانترین و سادهترین عامل مؤثر، خواب کافی است.»
مطالعه موثر با استراحت کافی امکانپذیر است، اما برخی دانشآموزان به اشتباه با مصرف مواد کافئیندار، خود را از خواب محروم میکنند.
رضایی ادامه میدهد: وقتی ما به اندازه کافی میخوابیم، اطلاعاتی را که برای درس و امتحان آموختهایم، در ذهن خود پردازش میکنیم؛ همانند عملکرد CPU در رایانه که دادههای خام را تبدیل به اطلاعات قابل استفاده میکند. دانشآموزی که به خوبی استراحت کند، میتواند یادگیری مؤثرتری داشته باشد. در مقابل، متأسفانه باورهای غلطی که از گذشته وجود داشته است، باعث میشود برخی دانشآموزان با مصرف موادی مانند چای، قهوه، شکلات و سایر ترکیبات کافئیندار، خود را به بیخوابیهای طولانی مجبور کنند.
او درباره پیامدهای این سبک زندگی هشدار میدهد: ثمره چنین رفتاری، آن چیزی است که ما در خوابگاهها مشاهده میکنیم: اضطراب، افسردگی، پرخاشگری و کاهش آستانه تحمل. فردی که به دلیل بدخوابی یا بیخوابی، استراحت مغزش را مختل کرده، در روز امتحان دچار مشکلات رفتاری میشود؛ تمرکزش کاهش مییابد، دقت او پایین میآید و احتمال درگیری، سوءتفاهم، دلخوری و تنشهای مختلف بهشدت افزایش مییابد. اینکه بخواهیم از خواب خود بکاهیم یا اصلاً نخوابیم، خطایی بزرگ است. باید خواب کافی داشته باشیم و راندمان خود را با حذف کارهای بیهوده مانند تماشای تلویزیون، استفاده بیرویه از تلفن همراه و حضور در فضای مجازی، بالا ببریم.
تغذیه؛ مصالح بنای سلامت جسم و روان
این متخصص تغذیه میافزاید: یک دانشآموز یا دانشجو باید بداند که “نام من امروز است”. فردا برای بسیاری از تصمیمات دیر شده است. همانگونه که پدران ما دیگر نمیتوانند با سنین بالا به مدرسه بازگردند، دوران جوانی ما تنها برای درس خواندن و شکلگیری صحیح جسم و روح ماست. همانگونه که برای ساختن یک ساختمان مقاوم در برابر سیل و زلزله از مصالح مناسب مانند گچ، سیمان، آجر و موزاییک استفاده میشود، برای داشتن بدنی سالم که مغزی سالم در آن جای گیرد و حافظه، دقت و انگیزه لازم برای یادگیری را فراهم آورد، نیازمند مصرف مواد غذایی مناسب هستیم.
رضایی با اشاره به اهمیت گروههای غذایی اصلی، توصیه میکند:«ما همواره بر مصرف شش گروه غذایی تأکید میکنیم: میوه، سبزی، غلات، گوشت، لبنیات، و البته مصرف غذاهای خانگی بهجای غذاهای فرآوریشده، کارخانهای، کنسروی و فستفودها. مواد غذایی فرآوریشده معمولاً حاوی افزودنیها، طعمدهندهها و نگهدارندههایی هستند که اغلب محرکاند و فرد را تحریکپذیر، عصبی و پرخاشگر میکنند.
نشانه غذای مناسب برای ایام مطالعه و امتحان
به گفته این استاد دانشگاه،بهترین نشانه غذای خوب برای سلامت، سبکی آن است. غذای سنگین و حجیم نهتنها مانع مطالعه، بلکه مانع ورزش، عبادت و هر فعالیت مفید دیگری میشود. هنگامی که معده بیشازحد پر است، خون بهجای عضلات و مغز، درگیر فرایند گوارش میشود و فرد نهتنها قادر به یادگیری نیست، بلکه دچار کسالت میشود.
نباید شب امتحان غذای ناشناخته یا تهیهشده از رستوران مصرف کرد؛ چرا که ممکن است موجب مسمومیت شده و روز امتحان را از بین ببرد
رضایی نسخهای ساده و مؤثر ارائه میدهد:«ما باید روزانه شش وعده غذایی سبک و متنوع داشته باشیم تا بدن درگیر فرایندهای سنگین هضم نشود و دچار افت قند نگردد. هر گروه غذایی خاصیتی منحصر بهفرد دارد و باید از تکرار غذایی پرهیز کرد. همچنین نباید شب امتحان غذای ناشناخته یا تهیهشده از رستوران مصرف کرد؛ چرا که ممکن است موجب مسمومیت شده و روز امتحان را از بین ببرد.»
لبنیات و گیاهمحوری، کلید آرامش در شب امتحان
در بخش پایانی، رضایی به تأثیر تغذیه بر اضطراب و کیفیت خواب میپردازد و میگوید: «برخی دانشآموزان به دلیل اضطراب، دچار اختلال در خواب میشوند. در این موارد، توصیه میشود که مصرف لبنیاتی نظیر ماست افزایش یابد. ترکیب ماست با میوه و سبزی، بهویژه در قالب بورانی، آرامش خاصی به فرد میبخشد و باعث ترشح سروتونین میشود.
برخلاف این، غذاهای فستفود با طعمهای شور، شیرین و تند، همچنین نوشابهها و آبمیوههای صنعتی، موجب تپش قلب و افزایش اضطراب میشوند. همچنین مصرف بیرویه چای و قهوه نیز به افزایش اضطراب و اختلال در خواب میانجامد. در مقابل، غذاهای گیاهی، لبنیات و ترکیب آنها با سبزیها و میوهها میتوانند آرامش قابل توجهی ایجاد کنند و خوابی باکیفیت را در شب امتحان رقم بزنند.
پروتئین گیاهی یا حیوانی؛ برای مدیریت وزن چه بخوریم؟

در دنیای رژیمهای غذایی و تلاش برای مدیریت وزن، پروتئین همواره به عنوان یک عنصر کلیدی مطرح بوده است. اما سوالی که ذهن بسیاری را درگیر میکند این است: پروتئین حیوانی یا گیاهی؟ کدامیک برای کاهش وزن و حفظ سلامتی مناسبتر است؟
پروتئین یکی از ضروریترین مواد مغذی برای عملکردهای بدن است و در انواع غذاها از جمله لبنیات کمچرب، گوشت، حبوبات و توفو یافت میشود. با این حال، کیفیت پروتئینها در منابع مختلف متفاوت است و برخی از آنها میتوانند تاثیرات بهتری بر سلامت و عملکرد بدن داشته باشند.
نوع پروتئینی که مصرف میکنید نقش مهمی در حفظ وزن سالم و تقویت بدن دارد. در حال حاضر، افراد بیشتری نسبت به گذشته به میزان و کیفیت پروتئین مصرفی خود اهمیت میدهند. با این حال، اهمیت پروتئین فقط به میزان آن محدود نمیشود؛ بلکه نوع و منشأ پروتئین نیز بر سلامت و کاهش وزن تاثیرگذار است. بنابراین، انتخاب منابع پروتئینی مناسب میتواند نقش کلیدی در دستیابی به اهداف سلامتی و تناسب اندام شما ایفا کند.
قابلیت هضم پروتئین یکی از رایجترین موضوعات در دنیای تغذیه سالم است. معمولاً اعتقاد بر این است که پروتئین حیوانی بسیار بهتر از پروتئین گیاهی است. اما آیا این حقیقت دارد؟ بله، اما تفاوت این دو آنچنان که به نظر میرسد قابل توجه نیست.
به طور کلی، پروتئین را می توان از حیوانات، از جمله مرغ، ماهی و تخم مرغ، یا از غذاهای گیاهی مانند آجیل، عدس، لوبیا و غلات کامل تامین کرد.اما کیفیت پروتئینها در منابع مختلف، تفاوتهایی دارد که باید در نظر گرفته شود. اگرچه بسیاری از مردم پروتئین را با گوشت مرتبط میدانند، کارشناسان معتقدند که گزینههای گیاهی ممکن است گزینه سالمتری باشند، به خصوص برای افرادی که به دنبال کاهش یا مدیریت وزن خود هستند.
همچنین تحقیقات نشان میدهد که پروتئینهای گیاهی میتوانند به اندازه پروتئینهای حیوانی در تامین نیازهای بدن موثر باشند. این منابع گیاهی اغلب دارای فواید سلامتی بیشتری هستند و میتوانند به کاهش خطر بیماریهای مرتبط با مصرف پروتئینهای حیوانی کمک کنند. این امر باعث میشود که پروتئینهای گیاهی بهعنوان گزینهای عالی برای افرادی که به دنبال سبک زندگی سالم هستند، شناخته شوند.
نقش پروتئین در مدیریت وزن و متابولیسم بدن
پروتئین از منابع مختلف، یک راه موثر برای کمک به حفظ وزن سالم و افزایش متابولیسم است. مصرف پروتئین میتواند منجر به احساس سیری بیشتری شود و مدت زمان طولانیتری شما را سیر نگه دارد. این خاصیت پروتئین باعث میشود که افراد با مصرف آن کالری کمتری دریافت کنند و به این ترتیب به کنترل وزن خود کمک کنند.
پروتئینهای گیاهی ممکن است گزینههای سالمتری برای افرادی باشند که به دنبال کاهش وزن هستند. این منابع پروتئینی اغلب فیبر بیشتری دارند که به افزایش احساس سیری و بهبود سلامت دستگاه گوارش کمک میکند. هرچند این به معنای اجبار به گیاهخواری نیست و میتوان از هر دو نوع پروتئین در رژیم غذایی استفاده کرد.
برای حفظ سلامت بدن و عضلات در هنگام کاهش وزن، مصرف پروتئین به میزان کافی ضروری است. هنگام کاهش وزن، ممکن است بخشی از توده عضلانی خود را از دست بدهید، بنابراین باید پروتئین کافی به بدن خود برسانید تا عضلات بدن تحلیل نرود.
مزایای سلامتی پروتئینهای گیاهی نسبت به حیوانی
از نظر متخصصان تغذیه، پروتئینهای گیاهی بهطور کلی برای سلامت بدن بهتر از پروتئینهای حیوانی هستند. یکی از دلایل این امر، وجود فیبر بیشتر در منابع گیاهی پروتئین نسبت به منابع حیوانی است. فیبر نقش مهمی در کاهش وزن و حفظ سلامت دستگاه گوارش دارد و به شما کمک میکند مدت زمان بیشتری احساس سیری داشته باشید.
بهعنوان مثال، یک فنجان لوبیای سیاه حاوی حدود ۴۲ گرم پروتئین و ۳۰ گرم فیبر است، در حالی که نصف فیله ماهی تقریباً ۴۳ گرم پروتئین و تنها ۴ گرم فیبر دارد. این تفاوت نشان میدهد که چگونه منابع گیاهی پروتئین میتوانند به بهبود سلامت و کاهش وزن کمک کنند.
در نهایت، انتخاب پروتئینهای گیاهی بهعنوان بخشی از رژیم غذایی میتواند به کاهش خطر ابتلا به بیماریهای مزمن مانند دیابت نوع دوم و بیماریهای قلبی کمک کند. با انتخاب منابع پروتئینی سالمتر، میتوانید به بهبود سلامت عمومی بدن و کاهش وزن خود کمک کنید.
مزایای غذایی گیاهی برای سلامتی و کاهش خطر بیماری
غذاهای گیاهی به طور کلی برای سلامت عمومی بدن بهتر از غذاهای حیوانی هستند، زیرا معمولاً چربیهای اشباع کمتری دارند. نوع خاص پروتئین و شیوه پخت آن نیز تاثیرگذار است؛ اما کاهش مصرف غذاهای بسیار فرآوری شده، به دلیل داشتن کالری و چربی اشباع بالا، توصیه میشود. غذاهای فرآوری شده نه تنها کالری بیشتری دارند بلکه اثرات مخربی بر بدن میگذارند. تحقیقات نشان میدهد مصرف بیش از حد گوشت قرمز، به ویژه فرآوری شده، میتواند با افزایش خطر ابتلا به دیابت نوع دوم، بیماریهای قلبی و مرگومیر زودرس مرتبط باشد.
انتخاب پروتئینهای گیاهی بهعنوان بخشی از رژیم غذایی روزانه میتواند به کاهش خطر بیماریهای مزمن کمک کند. منابع پروتئینی گیاهی اغلب دارای فیبر بیشتری هستند که به بهبود عملکرد دستگاه گوارش و افزایش احساس سیری کمک میکند. این امر باعث میشود که فرد کمتر به سمت غذاهای ناسالم و پرکالری جذب شود، که به نوبه خود میتواند به کاهش وزن و حفظ سلامتی کمک کند.
برای بهرهمندی از مزایای غذایی گیاهی، توصیه میشود که حداقل سه وعده در هفته از حبوبات و سایر منابع پروتئینی گیاهی استفاده کنید. ترکیب این منابع با یک رژیم غذایی متعادل که شامل میوهها، سبزیجات و غلات کامل باشد، میتواند به بهبود سلامت عمومی بدن و کاهش خطر ابتلا به بیماریهای مزمن کمک کند.
اهمیت انتخاب پروتئین باکیفیت برای سلامتی
پروتئینهای گیاهی مانند حبوبات، آجیل و غلات کامل میتوانند گزینههای سالمتری برای بسیاری از افراد باشند. این منابع پروتئینی نه تنها حاوی چربیهای اشباع کمتری هستند بلکه میتوانند به کاهش خطر بیماریهای قلبی و دیابت کمک کنند. اما این بدان معنا نیست که همه باید گیاهخوار شوند؛ بلکه تعادل در مصرف منابع پروتئینی مختلف بهترین راه برای حفظ سلامتی است.
در نهایت، یک رژیم غذایی متعادل باید شامل ترکیبی از پروتئینهای گیاهی و حیوانی باشد. مصرف منابع کمچرب پروتئین حیوانی مانند ماهی، مرغ و بوقلمون نیز میتواند به حفظ سلامتی کمک کند. نکته کلیدی این است که به کیفیت ماده مغذی توجه کنید و از مصرف پروتئینهای فرآوری شده یا پرچرب پرهیز کنید.
تعادل در مصرف پروتئینهای گیاهی و حیوانی برای بهبود سلامتی
یک رژیم غذایی متعادل که شامل هر دو منبع پروتئینی گیاهی و حیوانی باشد، میتواند به بهبود سلامت عمومی بدن کمک کند. در حالی که پروتئینهای گیاهی به دلیل داشتن فیبر بیشتر و چربیهای اشباع کمتر مزایای زیادی دارند، منابع کمچرب پروتئین حیوانی نیز میتوانند بخشی از یک رژیم غذایی سالم باشند. مصرف ترکیبی از این منابع میتواند به بهبود عملکرد متابولیسم و حفظ وزن سالم کمک کند.
مصرف پروتئینهای حیوانی مانند ماهی، مرغ و بوقلمون، که چربیهای اشباع کمتری دارند، میتواند به سلامت قلب و کاهش خطر بیماریهای مزمن کمک کند. این منابع پروتئینی اغلب حاوی ویتامینها و مواد مغذی مهمی هستند که به بهبود سلامت عمومی بدن کمک میکنند. اما باید توجه داشت که مصرف گوشت قرمز و فرآوری شده باید به حداقل برسد تا خطر بیماریهای مرتبط با آن کاهش یابد.
در نهایت، مهم است که به کیفیت پروتئین مصرفی خود اهمیت دهید و سعی کنید از منابع متنوع پروتئینی استفاده کنید. با ترکیب منابع گیاهی و حیوانی پروتئین در رژیم غذایی، میتوانید از مزایای سلامتی هر دو نوع پروتئین بهرهمند شوید و به حفظ وزن سالم و بهبود سلامت عمومی بدن خود کمک کنید.
همچنین به خاطر داشته باشید که این مطالب فقط برای آگاهی شما است و نباید برای تشخیص پزشکی یا خوددرمانی استفاده شود. توصیه میکنیم در صورت وجود هر گونه نگرانی از سلامتی خود با پزشک مشورت کنید.
روغن زیتون شما سالم است یا فاسد؟

شاید تصور کنیم روغن زیتون مرغوب، همیشه ماندگار است و تاریخ انقضایش فقط یک عدد روی برچسب است. اما واقعیت این است که این طلای مایع هم مانند هر ماده طبیعی دیگری، در گذر زمان و تحت شرایط نگهداری نامناسب، کیفیت خود را از دست میدهد و فاسد میشود.
بسیاری از ما بر این باوریم که روغن زیتون، به خصوص اگر از نوع مرغوب و اصل باشد، همواره کیفیت خود را حفظ میکند و تاریخ انقضای درج شده بر روی برچسب، تنها یک عدد اسمی است. اما واقعیت این است که این طلای مایع نیز مانند هر ماده طبیعی دیگری، تحت تأثیر گذر زمان و شرایط نگهداری، دچار تغییر شده و خواص خود را از دست میدهد؛ حتی ممکن است فاسد شود. در این مقاله نکات ماندگاری روغن زیتون را برای شما توضیح می دهیم. اگر مطمئن نیستید روغن زیتون آشپزخانه تان سالم است، خواندن این مطلب را ادامه دهید تا پاسخ خود را کشف کنید.
آیا می دانید روغن زیتون هم تاریخ مصرف دارد؟
احتمالاً برایتان جالب است که بدانید روغن زیتون، این مایع طلایی پرخاصیت، برخلاف تصور بسیاری از مردم، همیشه تازه نمی ماند. درست مثل میوه ها که پس از چیدن به تدریج کیفیت خود را از دست می دهند، روغن زیتون هم می تواند خراب شود، طعمش تغییر کند یا حتی برای سلامتی مضر باشد. اما چطور متوجه شویم که روغنمان دیگر قابل استفاده نیست و چطور از این اتفاق جلوگیری کنیم؟
اگر متوجه شدید روغن زیتونتان بوی تند ترشیدگی می دهد، طعمش تلخ یا نامطبوع شده یا رنگ آن به طور غیرعادی کدر شده، بهتر است دور آن را خط بکشید. این نشانه ها خبر از اکسیداسیون و فساد روغن می دهند. یادتان باشد روغنهای صنعتی معمولاً تاریخ انقضا دارند، اما اگر از کارگاه های محلی یا روغن گیریهای سنتی خرید می کنید، حتماً تاریخ تهیه آن را روی بطری یادداشت کنید تا عمر مفیدش را زیر نظر داشته باشید.
نکته کاربردی: روغن زیتون عاشق جای خنک، تاریک و خشک است. نور مستقیم، گرما و حتی هوای آزاد دشمنان اصلی این روغن هستند. مثلاً نگهداری آن کنار اجاق گاز یا پنجره آشپزخانه اصلاً ایده خوبی نیست. از طرفی، اگر بطری شیشه ای تیره رنگ دارید، بهترین گزینه برای ذخیره روغن است، چون جلوی نفوذ نور را می گیرد. اما اگر روغن را در بطری پلاستیکی خریده اید و قصد دارید ماهها از آن استفاده کنید، حتماً آن را به ظرف شیشه ای یا فلزی منتقل کنید تا با گذشت زمان، مواد شیمیایی پلاستیک وارد روغن نشوند.
یک باور اشتباه: بعضی ها فکر می کنند اگر روغن زیتون در یخچال مه آلود شود، یعنی خراب شده؛ درحالیکه این مه آلودگی طبیعی است و با بازگرداندن روغن به دمای محیط، دوباره شفاف می شود. اما اگر می خواهید روغن عطر و طعمش را حفظ کند، یخچال جای مناسبی نیست.
توصیه مهم: همیشه به برچسب «فرابکر» و «طبیعی» روی بطری ها اعتماد نکنید. تنها روغن زیتون فرابکرِ خالص است که بدون دخالت مواد شیمیایی تولید می شود. پس قبل از خرید، از فروشنده در مورد فرآیند تولید روغن سوال کنید و اگر به سلامت روغن شک دارید، آزمایش طعم ساده ترین راه است. یک قاشق از آن را بچشید. اگر حس کردید گلویتان را می سوزاند یا طعمی تند و تیز دارد، احتمالاً روغن هنوز سالم است. اما اگر مزه کهنگی یا ترشی می دهد، وقتش است خداحافظی کنید.
فراموش نکنید روغن زیتون باکیفیت نه تنها برای سلامتی مفید است، بلکه طعم بی نظیری به غذاهایتان می دهد. پس با نگهداری اصولی، از هر قطره آن نهایت استفاده را ببرید.
مضرات روغن زیتون تاریخ گذشته
استخراج این روغن پرکاربرد از میوه درخت زیتون انجام می شود و در بازار عمدتاً به دو گونه تصفیه شده و تصفیه نشده یافت می گردد. ترکیبات اصلی آن را اسیدهای چرب غیراشباع تشکیل می دهند که برای سلامت قلب مفیدند، در حالی که سهم چربی های اشباع در آن بسیار ناچیز است.
اگرچه مصرف روغن زیتون پس از گذشت تاریخ انقضا معمولاً تهدید جدی برای سلامتی محسوب نمی شود، اما ممکن است به مرور زمان اکسید شده و طعم و عطر طبیعی خود را از دست بدهد. این تغییرات به ویژه در پخت و پز مشکل ساز هستند.
از دیدگاه کارشناسان، شرایط نگهداری، نقش مؤثری در حفظ کیفیت این روغن ایفا می کند. نگهداری در محیطی خشک، خنک، و دور از نور مستقیم خورشید، عمر مفید آن را تا ۱۲ ماه تضمین کند. توجه به این نکات نه تنها از فساد زودهنگام جلوگیری می کند، بلکه طعم و خواص تغذیه ای آن را نیز در طول زمان حفظ می کند.
در مجموع، آگاهی از نحوه انتخاب نوع روغن (فرابکر یا تصفیه شده) و رعایت اصول نگهداری، به بهره مندی کامل از مزایای این ماده ارزشمند در آشپزی و سلامت کمک شایانی می کند.
روش تشخیص روغن زیتون فاسد
برای تشخیص فاسد بودن روغن زیتون، می توانید از روشهای ساده و کاربردی زیر استفاده کنید. این روشها بر اساس علائم فیزیکی و حسی روغن است که در منابع مختلف ذکر شده است:
توجه به تغییرات طعم
روغن زیتون تازه طعم ملایم و کمی تلخ دارد. اگر طعم آن ترش، شبیه فلز، یا شیمیایی شد، نشانه فساد است.
برخی روغنهای فاسد نیز طعمی شبیه مداد شمعی یا چسب (طعم ماندگی یا بتونه) می دهند که نشان دهنده اکسیداسیون شدید است.
شخیص از طریق بو
روغن زیتون تازه عطری گیاهی یا میوه ای دارد. اگر بوی ترشیدگی، کپک، یا گندیدگی استشمام کردید، روغن خراب شده است. بوی شبیه کره فاسد نیز از علائم فساد است .
مشاهده تغییرات ظاهری
روغن زیتون تازه معمولاً سبز کمرنگ یا زرد طلایی است. رنگ تیره (قهوه ای یا سبز تیره) یا کدر شدن روغن نشانه اکسیداسیون و کاهش کیفیت است. رسوبات زیاد در ته بطری یا لایه سفید روی سطح روغن، احتمالاً ناشی از فساد یا ناخالصی است .
توجه به تاریخ انقضا و شرایط نگهداری
روغن زیتون فرابکر معمولاً ۱۲–۱۸ ماه و انواع دیگر تا ۲۴ ماه ماندگاری دارند. پس از این مدت، کیفیت آن کاهش می یابد. قرار گرفتن در معرض نور، گرما، یا هوا باعث اکسیداسیون سریعتر روغن می شود. همانطور که گفتیم روغن باید در ظرف شیشه ای تیره و در محیط خنک و تاریک نگهداری شود.
تست های ساده خانگی
پس از قرار دادن روغن در یخچال به مدت ۲۴ ساعت، اگر روغن غلیظ یا کدر شد، نشانه کیفیت بالای آن است. اگر مایع باقی ماند، ممکن است تقلبی یا فاسد باشد (البته این روش قطعی نیست).
روش دیگر تست آب است. پس از ریختن روغن در آب روغن اصل به آرامی روی آب شناور می ماند. در حالی که روغنهای مخلوط یا فاسد ممکن است با آب ترکیب شوند.
یخ زدن روغن زیتون در یخچال
یخ زدن روغن زیتون در یخچال می تواند نشانه ای از اصل بودن آن باشد. روغن زیتون طبیعی در دماهای پایین شروع به انجماد می کند، اما این تغییر حالت به ارزش غذایی آن آسیبی نمی زند. وقتی روغن به دمای معمولی برگردد، به تدریج به حالت مایع خود باز می گردد.
در مورد ماندگاری روغن زیتون در یخچال، این مدت بسته به نوع روغن زیتون بکر، فرابکر یا مخصوص سرخ کردن متفاوت است. به طور کلی، توصیه می شود که روغن زیتون حداکثر تا شش ماه پس از باز کردن درب بطری مصرف شود. زیرا با باز شدن درب، ترکیبات شیمیایی روغن تحت تأثیر قرار می گیرند و ممکن است کیفیت آن کاهش یابد. بنابراین، برای حفظ طراوت و کیفیت روغن زیتون، بهتر است به این نکات توجه شود.
پس کیفیت روغن زیتون با قرار گرفتن در معرض هوا، نور و گرما به تدریج اکسید شده کاهش می یابد. پس از باز کردن، حداکثر تا ۶ ماه آن را مصرف کرده و در ظرف دربسته، جای خنک و تاریک نگهداری کنید. یخ زدن در یخچال نشانه خرابی نیست و با بازگشت به دمای اتاق، به حالت مایع برمی گردد. تغییر بو، طعم یا رنگ تند نشان دهنده فساد آن است.امیدواریم با رعایت نکات نگهداری، همیشه از روغن زیتونی تازه و با کیفیت بهره ببرید.