دسته: بهداشت
“عادت ماهیانه”؛ یک واقعیت عادی زندگی

با وجود اینکه تقریبا نیمی از جمعیت دنیا را زنان تشکیل می دهند، اما هنوز در بسیاری از کشورها به دلایل گوناگون حرف زدن درباره قاعدگی با شرم همراه است.
روز ۲۸ ماه مه میلادی، با هدف آموزش زنان درباره بهداشت قاعدگی و درک چرخه قاعدگی، توسط سازمان مردم نهاد
Wash unitedمستقر در برلین آلمان، به عنوان روز جهانی بهداشت قاعدگی تعیین شده است تا حرف زدن درباره قاعدگی باعث افزایش آگاهی افراد از این موضوع مهم شود.
به همین مناسبت دکتر صدیقه حسینی فلوشیپ نازایی و متخصص زنان و زایمان دانشگاه علوم پزشکی شهید بهشتی به بیان نکاتی در این خصوص پرداخت و اظهار داشت: قاعدگی یا عادت ماهانه، خونریزی در اثر ریزش لایه داخلی رحم است است که بهطور منظم از دوران بلوغ تا دوران یائسگی زنان رخ میدهد.
این متخصص با بیان اینکه در اکثر دختران پروسه قاعدگی به طور متوسط حوالی سن ۱۲ سالگی رخ می دهد، توضیح داد: سن شروع قاعدگی به ژنتیک وابسته است؛ اگر دختری زیر سن ۹ سال قاعده شود، قاعدگی زودرس قلمداد شده و اگر فردی در سن ۱۶ سالگی با وجود کامل شدن صفات ثانویه جنسی، هنوز قاعده نشده باشد، قاعدگی دیررس قلمداد می شود.
این متخصص درباره سیکل قاعدگی نرمال توضیح داد: قاعدگی نرمال از ابتدای یک سیکل تا ابتدای سیکل قاعدگی بعدی بین ۲۴ تا ۳۵ روز است.
حسینی درباره علائم قاعدگی توضیح داد: ممکن است زنان قبل از شروع قاعدگی علائمی داشته باشند که سندروم «پی ام اس» یا نشانگان پیش از قاعدگی تلقی می شود که شامل علائمی هممچون تغییر در خلق و خو، احتقان، تحریک پذیری و ورم در ناحیه سینه ها می شود.
وی با بیان اینکه با شروع قاعدگی ممکن است فرد دچار دردهایی شود، گفت: این دردها در بعضی افراد از ابتدای قاعدگی وجود دارد اما در بعضی از افراد در سال های اولیه وجود ندارد و بعد از مدتی به وجود می آید که این افراد باید از نظر ابتلا به بیماری های خاصی همچون اندرومتریوز مورد بررسی قرار گیرند.
حسینی با بیان اینکه در طول مدت عادت ماهیانه یکی از مسائلی که باعث بروز ناراحتی در زنان می شود دردهای قاعدگی است، گفت: میتوان این دردها را با مصرف مسکن ها تحت نظر پزشک در روز اول و دوم و قبل ازشروع خونریزی شدید کاهش داد.
این متخصص با اشاره به اهمیت رعایت بهداشت فردی در طول دوره قاعدگی گفت: اگر حجم خونریزی فردی زیاد است باید در طول روز چند نوبت برای تعویض پد بهداشتی اقدام کند.
وی درباره تغذیه مناسب در این دوره توصیه کرد: بهتر است افراد در این دوره از مصرف مواد غذایی که آن ها را تحریک کرده و باعث افزایش حجم خونریزی می شود پرهیز کنند.
از مصرف موادغذایی نفاخ بپرهیزید
این متخصص با بیان اینکه به علت تغییرات هورمونی در دوره قاعدگی ممکن است در گوارش فرد عوارضی مانند نفخ شکم رخ دهد، گفت: مصرف غذاهای نفاخ ممکن است این عارضه را تشدید کند، از این رو توصیه می شود افرادی که در دوره قاعدگی به این عوارض دچار می شوند، از مصرف غذاهایی که باعث تحریک سیستم گوارش می شود خودداری کنند.
وی با تاکید بر ضرورت مصرف میوه و سبزیجات در دوره قاعدگی گفت: به افرادی که دچار فقر آهن هستند و دچار خونریزی های زیاد می شوند، مصرف ترکیباتی که باعث تسریع جذب آهن می شوند و همچنین مکمل هایی مثل آهن توصیه می شود.
این متخصص با بیان اینکه مصرف آهن برای افرادی که دچار کمبود آهن هستند، فقط محدود به دوره قاعدگی نمی شود، افزود: اگر فردی کمبود آهن دارد باید دوره درمان خود را کامل کند.
حسینی افزود: بسیار مهم است که فرد مورد بررسی قرار بگیرد تا تشخیص داده شود دچار کم خونی شده است یا خیر و در صورتی که کم خونی تشخیص داده شود، توصیه می شود فرد رژیم غذایی پرگوشت داشته باشد و مصرف ویتامین سی را افزایش دهد و در صورت احتیاج به مصرف دارو، دوره درمانی را طی کند.
وی با تاکید بر اهمیت رعایت بهداشت ناحیه تناسلی در دوره قاعدگی اظهار کرد: رعایت بهداشت این ناحیه باعث جلوگیری از تحریک و حساسیت ناشی از مصرف پدهای بهداشتی می شود.
این متخصص درباره برخی باورهای غلط درباره حمام کردن در دوره قاعدگی توضیح داد: برخی از افراد از حمام رفتن در این دوره پرهیز می کنند، اما این کار درستی نیست و رعایت بهداشت فردی در طول این مدت حائز اهمیت است.
وی با بیان اینکه انجام حرکات ورزشی می تواند باعث تسریع خروج خون شود، گفت: حرکات ورزشی باعث افزایش خونریزی نمی شود، بلکه بیشتر یک اثر مکانیکی برای خروج حجم خون دارد، البته ممکن است فردی به علت درد دچار محدویت در حرکات ورزشی شود، اما در غیر این صورت محدودیتی در انجام حرکات ورزشی وجود ندارد.
حسینی برای کاهش دردهای قاعدگی توصیه کرد: افراد میتوانند از روش های گرما درمانی استفاده کنند، برای درمان های داوریی نیز می توانند با مشورت پزشک، از داروهایی مانند استامینافون، ایبوبروفن و مفنامیک اسید استفاده کنند.
قبل از اوج درد مسکن مصرف کنید
این متخصص در پایان تاکید کرد: البته نکته مهم درباره مصرف داروها این است که فرد قبل از اینکه درد به اوج خود برسد اقدام به مصرف کند.
وزارت بهداشت: درصدی از مردم به خاطر اینکه هزینههای درمان را ندارند، دندانهای خود را میکشند

دبیر شورای آموزش دندانپزشکی و تخصصی وزارت بهداشت گفت: عمده افراد وقتی به دندان پزشکی مراجعه میکنند که مشکلات حاد دارند و یکی از موانعی که افراد نمیتوانند درمان به موقع انجام دهند، هزینههای درمان دندانپزشکی است. یزدانی متذکر شد: به طبع وقتی درمان یک دندان هزینه بالایی داشته باشد، آخرین راه حل آن اگر درمان نشود و بخواهد برای بیمار مشکل ایجاد کند، کشیدن آن دندان است. درصدی از مردم به خاطر اینکه هزینههای درمان را ندارند، دندانهای خود را میکشند.
ایلنا: دبیر شورای آموزش دندانپزشکی و تخصصی وزارت بهداشت گفت: عمده افراد وقتی به دندان پزشکی مراجعه میکنند که مشکلات حاد دارند و یکی از موانعی که افراد نمیتوانند درمان به موقع انجام دهند، هزینههای درمان دندانپزشکی است.
رضا یزدانی دبیر شورای آموزش دندانپزشکی و تخصصی وزارت بهداشت در پاسخ به این سوال که پوسیدگی دندان میان بزرگسالان و کودکان چگونه است؟ پاسخ داد: پوسیدگی دندان یک بیماری شایع در کل دنیا است. بیش از ۳ میلیارد نفر دندان پوسیده دارند که درمان نشده است، کشور ما نیز از این قاعده مستثنی نیست. پوسیدگی دندان در میان افراد بزرگسال بالای ۱۵ سال مشاهده میشود که با توجه به رده سنی درصد آن متفاوت است.
وی ادامه داد: شاخص پوسیدگی دندان که DMFT نام دارد، پوسیدگی دندان در ۱۲ سالهها را عدد دو نشان میدهد. یعنی حداقل ۲ دندان آنها پر شده یا پوسیده شده است. در بین کودکان ۵ ساله که دندانهای شیری دارند، عدد این شاخص بیشتر از ۵ است. یعنی بر اساس شاخص پوسیدگی، ۵ دندان پوسیده، کشیده شده یا پر شده دارند، همین طور میتواند ترکیبی از اینها باشد.
یزدانی بیماری شایع در حوزه دهان و دندان را پوسیدگی دندانی و بیماری لثه دانست و گفت: این بیماری کاملا رفتاری است و ۹۰ درصد افراد جامعه اگر بهداشت دهان و دندان را رعایت کنند، تغذیه مناسب داشته باشند، نوشیدنیها و خوراکیهای حاوی قند را کمتر مصرف کنند به این دو بیماری دچار نخواهند شد.
او افزود: با حداقل دوبار مسواک زدن به مدت دو دقیقه در روز، استفاده روزانه از نخ دندان، کاهش مواد مصرفی که حاوی قند و شکر است میتوان از پوسیدگی دندان و بیماریهای لثه جلوگیری کرد.
دبیر شورای آموزش دندانپزشکی گفت: عمده افراد اگر بهداشت دهان و دندان را رعایت کنند، مشکلی برای آنها پیش نمیآید، اما افرادی که دچار مشکلات دندانی میشوند، متاسفانه وقتی به دندان پزشکی مراجعه میکنند که مشکلات حاد دارند. البته یکی از موانعی که افراد نمیتوانند درمان به موقع انجام دهند، هزینههای درمان دندانپزشکی است.
وی درباره علت بالا بودن هزینههای درمان دندان پزشکی توضیح داد: هزینههای درمان بخش عمده آن بستگی به تجهیزات و امکانات دارد و باید در نظر گرفت که هزینههای درمان دندانپزشکی در کل دنیا بالا است، چرا که اگر یک مطب یا کلینیک دندانپزشکی بخواهد راه اندازی شود، هزینه بسیار کلانی دارد و طبیعتا این هزینه بالا روی خدمات تاثیر میگذارد.
یزدانی متذکر شد: به طبع وقتی درمان یک دندان هزینه بالایی داشته باشد، آخرین راه حل آن اگر درمان نشود و بخواهد برای بیمار مشکل ایجاد کند، کشیدن آن دندان است. درصدی از مردم به خاطر اینکه هزینههای درمان را ندارند، دندانهای خود را میکشند. البته بسته به شرایط اقتصادی افراد این اتفاق میافتد.
بسیاری از مراکز جامع سلامت، واحد دندانپزشکی دارند
وی اضافه کرد: برخی مراکز دولتی ارائه دهنده خدمات دندان پزشکی در کشور وجود دارد که تعرفههای درمان در این مراکز بسیار مناسبتر است. بسیاری از مراکز جامع سلامت واحد دندانپزشکی دارند و خدمات دندانپزشکی را با تعرفه دولتی که خیلی قیمت مناسبی است، ارائه میدهند. این میتواند راه حلی باشد برای افرادی که نمیتواند هزینههای بالا را پرداخت کنند.
دبیر شورای آموزش دندانپزشکی درباره علت پوششدهی کم بیمهها برای خدمات دندان پزشکی توضیح داد: بیمه پایه درصدی از خدمات دندان پزشکی را پوشش میدهد، اما باید در نظر داشت که بیمه یک صنعت است و اگر قرار باشد مبلغ کمی پرداخت شود و در ازای آن خدمتی گران دریافت شود، منطقی نیست. چون خدمات دندان پزشکی هزینهی بالایی دارد و اگر افراد بخواهند بیمه شوند که تمام خدمات دندان پزشکی را پوشش دهد، ضرورت آن حق پرداخت ماهیانه بالایی است که متاسفانه این امکان وجود ندارد.
وی علت اینکه بسیاری از بیماران درمانهای زیبایی را به درمان اصولی ترجیح میدهند، اینگونه پاسخ داد: متاسفانه بسیاری از خدمات زیبایی اصلا ضرورت ندارد، شاید در کوتاه مدت دندانهای آنها زیباتر شود ولی بعد از مدتی موادی که روی دندان گذاشته شده است، مشکل ساز خواهد شد. بهترین کار این است که افراد پیش از اقدام به انجام این درمانها خوب فکر کنند و درباره عوارض آن تحقیق و مشورت کنند. خوشبختانه امروزه به واسطه اینترنت این امکان برای همه فراهم است که اطلاعات کسب کنند تا در نهایت با آگاهی تصمیم بگیرند.
چرا خانمها بیشتر مستعد بیماریهای خودایمنی هستند؟

آیا میدانستید بیماریهای خودایمنی بسیار شایعاند؟ و به دلایلی که دانشمندان هنوز کامل درک نکردهاند این بیماریها بیشتر خانمها را درگیر میکنند؛ حدود ۷۵ درصد از کسانی که بیماری خودایمنی دارند خانم هستند.
مطالعهای جدید سرنخهایی ارائه داد که میتواند این تفاوت را توضیح دهد. در این مطالعه یک مولکول RNA منحصربهفرد به نام Xist شناسایی شده که میتواند سیستم ایمنی در بدن خانمها را گیج کند و به همین دلیل آنها برای این دسته از اختلالات مستعدتر باشند. این یافتههای جدید میتوانند تا حدودی توجیهکننده شایع بودن بیماریهای خودایمنی در خانمها باشند.
نقش Xist در بیماریهای خودایمنی
Xist یک مولکول RNA است که یک عملکرد حیاتی در بدن دارد. زنان دو کروموزوم ایکس (XX) به ارث میبرند درحالیکه مردها یک کروموزوم X و یک کروموزوم Y به ارث میبرند. اگر مولکول Xist ساکت نباشد، دوز دوبرابری ژنهای X میتوانند اثرات مخربی بر بدن بگذارند. در زنان طی مراحل اولیه رشد، این مولکول یکی از کروموزومهای X را میپوشاند تا آن را غیرفعال کند. این فرایند غیرفعالسازی کروموزوم X نامیده میشود و جلوی سطوح سمی بیان ژن را میگیرد؛ بنابراین در هر سلول، Xist یکی از کروموزومها را به خواب میبرد و این باعث میشود بیان ژن مردانه و زنانه متعادلسازی شود. اما تحقیقات جدید نشان میدهد فرایند غیرفعالسازی کروموزوم ممکن است پیامدهای نامطلوبی هم داشته باشد.
مولکول Xist چه ارتباطی با سیستم ایمنی دارد؟
وقتی Xist یک کروموزوم را خفه میکند، با پروتئینها و DNA وارد تعامل میشود و یک مجموعه غیرمعمول ایجاد میکند که در جای دیگری در سلول دیده نمیشود. این ساختار عجیب میتواند سیستم ایمنی را گیج کند و باعث شود این سیستم به بافتها و اندامهای خودش حمله کند.
این مطالعه جدید، در خون بیماران لوپوس که خانم بودند، اوتوآنتیبادیهایی (پروتئینهایی که بدن را هدف میگیرند) بر ضد مجموعههای Xist پیدا کرد و وقتی Xist در موشهای نر که دستکاری ژنتیکی شده بودند تا ژن را بیان کنند فعال شد، علائم خودایمنی در مقایسه با موشهای نر معمولی، سریعتر به وجود آمدند.
هر چند به تحقیقات بیشتری نیاز است؛ اما این یافتهها نشان میدهند مولکول Xist میتواند عامل شروع بیماری خودایمنی باشد، اما اساساً در خانمها. مردها فقط یک کروموزوم X دارند و کمتر تحتتأثیر این اتفاقاند زیرا یا Xist تولید نمیکنند یا در سطح پایینتری تولید میکنند.
دیگر فاکتورهای مرتبط
هرچند مولکول Xist سرنخهایی ارائه داد؛ اما محققان تأکید میکنند که این تنها فاکتور مؤثر در ریسک بالاتر بیماریهای خودایمنی در زنان نیست. ژنتیک و هورمونهایی مانند استروژن نیز با اثر بر سیستم ایمنی در این ماجرا نقش دارند.
عوامل محیطی نیز در بههمخوردن تعادل عملکرد سیست ایمنی در زنان نقش دارند. زنان معمولاً به طور متوسط بیشتر عمر میکنند، به عفونتهای بیشتری دچار میشوند و اغلب بیشتر در معرض مواد شیمیایی در محصولات مراقبت پوست و آرایشی هستند.
کشف Xist یک دامنه جدید به درک تفاوتهای جنسیتی در زمینه خودایمنی اضافه کرد.
نقش رودهها در بیماریهای خودایمنی
میلیاردها باکتری در رودههای ما زندگی میکنند و اهمیت زیادی از جهت بیماریهای خودایمنی مثل دیابت یا اماس دارند و ظاهراً از جهات زیادی عاملی در بیماریهای خودایمنیاند.
تحقیقات جدید نشان میدهد این اجتماعات میکروبی میتوانند ریسک بیماریها را در هر دو جنس تحتتأثیر قرار دهند. طبق آزمایشها باکتریهای روده موشهای نر که سطح تستوسترونشان را بالا میبرد محافظی در برابر بیماریهای خودایمنی است. همین نقش محافظتی را در بدن مردان تجسم کنید: ریسک دیابت در مردان کم میشود.
این داستان مربوط به باکتریهایی است که به سیستم ایمنی دستور رشد میدهند تا از رودهها محافظت کنند، متابولیسم را بهتر کنند و هورمونها را کنترل کنند. در نتیجه استعداد بیماریهای خودایمنی در مردان کمتر شده و مقاومتر میشوند.
فاکتورهای محیطی نیز با اختلال در اکوسیستم گوارش بر احتمال بیماریهای خودایمنی اثر میگذارند. رژیمهای غذایی پرچرب و کم فیبر به عدم تعادل منتهی به افزایش ریسک بیماریها مربوطاند. سموم، عفونتها و سیگارکشیدن اثرات بسیار مخربی ازاینجهت دارند.
در تعاملات پیچیدهٔ بین ژنها و محیط، میکروبهای گوارش نقش عوامل نامرئی را دارند که تعیین میکنند چه کسی دچار بیماری خودایمنی شود. اگر بتوانیم یاد بگیریم چگونه این عملکرد را بهجای مختل کردن تقویت کنیم، به راههای خوبی برای پیشگیری و درمان بیماریهای مرموز خودایمنی دست خواهیم یافت.
در حال حاضر بیشتر داروهای بیماریهای خودایمنی در حد گستردهای سیستم ایمنی را سرکوب میکنند و عوارض جانبی دارند. اما اگر مطالعات بعدی بتوانند نقش Xist را آشکارتر کنند، میتوانیم امیدوار باشیم که به شیوههای درمانی بهتری دست پیدا کنیم.
شاید این روش خیلی بهتر از مصرف استروئیدها در دوزهای بالا باشد.
در مطالعهٔ جدید معلوم شد آزمایشهای خون میتوانند آنتیبادیهای ضد Xist را نشان دهند؛ بنابراین علاوه بر ژنتیک، این آنتیبادیها هم میتوانند بهعنوان شاخصهای پیشبینیکننده برای غربالگری بیماریهای خودایمنی در زنان به کار بروند.
هر چند به پژوهشهای بیشتری در مورد مولکول Xist نیاز است؛ اما امیدوار شدیم که یک روز خواهیم توانست با بیماریهای خودایمنی بهتر مبارزه کنیم. درک این RNA و مکانیسمهای آن در داخل سلولهای بدن زنان میتواند کلید درمان بیماریهای خودایمنی باشد.
کاهش ریسک بیماریهای خودایمنی
. سیگار نکشید. سیگارکشیدن یک ریسک فاکتور اساسی برای بیماریهای خودایمنی مثل آرتریت روماتوئید، لوپوس و اماس است. ترک سیگار میتواند این ریسک را بهمرورزمان به میزان بسیار زیادی پایین بیاورد.
. استرس خود را مدیریت کنید. استرس مزمن بر عملکرد ایمنی، میزان التهاب و سلامت رودهها اثر میگذارد و همگی این جنبهها بر ابتلا به بیماریهای خودایمنی اثرگذارند. فعالیتهایی مثل مدیتیشن و یوگا یا ریلکسیشن روزانه میتواند استرستان را مدیریت کنند.
. بهاندازه کافی بخوابید. کمخوابی باعث التهاب در بدن میشود. هر شب ۷ تا ۹ ساعت بخوابید تا از سیستم ایمنیتان حمایت کنید. الگوی منظمی برای خواب و بیداری داشته باشید تا خوابتان باکیفیت باشد.
. به طور منظم ورزش کنید. فعالیت بدنی منظم، التهاب را کنترل میکند و میتواند برای سیستم ایمنی نیز مفید باشد. هر روز ۳۰ تا ۶۰ دقیقه فعالیت بدنی در حد متوسط انجام دهید، مثلاً پیادهروی تند، شنا یا دوچرخهسواری. هر حرکتی بهتر از بیتحرکی است.
. رژیم غذایی خوب و متعادل داشته باشید. غذاهای فراوری شده کمتر بخورید و تمرکز خود را روی یک رژیم غذایی متعادل و ضدالتهاب بگذارید که سرشار از میوهها و سبزیها و غلات کامل و چربیهای سالم و پروتئینهای کمچرب باشد. مواد مغذی کلیدی مثل ویتامین D ، زینک (روی) و اسیدهای چرب امگا ۳، حامی عملکرد سیستم ایمنیاند.
. به سلامت گوارشتان اهمیت دهید. میکروبیوم روده به عملکرد سیستم ایمنی دستور میدهد، بنابراین سلامت رودهها میتواند ریسک بیماریهای خودایمنی را پایین بیاورد. میتوانید مکمل پروبیوتیک مصرف کنید و غذاهای پریبیوتیک بخورید، مثل پیاز و سیر و موز و جو.
. سوابق پزشکی خانواده خود را بدانید. خیلی از بیماریهای خودایمنی ژنتیکیاند. انجام غربالگریهای منظم و تغییراتی در سبک زندگی میتواند به افرادی که ریسک فاکتور ژنتیکی بیماری خودایمنی را دارند کمک نماید.
در پایان
با انجام مطالعات بیشتر و عمیقتر روی مولکول Xist میتوانیم به روشهای مؤثرتری در زمینه پیشگیری و درمان برسیم. خصوصاً در مورد خانمها، اختراعاتی مثل درمان هدفمند Xist یا آزمایشات خون پیشبینیکننده، نویدبخش هستند. هر چند عوارض خودایمنی همچنان مرموزند اما پیشرفت همچنان ادامه دارد.
به گزارش وب گاه تبیان، علم قدمبهقدم در جهت رمزگشایی بیماریهای خودایمنی پیش میرود؛ بنابراین یک روز که خیلی هم دور نیست بالاخره به راههای درمانی مؤثر خواهیم رسید.
احتمال آغاز واکسیناسیون «روتاویروس» و «پنوموکوک» برای کودکان از دهه فجر
معاون بهداشت وزارت بهداشت خبر داد:
معاون بهداشت وزارت بهداشت از احتمال آغاز واکسیناسیون «روتاویروس» و «پنوموکوک» از دهه فجر امسال خبر داد و گفت: واکسن روتاویروس میتواند سالیانه از ۱۲۰ هزار مورد بستری کودکان به دلیل اسهالهای روتاویروسی و همچنین واکسن پنوموکوک از حدود ۵۰ هزار عفونت شدید پنوموکوکی پیشگیری کند.
«دکتر حسین فرشیدی»، معاون بهداشت وزارت بهداشت درباره ورود دو واکسن جدید به برنامه کشوری واکسیناسیون کودکان، گفت: به دنبال این هستیم که در دهه مبارک فجر واکسیناسیون با دو واکسن پنوموکوک و روتاویروس را آغاز کنیم اما تا زمانی که واکسنها به دست ما نرسد نمیتوان تاریخ قطعی شروع برنامه را اعلام کرد.
وی افزود: در راستای شروع کار تمام اقدامات انجام شده است و واردات واکسنها در حال انجام است.
معاون وزیر بهداشت با بیان اینکه تولید داخلی دو واکسن پنوموکوک و روتاویروس نیز وجود دارد، تصریح کرد: خط تولید وجود دارد ولی بعید میدانم امسال وارد بازار شود چون این میزان تولید بسیار کم است. امیدواریم تا سال آینده به تولید بیشتر برسیم اما واکسنی که فعلا کار را با آن آغاز میکنیم نوع وارداتی است.
وی تاکید کرد: واکسن روتاویروس که از اسهالهای شایع در کودکان پیشگیری میکند در سه نوبت ۲، ۴ و ۶ ماهگی قابل استفاده به صورت خوراکی است.
به گفته وی، بر اساس مصوبه کمیته کشوری ایمن سازی، واکسن پنوموکوک نیز به شکل تزریقی در سنین ۲، ۴ و ۱۲ ماهگی برای نوزادان قابل تزریق است.
فرشیدی با تاکید براینکه واکسیناسیون موثرترین مداخله بهداشتی شناخته شده برای حفاظت از سلامت کودکان است، تصریح کرد: بر اساس پیشبینیها واکسن روتاویروس میتواند سالیانه از ۱۲۰ هزار مورد بستری کودکان به دلیل اسهالهای روتاویروسی و همچنین واکسن پنوموکوک از حدود ۵۰ هزار عفونت شدید پنوموکوکی پیشگیری کرده و مصرف آنتی بیوتیک و در نتیجه مقاومت آنتیبیوتیکی را کاهش دهد.
پوسیدگی، جرم گیری و ساخت دندان تحت پوشش بیمه قرار میگیرند
رییس انجمن دندانپزشکان عمومی ایران:
رییس انجمن دندانپزشکان عمومی ایران گفت: براساس مصوبه جدید شورای عالی بیمه در طرح خدمات درمان بیمه ای، پوسیدگی، جرم گیری و ساخت دندان تحت پوشش بیمه قرار می گیرند که این مصوبه به زودی ابلاغ می شود.
«دکتر باقر شهنیزاده»، رییس انجمن دندانپزشکان عمومی ایران روز پنجشنبه در حاشیه پانزدهمین کنگره بین المللی دندانپزشکی عمومی ایران گفت: آمار پوسیدگی دندان در کشور افزایش یافته است و دولت مصوباتی را در شورای عالی بیمه برای سنین کمتر از ۱۸ و بالاتر از آن تهیه کرده است و براساس طرح خدمات درمان بیمه ای، پوسیدگی، جرم گیری و ساخت دندان تحت پوشش بیمه قرار می گیرند.
وی افزود: مشکلات تغذیه ای و تامین بودجه درمان دندانها باعث افزایش پوسیدگی در کشور شده است که باید غربالگری جدید و آمایش انجام شود تا در این زمینه نیز شاهد کاهش پوسیدگی دندان ها باشیم.
رییس انجمن دندانپزشکان عمومی به دستاوردهای محققان ایرانی در بخش دندانپزشکی اشاره کرد و اظهار داشت: تلاش های زیادی انجام شده که در زمینه دندانپزشکی موادی را تولید کنیم که در عرصه درمان موثر باشد، در زمینه تامین صندلی و یونیت و کمپرسور دندان پزشکی موفقیتهای خوبی داشتیم و برخی شرکت های تولید کننده ایرانی از صادر کننده های مهم کشور هستند.
شهنیزاده تصریح کرد: تعداد زیادی از ایرانیان خارج از کشور برای درمان دندانهای خود به ایران می آیند چراکه در زمینه کیفیت درمان، موفق هستیم و این امر نشان دهنده فعالیت ارزشمند و ارائه خوب خدمات وزارت بهداشت برای خدمات با کیفیت است.
وی به کاهش مراجعه مردم به دندانپزشکان در دوران شیوع کرونا اشاره کرد و گفت: کرونا یکی از بحران های جهانی بود که سلامت انسان ها را به خطر انداخت و مردم کمتر به دندانپزشکی مراجعه کردند که این مشکلات بسیاری را برای هموطنان ایجاد کرد.
رییس انجمن دندانپزشکان عمومی درمورد محورهای پانزدهمین کنگره بین المللی دندانپزشکی عمومی توضیح داد: در این کنگره آموزش آکادمیک و نقش آن در موفقیت مورد بحث و بررسی قرار می گیرد،آموزشهای علمی براساس استانداردها بوده که باید متناسب با روشهای نوین در درمان و همچنین آموزش های به روز باشد.
شهنیزاده ادامه داد: در این کنگره آموزشهای اصلی به عنوان روشهایی برای درمان موثر در دندانپزشکی مطرح و بررسی میشود.
آیا روزانه ۲ هزار سقط جنین در ایران رخ میدهد؟
«امیرحسین بانکیپور» نماینده مجلس گفته: روزانه دو هزار سقط در کشور اتفاق میافتد که ۹۳ درصد جنینها حلال زاده هستند؛ اما آیا این ادعا صحت دارد؟
آقای بانکی پور مهندس الکترونیک و دکترای فلسفه است و اکنون علاوه بر نمایندگی مردم اصفهان، ریاست کمیسیون مشترک طرح جوانی جمعیت را بر عهده دارد.
او در همایش ملی مبارزه با سقط جنین با اشاره به عدد روزانه ۲ هزار سقط جنین گفته: این عدد برای سقط در دهه هشتاد بسیار کمتر بوده و پژوهشگران عامل اصلی این تعداد بالای سقط را قبح زدایی از مقوله سقط جنین میدانند.
اگر آمار روزی دوهزار سقط درست باشد، سالانه ۷۳۰ هزار سقط جنین در کشور رخ میدهد. رسانهها اشاره ای به این که آقای بانکی پور این آمار را از کجا و براساس کدام مستندات و چه پیمایشی ارائه کرده، نداشتهاند.
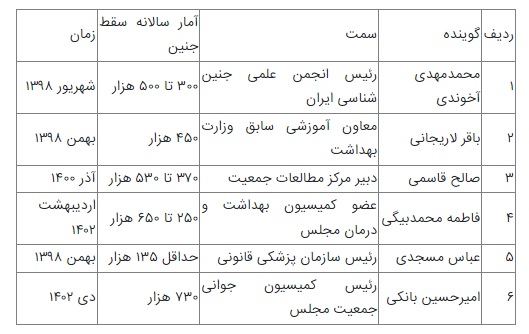
البته بسیاری از موارد سقط جنین از طرق غیررسمی، زیرزمینی و غیرقانونی انجام می شود و از این رو به راحتی نمیتوان آمار دقیقی از تعداد آن در کشور داشت. آماری که تاکنون در این باره از سوی مسئولان بیان شده بود، از ۱۳۵ هزار تا ۶۵۰ هزار مورد بود، اما آقای بانکی پور روی دست همکارش خانم محمدبیگی (نماینده قزوین و عضو کمیسیون جوانی جمعیت) بلند شده و با ۸۰ هزار آمار بالاتر، مدعی ۷۳۰ هزار سقط در سال شده است. خانم محمدبیگی بهار امسال آمار سالانه سقط جنین را ۲۵۰ تا ۶۵۰ هزار مورد دانسته بود. پژوهش ایرنا خرداد امسال این ادعا را راستی آزمایی کرده و «غیر قابل اثبات» تشخیص داده بود.
این احتمال هم هست که آقای بانکی پور به جای توجه به بازه ۲۵۰ تا ۶۵۰ هزار مورد، به حداکثر این آمار (۶۵۰ هزار) استناد کرده و با تقسیم این عدد به ایام سال، به رقم ۱۷۸۰ نفر رسیده و با گرد کردن آن با تقریب زیر هزار، به عدد ۲۰۰۰ رسیده است.
آمار بیان شده از سوی نماینده اصفهان، از تمام آمارهای قبلی بالاتر است و از آنجا که ما به مستندات و حتی نحوه تخمین این آمار دسترسی نداریم، این عدد «غیرقابل اثبات» است.
اما یک نکته تازه در آمار آقای بانکی وجود دارد و آن اینکه ایشان ۹۳ درصد جنینهای سقط شده را حلال زاده دانسته است. این عدد، پرسشهایی درباره منشا استخراج این آمار ایجاد می کند و این که آیا نتایج آزمایش زنانی که برای اطمینان به بارداری خود به آزمایشگاه ها مراجعه می کنند، تجمیع شده و با دادههای ثبت احوال تقاطع داده شده تا حلال زاده بودن جنینها مشخص شود؟
اگر چنین کاری با دقت نسبی انجام شود، با مقایسه آزمایشهای مثبت بارداری و میزان موالید، استخراج تعداد واقعی سقط جنین قابل انجام است.

از سویه جدید JN.1 چه میدانیم؟/ سازمان جهانی بهداشت جهانی اعلام کرد جای نگرانی نیست

سازمان جهانی بهداشت اخیراً سویه جدید کروناویروس به نام JN.1 را بهعنوان «سویه مورد توجه» طبقهبندی کرده و گفته شواهد کنونی نشان میدهد که خطر این سویه از منظر بهداشت عمومی کم است. یک زیرسویه جدید کروناویروس به سرعت کشورهای جهان در حال انتشار است، اما خوشبختانه این گونهٔ جدید ویروس تاکنون منجر به بروز عفونتهای شدید یا بستری شدن افراد در بیمارستان نشده است.
کارشناسان میگویند زیرسویه جدید JN.1 (از نوادگان گونه اُمیکرون کرونا) قابلیت سرایت بیشتر و گسترش سریعتری دارد یعنی همان علائمی که در سایر سویههای کروناویروس ایجاد میکنند. این زیرسویه از شاخههای نوادگان سویه ۲.۸۶ BA.(که خودش از سویه اُمیکرون منشا گرفته است) میباشد، که نمونه اولیه آن در تابستان امسال برای اولین بار در ایالات متحده شناسایی شد؛ سازمان جهانی بهداشت هفته گذشته گزارش داد که از آن زمان، این سویه در ۴۱ کشور جهان گسترش یافته است.
جای نگرانی نیست
شدت عفونت این زیرسویه جدید مشابه موارد گزارش شده عفونتهای قبلی ناشی از سویه اُمیکرون است و علائم گزارششده عمدتاً محدود به عفونتهای راههای تنفسی فوقانی است مانند تب، سرفه، سرماخوردگی، گلودرد و درد بدن میشود و تاکنون علائم وخیمی از آن گزارش نشده است.
کارشناسان میگویند جای نگرانی نیست و افزایش کنونی موارد ابتلا نیز به افزایش انتقال ویروسهای تنفسی در فصل زمستان نسبت داده میشود و در اکثر موارد عفونت با این زیرسویه جدید ویروس خفیف است.
سازمان جهانی بهداشت به دلیل گسترش سریع این زیرسویه، آن را به عنوان یک «سویه مورد علاقه» (VOI) جداگانه از نوادگان اصلی ۲.۸۶BA. طبقهبندی کرد. به گفته این سازمان زیرسویه JN.1 میتواند بار عفونتهای تنفسی را در بسیاری از کشورها افزایش دهد.
واکسنها هنوز اثربخش هستند؟
براساس اعلام سازمان جهانی بهداشت، واکسنهای فعلی همچنان در برابر بیماریهای شدید و مرگ ناشی از JN.1 و سایر انواع در گردش ویروس کرونا محافظت ایجاد میکنند.
مرکز کنترل و پیشگیری از بیماریهای ایالات متحده (CDC) در اوایل ماه جاری اعلام کرد که این سویه از ویروس کرونا حدود ۱۵ تا ۲۹ درصد موارد در ایالات متحده را تشکیل میدهد.
تعداد موارد جدید ابتلا به کووید-۱۹ در سراسر جهان طی یک ماه گذشته ۵۲ درصد افزایش یافته است. بر اساس برآوردهای مرکز کنترل و پیشگیری بیماریهای آمریکا، در حال حاضر ۴۴ درصد موارد عفونت کرونا در این کشور مربوط به زیرسویه JN.1 است.
سازمان جهانی بهداشت در آخرین بهروزرسانی همهگیرشناسی بیش از ۸۵۰٬۰۰۰ مورد جدید در سراسر جهان را در طول دوره ۲۸ روزه از ۲۰ نوامبر تا ۱۷ دسامبر (۲۹ آبان تا ۲۶ دی) گزارش کرده است.
تعداد مرگومیرهای جدید ناشی از کرونا در مقایسه با دوره ۲۸ روزه قبلی ۸ درصد کاهش یافته و بیش از ۳۰۰۰ مورد جدید گزارش شده است. تا ۱۷ دسامبر، بیش از ۷۷۲ میلیون مورد تأییدشده عفونت با کروناویروس و نزدیک به ۷ میلیون مرگومیر در سراسر جهان گزارش شده است.
پزشکان میگویند افراد مبتلا به بیماریهای مزمن مانند COPD، آسم و بیماری قلبی در معرض خطر ابتلا به بیماری شدید ناشی از عفونت کووید قرار دارند.
هشدار سازمان بهداشت جهانی: دوباره ماسک بزنید!

سازمان بهداشت جهانی، سویه جیان.۱ از ویروس کرونا را «قابل توجه» توصیف کرده و پیشنهاد کرده است که به منظور جلوگیری از گسترش بیشتر این سویه، شهروندان دوباره به عادت استفاده از ماسک بازگردند.
سویه جیان.۱ ویروس کرونا در برخی از کشورها گسترش یافته است. دولت هند و برخی از ایالات آمریکا از جمله ایندیانا به شهروندان آسیبپذیر توصیه کردهاند که دوباره از ماسک استفاده کنند.
سازمان بهداشت جهانی تاکید کرده است که واکسنهای موجود کرونا، از موارد شدید و مرگ در اثر این سویه جدید جلوگیری میکنند.
سازمان کنترل بیماریهای ایالات متحده آمریکا نیز اعلام کرده است که احتمالا از هشتم دسامبر، عامل ۱۵ تا ۲۹ درصد موارد ابتلا در سراسر این کشور، سویه جیان.۱ باشد.
سرعت گسترش این سویه از کرونا باعث ایجاد وحشت از تکرار تجربه جهانی همهگیری کرونا شده است.
۶۷ قلم داروی «آزاد» تحت پوشش صندوق بیماریهای صعبالعلاج قرار گرفت

مدیر کل دفتر خدمات تخصصی سازمان بیمه سلامت ایران گفت: ۶۷ قلم داروی فاقد پوشش بیمهای تحت پوشش صندوق بیماریهای صعبالعلاج قرار گرفته است.
محمد اسماعیل کاملی گفت: در حال حاضر ۱۰۷ بیماری در صندوق بیماریهای خاص، صعب العلاج و نادر پوشش داده میشود و ۵۱ بسته خدمتی وجود دارد که با توجه به نوع بیماری متفاوت است، ضمن اینکه این بستههای خدمتی شامل بیش از ۴ هزار و ۵۰۰ کد خدمتی است که در نوع خود قابل توجه است.
وی افزود: تا کنون بیش از ۲ میلیون نفر دارای بیماری خاص، صعبالعلاج و نادر در صندوق صعبالعلاج نشاندار شدند که به احتمال زیاد طی ماههای آینده این تعداد افزایش پیدا میکند.
مدیرکل دفتر خدمات تخصصی سازمان بیمه سلامت ایران، در پاسخ به این پرسش که چند قلم داروی فاقد پوشش بیمه ای زیر چتر صندوق صعبالعلاج قرار گرفته است، افزود: ۶۷ قلم داروی فاقد پوشش بیمهای شامل ۲۰ قلم دارو برای بیماران دیابتی، ۱۷ قلم دارو برای بیماران متابولیک، ۱۳ قلم دارو برای بیماران قلبی- عروقی و پرفشاری خون، ۶ قلم دارو برای بیماران سیستیک فیبروزیس، ۵ قلم دارو برای بیماران اس ام ای، ۵ قلم دارو برای بیماران سرطانی و یک قلم دارو برای بیماران مبتلا به هپاتیت c تحت پوشش صندوق صعب العلاج قرار گرفته است.
وضعیت بروز سرطان دهانه رحم / «HPV» در کشور نگران کننده نیست
مدیرکل دفتر مدیریت بیماریهای غیرواگیر وزارت بهداشت با اشاره به اینکه ویروس HPV در ایران نگران کننده نیست؛ در عین حال توضیحاتی درخصوص میزان بروز سرطان دهانه رحم در کشور ارائه داد.
دکتر کوروش اعتماد در گفتوگو با ایسنا، درخصوص ورود واکسن HPV به برنامه واکسیناسیون کشوری برای پیشگیری از بروز سرطان دهانه رحم، گفت: در این زمینه باید چند عامل را کنار هم در نظر گرفت. سالانه ۱۲۰۰ تا ۱۴۰۰ مورد جدید بروز سرطان رحم در کشور داریم. از سوی دیگر میزان شیوع HPV در جمعیت عادی خانمهای کشور آنقدر بالا نیست که شرایط نگران کننده باشد.
وی افزود: همچنین آن دسته از آلودگیهای HPV که منجر به بروز سرطان دهانه رحم شود، کم است. از طرفی باید مشخص کنیم که کدام گونه از HPV در کشور ما فراوانی دارد که برای آنها واکسن تهیه کنیم. در نهایت نیز باید ببینیم آیا بعد از تلقیح واکسن تغییر رفتاری در گیرندگان واکسن خواهیم داشت یا خیر؟
مدیرکل دفتر مدیریت بیماریهای غیرواگیر وزارت بهداشت، گفت: توصیه سازمان بهداشت جهانی برای شروع واکسیناسیون HPV در کشورها بر اساس میزان بروز این ویروس تعریف شده است که در کشور ما میزان بروز سرطان رحم بسیار پایینتر از این نقطه است؛ بنابراین بر اساس این شاخص هنوز در کشور ما توصیه به انجام کشوری واکسیناسیون HPV نمیشود.
او تاکید کرد: در حال حاضر نیز وزارت بهداشت درحال امکانسنجی است که به صورت مطالعاتی در کشور شیوع HPV و انواع آن را در خانمها مشخص کند تا به این نسبت، پاسخگو باشد و بر اساس آن در صورت نیاز توصیه به واکسیناسیون HPV کند.
وی افزود: البته واکسن HPV در سطح کشور در دسترس است که اگر برای فردی ضرورت داشته باشد میتواند با تجویز متخصص آن را تهیه و تزریق کند.